Myélographie au Maroc : Guide Complet (Prix, Déroulement, Préparation)
Vous venez de recevoir une ordonnance pour une myélographie et vous vous posez mille questions ? Vous n’êtes pas seul. Cet examen d’imagerie médicale, bien que moins courant que l’IRM, reste essentiel pour diagnostiquer certaines pathologies de la colonne vertébrale. Dans ce guide complet, vous découvrirez tout ce qu’il faut savoir sur la myélographie au Maroc : son déroulement précis, les prix pratiqués, la préparation nécessaire, les risques réels et comment choisir un centre d’imagerie de qualité.
Table des Matières
Qu’est-ce qu’une Myélographie ?
La myélographie est un examen radiologique spécialisé qui permet de visualiser la moelle épinière, les racines nerveuses et les espaces méningés de la colonne vertébrale. Contrairement aux idées reçues, il ne s’agit pas d’un examen de première intention, mais d’un outil diagnostique précieux dans des situations spécifiques.
Le Principe de l’Examen
L’examen repose sur l’injection d’un produit de contraste iodé directement dans le liquide céphalo-rachidien par ponction lombaire. Ce produit opaque aux rayons X permet de « mouler » les contours de la moelle épinière et des racines nerveuses, les rendant visibles sur les radiographies.
Voici comment cela fonctionne :
- Le radiologue effectue une ponction lombaire (généralement entre L3-L4 ou L4-L5)
- Un produit de contraste iodé est injecté dans l’espace sous-arachnoïdien
- Des clichés radiographiques sont pris dans différentes positions
- L’examen est complété par un scanner (myéloscanner) pour plus de précision
Myélographie vs IRM : Pourquoi Cet Examen Existe-t-il Encore ?
Selon les recommandations de la Société Française de Radiologie, l’IRM est devenue l’examen de référence pour l’exploration de la colonne vertébrale. Cependant, la myélographie conserve des indications précises :
Situations où la myélographie reste indispensable :
- Contre-indications à l’IRM (pacemaker, défibrillateur, certains clips métalliques)
- Claustrophobie sévère empêchant la réalisation d’une IRM
- Obésité importante dépassant les limites de poids des appareils IRM
- Besoin d’images en position debout (impossible en IRM)
- IRM non concluante nécessitant des investigations complémentaires
- Planification chirurgicale très précise
Les radiologues interventionnels au Maroc confirment que la myélographie, bien qu’invasive, offre une résolution exceptionnelle pour certaines pathologies complexes du canal rachidien.
Pourquoi Votre Médecin Vous a Prescrit une Myélographie ?
Les Indications Médicales Principales
Hernie Discale et Sciatique
La hernie discale est l’une des causes les plus fréquentes de prescription d’une myélographie au Maroc. Lorsqu’un disque intervertébral se déforme et comprime une racine nerveuse, cela provoque :
- Des douleurs intenses irradiant dans la jambe (sciatique)
- Des fourmillements ou engourdissements
- Une faiblesse musculaire dans certains cas
La myélographie permet de visualiser précisément :
- Le niveau exact de la compression
- Le degré d’atteinte de la racine nerveuse
- L’impact sur le canal rachidien
Sténose du Canal Rachidien
Le rétrécissement du canal rachidien (canal lombaire étroit) touche particulièrement les personnes de plus de 50 ans. Cette pathologie provoque :
- Des douleurs dans les jambes lors de la marche (claudication neurogène)
- Un soulagement en position assise ou penchée en avant
- Une limitation progressive du périmètre de marche
L’avantage unique de la myélographie : elle peut être réalisée en position debout, révélant des compressions qui n’apparaissent qu’en charge, contrairement à l’IRM qui se fait toujours allongé.
Compression Médullaire
La compression de la moelle épinière constitue une urgence diagnostique. Les symptômes incluent :
- Faiblesse musculaire progressive
- Troubles de la sensibilité sous le niveau de compression
- Difficultés à la marche
- Dans les cas graves : troubles sphinctériens
Selon les protocoles du Ministère de la Santé marocain, une compression médullaire nécessite une imagerie précise pour guider la prise en charge chirurgicale urgente.
Syndrome de la Queue de Cheval
Cette urgence neurochirurgicale se manifeste par :
- Perte de contrôle de la vessie et/ou des intestins
- Anesthésie périnéale (insensibilité de la région génitale)
- Faiblesse bilatérale des jambes
- Douleurs lombaires intenses
Important : En cas de suspicion de syndrome de la queue de cheval, l’imagerie doit être réalisée en urgence, souvent dans les 24 heures.
Autres Indications
Les radiologues prescrivent également la myélographie pour :
- Détecter des tumeurs intracanalaires (méningiomes, neurofibromes)
- Localiser des fuites de liquide céphalo-rachidien
- Évaluer une arachnoïdite post-opératoire
- Bilan pré-opératoire détaillé d’une chirurgie rachidienne complexe
Quand l’IRM Ne Suffit Pas
Les situations courantes où la myélographie est préférée incluent :
Discordance clinico-radiologique : Vos symptômes sont sévères mais l’IRM paraît normale. La myélographie peut révéler des compressions dynamiques (visibles seulement debout ou en flexion/extension).
Images IRM floues ou artéfactées : Présence de matériel d’ostéosynthèse (vis, plaques) créant des artefacts métalliques qui masquent les structures à l’IRM.
Obésité importante : Les appareils IRM ont des limites de poids (généralement 120-150 kg) et de diamètre. La myélographie n’a pas ces limitations.
Myélographie vs IRM vs Scanner : Tableau Comparatif
Pour vous aider à comprendre les différences entre ces trois examens d’imagerie de la colonne vertébrale :
| Critère | Myélographie + Scanner | IRM Rachidienne | Scanner Simple |
|---|---|---|---|
| Invasivité | Invasive (ponction lombaire) | Non invasive | Non invasive |
| Produit de contraste | Injection intrathécale obligatoire | Parfois injection IV | Parfois injection IV |
| Rayons X | Oui (dose modérée) | Non | Oui (dose modérée) |
| Durée totale | 3-4 heures | 30-45 minutes | 15-20 minutes |
| Précision tissus mous | Excellente avec scanner | Excellente | Moyenne |
| Précision os | Excellente | Bonne | Excellente |
| Images debout | Possible | Impossible | Rare |
| Contre-indications | Allergie iode, troubles coagulation, infection locale | Pacemaker, clips métalliques, claustrophobie | Allergie iode (si contraste), grossesse |
| Prix approximatif | 2500-4000 DH | 2000-3500 DH | 800-1500 DH |
| Remboursement AMO | Oui (selon couverture) | Oui (selon couverture) | Oui (selon couverture) |
| Disponibilité au Maroc | Centres spécialisés | Largement disponible | Très disponible |
Note importante : Les prix mentionnés sont indicatifs et peuvent varier selon les villes (Casablanca, Rabat, Tanger, Marrakech, Fès) et les centres d’imagerie.
Prix de la Myélographie au Maroc
Fourchettes de Prix par Ville
Les tarifs de la myélographie varient considérablement selon la localisation géographique et le standing du centre d’imagerie :
Casablanca : 2800-4200 DH (myélographie complète avec myéloscanner) Rabat : 2600-4000 DH Tanger : 2500-3800 DH Marrakech : 2700-3900 DH Fès : 2400-3600 DH
Ces prix incluent généralement :
- La consultation du radiologue
- Le produit de contraste iodé
- L’acte de ponction lombaire
- Les clichés radiographiques
- Le myéloscanner (scanner post-injection)
- Le compte-rendu écrit complet
Ce Qui Peut Être Facturé en Supplément
Certains centres peuvent facturer séparément :
- Les examens sanguins préalables (bilan de coagulation) : 150-300 DH
- La consultation d’anesthésie (si nécessaire) : 300-500 DH
- Le support CD ou clé USB avec les images : 50-100 DH
- Les médicaments post-examen (antalgiques) : 50-150 DH
Conseil pratique : Demandez toujours un devis détaillé et écrit avant de prendre rendez-vous. Un centre de qualité sera transparent sur ses tarifs.
Remboursement par l’Assurance Maladie Obligatoire (AMO)
Couverture AMO Standard
L’AMO (Assurance Maladie Obligatoire) couvre la myélographie comme acte d’imagerie spécialisée. Le taux de remboursement dépend de votre régime :
Pour les fonctionnaires et salariés du secteur privé :
- Taux de base : 70% du tarif de référence AMO
- Complément mutuelle : variable selon votre contrat (10-30% supplémentaires)
- Reste à charge : généralement 10-30% du prix total
Documents nécessaires pour le remboursement :
- Ordonnance originale du médecin prescripteur
- Facture détaillée du centre d’imagerie
- Feuille de soins tamponnée
- Compte-rendu de l’examen
- Attestation de prise en charge (si demandée)
Procédure de Remboursement
- Avant l’examen : Vérifiez votre taux de couverture auprès de votre CNOPS/CNSS
- Demande de prise en charge : Certains examens nécessitent un accord préalable
- Paiement : Avancez les frais ou bénéficiez du tiers payant (selon le centre)
- Dépôt du dossier : Déposez vos documents dans les 6 mois maximum
- Remboursement : Délai habituel de 2-6 semaines
Astuce : Les mutuelles complémentaires (comme WAFA Assurance, Atlanta, Saham) peuvent couvrir tout ou partie du reste à charge. Contactez votre assureur avant l’examen.
Comment Optimiser Vos Coûts
Comparez les tarifs : Les prix peuvent varier du simple au double. Appelez 3-4 centres pour comparer, mais ne sacrifiez pas la qualité pour économiser 200-300 DH.
Négociez si besoin : Certains centres privés acceptent des arrangements de paiement échelonné, surtout pour les patients sans couverture complète.
Timing stratégique : Évitez les périodes de forte affluence (début de semaine, après les vacances) où les tarifs peuvent être moins négociables.
Comment Choisir un Centre d’Imagerie de Qualité ?
Les Critères Essentiels à Vérifier
Expertise du Radiologue Interventionnel
La myélographie requiert une expertise spécifique en radiologie interventionnelle. Posez ces questions :
- Combien de myélographies réalisez-vous par mois ? (Un minimum de 10-15 par mois garantit une pratique régulière)
- Quel est votre taux de complications ? (Doit être < 5% pour les complications mineures, < 1% pour les graves)
- Le radiologue a-t-il une formation spécifique ? (DU ou Master en radiologie interventionnelle)
Équipement Technologique
Un centre moderne devrait disposer de :
- Scanner multicoupe récent (minimum 16 coupes, idéalement 64 coupes ou plus)
- Table de radiologie avec amplificateur de brillance pour guidage en temps réel
- Produits de contraste de dernière génération (faible osmolarité, mieux tolérés)
- Matériel stérile à usage unique pour la ponction lombaire
Accréditations et Certifications
Recherchez les centres qui affichent :
- Agrément du Ministère de la Santé marocain
- Certification ISO (qualité et sécurité)
- Accréditation par des organismes internationaux (facultatif mais bon signe)
- Affiliation à des sociétés savantes (Société Marocaine de Radiologie)
Questions à Poser Avant de Réserver
Avant de prendre rendez-vous, clarifiez ces points essentiels :
Questions administratives :
- Quel est le prix total incluant tous les frais ?
- Acceptez-vous le tiers payant AMO/CNOPS/CNSS ?
- Quels documents dois-je apporter ?
- Puis-je obtenir un devis écrit ?
Questions médicales :
- Qui réalisera la ponction lombaire ?
- Combien de temps dure l’examen complet ?
- Y a-t-il une salle de repos sur place ?
- Quand aurai-je les résultats ?
- Que se passe-t-il en cas de complication ?
Questions pratiques :
- Dois-je venir accompagné ?
- Y a-t-il un parking ?
- Les horaires sont-ils flexibles ?
Signaux d’Alerte à Ne Pas Ignorer
Fuyez un centre qui :
- Refuse de fournir un devis détaillé
- N’a pas de radiologue sur place (délègue à un technicien)
- Ne pose pas de questions sur vos allergies et antécédents
- Pratique des prix anormalement bas sans explication
- A des conditions d’hygiène douteuses
- Ne vous fait pas signer de consentement éclairé
Préparation à la Myélographie : Votre Checklist Complète
Une Semaine Avant l’Examen
Consultation Médicale Pré-Examen
Prenez rendez-vous avec votre médecin traitant pour :
- Réévaluer la nécessité de l’examen
- Faire le point sur vos traitements actuels
- Prescrire les examens sanguins nécessaires
- Discuter de vos inquiétudes
Médicaments à Arrêter (UNIQUEMENT sur Avis Médical)
⚠️ ATTENTION : N’arrêtez JAMAIS un médicament sans avoir consulté votre médecin. L’arrêt brutal de certains traitements peut être dangereux.
Médicaments généralement suspendus :
- Anticoagulants (Sintrom, Coumadine, Xarelto, Eliquis) : arrêt 3-5 jours avant selon l’INR
- Antiagrégants plaquettaires (Aspirine, Clopidogrel/Plavix, Ticagrelor) : arrêt 5-7 jours avant
- Anti-inflammatoires non stéroïdiens (Ibuprofène, Diclofénac, Kétoprofène) : arrêt 48-72h avant
- Certains antidépresseurs (IRS, tricycliques) : à discuter avec le médecin
- Metformine (pour diabétiques) : parfois arrêtée 48h avant si injection de contraste iodé
Médicaments à continuer (sauf avis contraire) :
- Médicaments pour la tension artérielle
- Traitements cardiaques essentiels
- Médicaments pour la thyroïde
- Traitements psychiatriques stabilisés
Examens Sanguins Obligatoires
Votre médecin prescrira un bilan de coagulation comprenant :
- TP (Taux de Prothrombine) : doit être > 70%
- INR : doit être < 1,5
- TCA (Temps de Céphaline Activée) : doit être normal
- Numération formule sanguine : pour vérifier les plaquettes (> 100 000/mm³)
- Fonction rénale (créatinine) : si facteurs de risque rénaux
Important : Ces analyses doivent dater de moins de 7 jours. Apportez les résultats le jour de l’examen.
48 Heures Avant
Aucun Examen Digestif avec Contraste
Si vous avez eu récemment :
- Transit baryté
- Lavement baryté
- Autre examen digestif avec produit de contraste
Signalez-le au radiologue. Les résidus de barium dans l’intestin peuvent créer des artefacts qui gênent l’interprétation des images. Un délai de 3-7 jours est généralement nécessaire.
Organisation Logistique
Transport :
- Vous NE POURREZ PAS conduire après l’examen
- Organisez votre retour avec un proche
- Alternative : taxi (mais moins confortable pour la position allongée recommandée)
Obligations professionnelles :
- Prévoyez une absence de 1 à 3 jours selon votre travail
- Demandez un certificat d’arrêt de travail si nécessaire
La Veille de l’Examen
Hydratation Intensive
Buvez beaucoup d’eau : 2 à 2,5 litres répartis sur la journée
- Aide à prévenir les maux de tête post-ponction
- Facilite l’élimination du produit de contraste
- Améliore la qualité des images
Évitez :
- L’alcool (déshydrate)
- Les boissons trop sucrées
- L’excès de caféine
Repos et Préparation Mentale
- Couchez-vous tôt (sommeil de qualité)
- Évitez les sources de stress
- Relisez les consignes données par le centre
- Préparez vos affaires pour le lendemain
Le Jour J : Ce Qu’il Faut Apporter
Documents Médicaux Obligatoires
Dossier médical complet :
- ✅ Ordonnance originale du médecin prescripteur
- ✅ Carte d’identité nationale (CIN) ou passeport
- ✅ Carte d’assurance maladie (AMO/CNOPS/CNSS)
- ✅ Résultats des examens sanguins (moins de 7 jours)
- ✅ Comptes-rendus d’examens antérieurs (IRM, scanner, radiographies de la colonne)
- ✅ Liste complète de vos médicaments
- ✅ Attestation de mutuelle/assurance complémentaire
- ✅ Formulaire de prise en charge (si demandé par votre assurance)
Produit de Contraste
Selon le centre :
- Certains fournissent le produit de contraste (inclus dans le prix)
- D’autres demandent de l’acheter en pharmacie sur ordonnance
Si vous devez l’acheter :
- Prix : environ 300-600 DH selon la marque
- Conservez-le au réfrigérateur si indiqué
- Sortez-le 30 minutes avant pour qu’il soit à température ambiante
- Gardez le ticket de caisse pour remboursement AMO
Tenue Vestimentaire Appropriée
Portez :
- Vêtements amples et confortables (jogging, robe large)
- Faciles à enlever (évitez jeans serrés, ceintures compliquées)
- Sous-vêtements sans parties métalliques (agrafes de soutien-gorge)
- Chaussures faciles à enfiler/retirer
Retirez avant l’examen :
- Bijoux, montres, piercings
- Prothèses dentaires amovibles
- Appareils auditifs
Votre Accompagnant
Obligatoire : Une personne de confiance doit vous accompagner car :
- Vous ne pourrez pas conduire après
- Vous aurez besoin d’aide pendant la période de repos
- Soutien moral appréciable
- Peut communiquer avec le personnel si vous êtes groggy
Question Fréquente : Dois-je Être à Jeun ?
NON, la myélographie ne nécessite PAS d’être à jeun, contrairement à beaucoup d’autres examens.
Ce que vous pouvez faire :
- Prenez un petit-déjeuner léger (tartines, fruit, thé/café)
- Continuez à boire de l’eau régulièrement
- Évitez seulement les repas trop copieux ou trop gras
Pourquoi cette différence ? Contrairement à une anesthésie générale, la myélographie se fait sous anesthésie locale uniquement. Le risque de nausées existe mais n’est pas aggravé par l’alimentation.
Déroulement de la Myélographie : Guide Étape par Étape
À Votre Arrivée (15-30 minutes)
Accueil et Formalités Administratives
Prévoyez d’arriver 15 minutes avant votre rendez-vous :
- Enregistrement à la réception
- Vérification de vos documents
- Paiement ou présentation de la garantie d’assurance
- Signature des documents administratifs
Entretien Pré-Examen avec le Radiologue
Ce temps d’échange est crucial. Le radiologue va :
Vérifier les indications :
- Revoir l’ordonnance et le contexte clinique
- S’assurer que la myélographie est bien l’examen approprié
- Examiner les résultats d’imagerie antérieurs
Contrôler les contre-indications :
- Allergies (iode, bétadine, latex, sparadrap, antibiotiques)
- Troubles de la coagulation
- Infections cutanées dans la zone de ponction
- Hypertension intracrânienne
- Grossesse (test de grossesse si doute)
- Prothèses ou matériel implantés
Expliquer la procédure :
- Déroulement détaillé de l’examen
- Sensations possibles
- Risques et bénéfices
- Alternatives disponibles
Obtenir votre consentement éclairé :
- Document écrit à signer
- Attestant que vous avez compris et acceptez l’examen
- Possibilité de poser toutes vos questions
Questions importantes à poser au radiologue :
- Combien de myélographies faites-vous par semaine ?
- Quel produit de contraste allez-vous utiliser ?
- Combien de temps dureront les différentes étapes ?
- Où serai-je pendant la période de repos ?
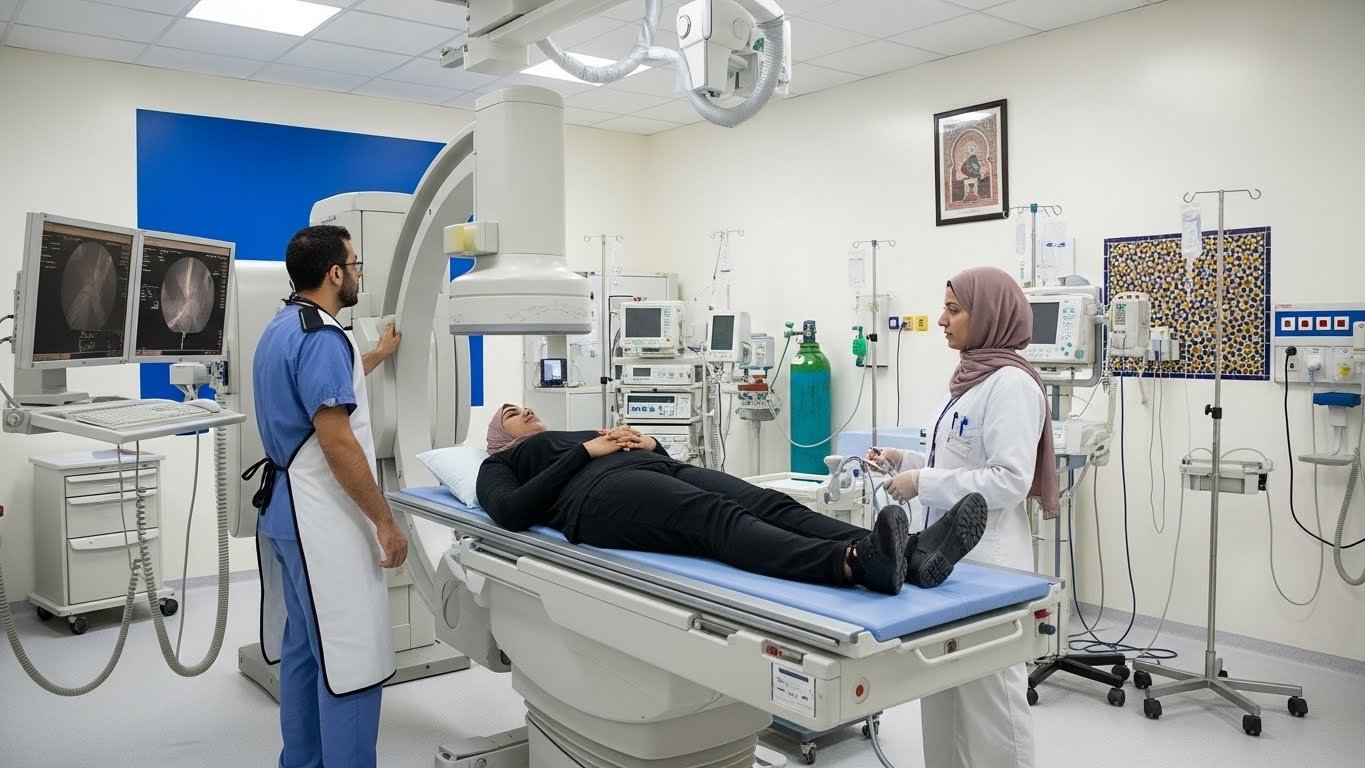
La Ponction Lombaire (15-20 minutes)
Installation et Positionnement
Le radiologue vous demandera de vous installer dans l’une de ces positions :
Position assise (la plus courante) :
- Assis au bord de la table d’examen
- Dos voûté, tête penchée vers l’avant
- Bras croisés sur un oreiller
- Position du « chat qui fait le gros dos »
- Avantage : élargit l’espace entre les vertèbres
Position allongée sur le côté :
- En chien de fusil (position fœtale)
- Genoux ramenés vers la poitrine
- Tête fléchie vers les genoux
- Alternative si impossibilité de rester assis
Position couchée sur le ventre :
- Plus rare, selon les préférences du radiologue
- Coussin sous les hanches
Conseil du radiologue : « Restez détendu, respirez calmement. Plus vous êtes crispé, plus les muscles du dos sont tendus et plus la ponction est difficile. »
Repérage et Désinfection
Repérage anatomique :
- Le radiologue palpe votre dos pour localiser l’espace L3-L4 ou L4-L5
- Vérification sous scopie (rayons X en temps réel)
- Marquage de la zone
Désinfection rigoureuse :
- Large désinfection cutanée (Bétadine ou Chlorhexidine)
- Application en cercles concentriques
- Sensation de froid sur la peau
- Installation d’un champ stérile (drap percé)
Cette étape d’asepsie est cruciale pour prévenir toute infection. Selon les protocoles de sécurité de la Société Française de Radiologie, le taux d’infection doit être < 0,1%.
Anesthésie Locale
Première injection (anesthésie superficielle) :
- Petite aiguille fine (comme pour une prise de sang)
- Injection d’un anesthésique local (Xylocaïne ou équivalent)
- Sensation de piqûre puis de brûlure 5-10 secondes
- Disparition rapide de la douleur
Anesthésie en profondeur :
- Injection supplémentaire jusqu’aux structures profondes
- La zone devient complètement insensible
- Vous pouvez ressentir une pression mais plus de douleur aiguë
Temps nécessaire : L’anesthésique agit en 2-3 minutes.
La Ponction Proprement Dite
Insertion de l’aiguille de ponction :
- Aiguille plus longue et fine (aiguille de Whitacre ou Quincke)
- Guidage sous amplificateur de brillance (rayons X continus)
- Progression lente et précise entre les vertèbres
- Traversée du ligament jaune puis de la dure-mère
Ce que vous allez ressentir :
- Pression dans le dos (sensation d’appui)
- Parfois un bref « choc électrique » dans une jambe
- C’est normal : l’aiguille est près d’une racine nerveuse
- Signalez-le au médecin mais ne bougez pas
- Dure 1-2 secondes maximum
Prélèvement de liquide céphalo-rachidien :
- 1 à 2 ml prélevés pour analyse (si prescrite)
- Aspect normalement clair comme de l’eau de roche
- Permet d’exclure une infection, hémorragie
Injection du produit de contraste :
- 10 à 15 ml injectés très lentement
- Sensation de chaleur qui monte le long du dos
- Possible goût métallique dans la bouche
- Légère sensation de pression ou chaleur
Conseil crucial : RESTEZ PARFAITEMENT IMMOBILE pendant toute la ponction. Le moindre mouvement peut déplacer l’aiguille et compliquer la procédure. Si vous sentez une toux, un éternuement ou un spasme arriver, signalez-le immédiatement au radiologue.
Retrait et Pansement
- Retrait rapide de l’aiguille
- Compression locale quelques secondes
- Pansement compressif stérile
- Désinfection finale
Durée totale de la ponction : 10 à 20 minutes selon la difficulté (morphologie, arthrose lombaire).
Phase Radiographique (10-15 minutes)
Clichés Conventionnels Multiples
Immédiatement après la ponction, le radiologue réalise plusieurs séries de clichés :
Inclinaison de la table :
- La table bascule doucement dans différents angles
- Permet au produit de contraste de circuler le long de la moelle
- De la tête vers les pieds et inversement
Différentes incidences :
- Face (antéro-postérieur)
- Profil (latéral)
- Obliques droite et gauche
- Parfois dynamiques (flexion/extension)
Images en position debout (si indiqué) :
- Particulièrement utile pour les hernies discales
- Permet de visualiser des compressions n’apparaissant qu’en charge
- Impossible avec l’IRM
Votre rôle : Rester parfaitement immobile à chaque cliché (généralement 5-10 secondes). Le radiologue vous prévient avant chaque prise.
Repos Obligatoire Tête Légèrement Surélevée
Après les clichés radiographiques :
- Vous restez allongé sur la table ou êtes transféré en salle de repos
- Tête sur un oreiller (surélevée de 15-30°)
- Position maintenue 30 à 90 minutes
Pourquoi cette position ?
- Éviter que le produit de contraste ne remonte vers le crâne
- Réduire drastiquement le risque de céphalées post-ponction
- Permettre au trou dans la dure-mère de commencer à se refermer
Selon les études de l’American College of Radiology, le repos en position semi-assise après myélographie réduit l’incidence des céphalées post-ponction de 30% à moins de 15%.
Le Myéloscanner (20-30 minutes)
Transfert vers le Scanner
Timing : 30 à 90 minutes après la myélographie
- Le produit de contraste a eu le temps de se diffuser uniformément
- Toutes les structures sont bien opacifiées
Installation :
- Transfert sur la table du scanner (avec précautions)
- Position allongée sur le dos
- Maintien de la tête légèrement surélevée
- Immobilisation nécessaire
Acquisition des Images Scanner
Déroulement :
- La table glisse lentement dans l’anneau du scanner
- Plusieurs passages (généralement 2-3)
- Coupes très fines de la zone d’intérêt
- L’appareil émet des bruits de rotation (normal)
Ce que vous devez faire :
- Rester absolument immobile
- Respirer calmement
- Pas de mouvement pendant 10-15 secondes par acquisition
- Le personnel communique avec vous par interphone
Type d’images obtenues :
- Coupes axiales (horizontales)
- Reconstructions sagittales (profil)
- Reconstructions coronales (face)
- Reconstructions 3D si nécessaire
Avantage du myéloscanner : Résolution exceptionnelle combinant le contraste intrathécal et la précision du scanner. Le radiologue peut détecter :
- Hernies discales minimes
- Sténoses foraminales
- Compressions radiculaires subtiles
- Anomalies osseuses associées
Surveillance et Autorisation de Sortie (30-60 minutes)
Après le scanner, vous retournez en salle de repos :
Surveillance médicale :
- Prise de tension artérielle
- Évaluation de l’état général
- Vérification de l’absence de complications immédiates
- Contrôle du point de ponction
Consignes de sortie :
- Explications sur les heures qui suivent
- Remise d’une fiche de consignes écrites
- Numéro d’urgence à appeler en cas de problème
- Prescription d’antalgiques si besoin
Autorisation de partir :
- Vous ne partirez que si votre état est stable
- Vous devez obligatoirement être accompagné
- En cas de malaise persistant, la surveillance est prolongée
Durée Totale : Planifiez Votre Journée
Comptez 3 à 4 heures au total au centre d’imagerie :
- Accueil et formalités : 15-30 min
- Entretien pré-examen : 10-15 min
- Ponction lombaire : 15-20 min
- Clichés radiographiques : 10-15 min
- Repos post-ponction : 30-90 min
- Myéloscanner : 20-30 min
- Surveillance finale : 30-60 min
Conseil pratique : Prenez votre journée. Ne planifiez rien d’autre ce jour-là.
Après la Myélographie : Récupération et Consignes
Les Premières Heures : Période Critique (4-6 heures)
Repos Strict en Position Allongée
Position recommandée :
- Allongé à plat ou tête légèrement surélevée (1-2 oreillers)
- Évitez de vous asseoir ou de vous lever brutalement
- Si vous devez aller aux toilettes : levez-vous très lentement
Où passer cette période ?
- Idéalement à votre domicile
- Préparez votre lit avant de partir pour l’examen
- Ayez de l’eau, vos médicaments, votre téléphone à portée de main
- Quelqu’un doit être présent avec vous
Pourquoi c’est crucial ? Cette position réduit la pression négative dans l’espace sous-arachnoïdien, minimisant la fuite de liquide céphalo-rachidien et donc le risque de céphalées post-ponction.
Hydratation Intensive
Objectif : Boire 2 à 3 litres d’eau dans les 24 heures suivant l’examen
Bénéfices :
- Compense la perte de liquide céphalo-rachidien prélevé
- Accélère l’élimination du produit de contraste
- Réduit significativement le risque de maux de tête
- Diminue les nausées
Que boire ?
- Eau plate (priorité)
- Tisanes, infusions
- Jus de fruits dilués
- Bouillons légers
À éviter :
- Alcool (déshydrate et interagit avec certains médicaments)
- Boissons trop sucrées
- Excès de caféine
Alimentation
Premières heures :
- Repas légers et fractionnés
- Évitez les aliments difficiles à digérer
- Privilégiez fruits, légumes cuits, féculents
Si nausées :
- Grignotez des biscottes ou crackers
- Gingembre (infusion ou bonbons)
- Antivomitif prescrit si besoin
Les 24-48 Heures Suivantes
Activités Autorisées
Vous pouvez :
- Vous déplacer dans votre domicile (calmement)
- Prendre une douche rapide après 24h (évitez le bain)
- Lire, regarder la télévision
- Utiliser votre téléphone, ordinateur
- Manger normalement si pas de nausées
Vous ne devez PAS :
- ❌ Conduire (minimum 24h, idéalement 48h)
- ❌ Faire d’efforts physiques (porter des charges)
- ❌ Pratiquer un sport
- ❌ Prendre un bain chaud (douche uniquement)
- ❌ Position tête en bas (yoga inversé, bricolage sous un meuble)
- ❌ Consommer de l’alcool
- ❌ Opérer des machines dangereuses
- ❌ Signer des documents importants (si vous avez pris des sédatifs)
Soins du Point de Ponction
Les premiers jours :
- Gardez le pansement 24 heures
- Changez-le quotidiennement ensuite
- Désinfectez avec antiseptique (Bétadine ou Chlorhexidine)
- Surveillez l’apparition de rougeur, chaleur, écoulement
Hygiène :
- Douche autorisée après 24h (séchez bien)
- Évitez bain, piscine, hammam pendant 5-7 jours
- Pas de massage ou manipulation de la zone
Reprise des Médicaments
Traitements habituels :
- Reprenez vos médicaments chroniques dès le retour à la maison (sauf avis contraire)
- Suivez les instructions spécifiques données par le radiologue
Anticoagulants et antiagrégants :
- Timing de reprise déterminé par votre médecin
- Généralement 24-48h après l’examen
- Contrôle INR si nécessaire
Gestion de la douleur :
- Paracétamol : 1g toutes les 6h si besoin (max 3g/jour)
- Évitez les anti-inflammatoires (Ibuprofène) les premiers jours
- Pas d’aspirine (risque hémorragique)
Effets Secondaires Fréquents et Normaux
Céphalées Post-Ponction Lombaire (10-30% des patients)
Caractéristiques typiques :
- Maux de tête positionnels : s’aggravent en position debout/assise
- Améliorés voire disparus en position allongée
- Localisés au front, nuque, ou diffus
- Intensité variable (modérée à sévère)
Mécanisme : Fuite persistante de liquide céphalo-rachidien par l’orifice de ponction → hypotension intracrânienne → traction sur les méninges et vaisseaux.
Durée :
- Apparition : généralement 6-72h après l’examen
- Pic : J2-J3
- Résolution spontanée : 2-7 jours dans la majorité des cas
- Persistance au-delà de 7 jours : rare (5%)
Traitement :
- Mesures de base :
- Repos strict allongé
- Hydratation intensive (3 litres/jour)
- Paracétamol régulier
- Caféine (café, cola) : effet vasoconstricteur qui soulage
- Si insuffisant :
- Antalgiques plus puissants (sur prescription)
- Antiémétiques si nausées associées
- Si persistance > 5-7 jours :
- Blood patch (injection de votre propre sang au site de ponction)
- Efficacité : 90% des cas
- Réalisé en ambulatoire
- Soulagement souvent en quelques heures
Nausées et Vomissements (5-15% des patients)
Causes :
- Réaction au produit de contraste iodé
- Hypotension intracrânienne (si céphalées associées)
- Anxiété
- Mouvements de la table pendant l’examen
Gestion :
- Fractionnez l’alimentation (petites quantités)
- Privilégiez aliments neutres (biscottes, riz)
- Antiémétiques si prescrits (Métoclopramide, Dompéridone)
- Généralement résolution en 24-48h
Douleur au Point de Ponction
Normal :
- Sensibilité locale légère à modérée
- Équivalent à une grosse prise de sang
- Peut persister 3-5 jours
Traitement :
- Paracétamol suffisant dans la majorité des cas
- Application de froid (pas directement sur la peau)
- Éviter de masser la zone
Raideur de Nuque
Cause : Tension musculaire due à la position maintenue pendant l’examen
Soulagement :
- Étirements doux après 48h
- Chaleur locale (bouillotte)
- Résolution spontanée en 2-3 jours
Fatigue
Fréquente les premiers jours :
- Liée au stress de l’examen
- Éventuels médicaments sédatifs
- Perturbation du sommeil (douleur, position)
Écoutez votre corps : Reposez-vous autant que nécessaire.
Reprise des Activités Normales
| Activité | Délai Recommandé | Conditions |
|---|---|---|
| Marche légère | 12-24h | Si absence de symptômes gênants |
| Travail sédentaire (bureau) | 24-48h | Possibilité de s’allonger si céphalées |
| Travail physique | 3-5 jours | Absence totale de symptômes |
| Conduite automobile | 24-48h | Pas de céphalées, vertiges, somnolence |
| Sport léger (marche, yoga doux) | 3-5 jours | Progressivement |
| Sport intense (course, musculation) | 7-10 jours | Accord du médecin |
| Piscine, hammam | 7 jours | Cicatrisation complète du point de ponction |
| Voyages en avion | 7 jours | Risque théorique de céphalées aggravées |
Important : Ces délais sont indicatifs. Certaines personnes récupèrent plus vite, d’autres plus lentement. Écoutez votre corps et ne forcez pas.
Risques et Complications : La Vérité Sans Filtre
Complications Fréquentes mais Bénignes (10-30%)
Céphalées Post-Ponction
Incidence : 10-30% selon les études, les techniques et les aiguilles utilisées
Facteurs de risque :
- Sexe féminin
- Âge jeune (20-40 ans)
- Antécédent de migraine
- Grossesse récente
- Aiguille de gros calibre
- Orientations défavorables de l’aiguille
- Multiples tentatives de ponction
Prévention :
- Utilisation d’aiguilles fines (22-25 Gauge)
- Aiguilles atraumatiques (Whitacre, Sprotte)
- Repos strict post-ponction
- Hydratation préventive
- Injection de sérum physiologique après ponction
Évolution :
- Régression spontanée dans 90% des cas en 7 jours
- Blood patch si persistance ou intensité invalidante
Nausées et Malaise
Incidence : 5-15% Durée : Quelques heures à 24h Traitement : Symptomatique, excellente évolution
Complications Rares (1-5%)
Réactions au Produit de Contraste Iodé
Réactions allergiques mineures (1-3%) :
- Urticaire, démangeaisons
- Rougeur cutanée
- Éternuements, larmoiement
Traitement : Antihistaminiques, corticoïdes si besoin
Réactions modérées (0,1-0,5%) :
- Bronchospasme léger
- Tachycardie
- Hypotension modérée
Traitement : Surveillance, bronchodilatateurs, corticoïdes
Réactions sévères (< 0,1%) :
- Choc anaphylactique
- Œdème laryngé
- Arrêt cardiaque
Traitement : Urgence vitale, adrénaline, réanimation. Les centres d’imagerie sont équipés de chariot d’urgence et le personnel est formé.
Prévention :
- Interrogatoire allergologique rigoureux
- Prémédication si antécédent de réaction (corticoïdes + antihistaminiques 12h et 2h avant)
- Utilisation de produits de contraste non ioniques modernes (mieux tolérés)
Hématome au Point de Ponction
Incidence : 1-2% (hématome significatif)
Facteurs de risque :
- Troubles de la coagulation
- Anticoagulants/antiagrégants non arrêtés
- Ponction difficile avec multiples tentatives
Évolution :
- Généralement simple ecchymose bénigne
- Résorption spontanée en 10-15 jours
- Compression si nécessaire
Complication rare : Hématome compressif (< 0,1%) nécessitant drainage chirurgical
Complications Très Rares (< 0,1%)
Infections
Types :
- Infection cutanée au point de ponction
- Méningite bactérienne (exceptionnelle avec asepsie rigoureuse)
- Abcès épidural (exceptionnel)
Signes d’alerte :
- Fièvre > 38,5°C
- Rougeur, chaleur, douleur croissante au point de ponction
- Raideur de nuque fébrile
- Troubles neurologiques
Prévention :
- Asepsie chirurgicale stricte
- Matériel stérile à usage unique
- Antibioprophylaxie dans certains cas
Traitement : Antibiotiques, parfois hospitalisation
Crises Convulsives
Incidence : < 0,1% avec les produits modernes
Cause : Passage du produit de contraste vers le cerveau
Prévention :
- Maintien tête surélevée après l’examen
- Éviter injection trop rapide
- Dosage adapté du produit
Traitement : Anticonvulsivants, surveillance
Arachnoïdite Chimique
Définition : Inflammation des méninges due au produit de contraste
Symptômes :
- Douleurs radiculaires persistantes
- Raideur rachidienne
- Parfois troubles neurologiques
Incidence : Exceptionnelle avec les produits hydrosolubles actuels (< 0,05%)
Traitement : Corticoïdes, antalgiques, rééducation
Lésion Nerveuse Directe
Incidence : < 0,01%
Mécanisme : Contact direct de l’aiguille avec une racine nerveuse ou la moelle
Symptômes :
- « Décharge électrique » intense pendant la ponction
- Douleur radiculaire persistante
- Déficit moteur ou sensitif (rare)
Évolution : Généralement régression complète en quelques semaines
Prévention : Guidage scopique, technique rigoureuse
Contre-Indications Absolues
La myélographie ne doit pas être réalisée en cas de :
- Infection cutanée ou sous-cutanée au site de ponction
- Septicémie (infection généralisée)
- Hypertension intracrânienne non contrôlée
- Troubles sévères de la coagulation non corrigés (INR > 2, plaquettes < 50 000/mm³)
- Allergie sévère documentée aux produits de contraste iodés sans prémédication
- Refus du patient
Contre-Indications Relatives
Situations nécessitant des précautions particulières :
- Anticoagulation orale (arrêt et relais nécessaires)
- Thrombopénie modérée (50 000-100 000/mm³)
- Antécédents de convulsions (adaptation du produit de contraste)
- Grossesse (report si possible, sauf urgence vitale)
- Arthrose sévère rendant la ponction difficile
- Obésité majeure (repérage anatomique difficile)
Minimiser les Risques : Recommandations
Avant l’examen :
- ✅ Signaler TOUTES vos allergies, même anciennes
- ✅ Liste complète de vos médicaments
- ✅ Bilans sanguins à jour
- ✅ Choisir un radiologue expérimenté
Pendant l’examen :
- ✅ Rester immobile pendant la ponction
- ✅ Respirer calmement
- ✅ Signaler immédiatement toute douleur anormale
Après l’examen :
- ✅ Respecter le repos allongé 4-6h
- ✅ S’hydrater abondamment
- ✅ Suivre toutes les consignes à la lettre
Taux de Réussite et Satisfaction
Données rassurantes :
- Taux de succès technique : > 95%
- Complications graves : < 1%
- Satisfaction des patients : 75-85%
- Images diagnostiques obtenues : > 90%
Témoignages de radiologues marocains : « Avec les techniques modernes, les aiguilles fines et le guidage scopique, la myélographie est devenue un examen très sûr. La majorité des patients sont agréablement surpris que ce soit moins pénible que prévu. »
Signaux d’Alerte : Quand Contacter un Médecin en Urgence
Situations Nécessitant un Appel Immédiat
Symptômes Neurologiques Graves
Appelez le 141 (SAMU Maroc) ou allez aux urgences immédiatement si :
- Faiblesse musculaire soudaine dans les jambes ou les bras
- Engourdissement progressif s’étendant vers le haut du corps
- Difficulté à marcher ou perte d’équilibre
- Perte de contrôle des sphincters (vessie ou rectum)
- Douleur dans la poitrine ou difficulté à respirer
- Troubles visuels soudains
- Confusion, désorientation
- Convulsions
⚠️ Ces symptômes peuvent indiquer une complication grave nécessitant une prise en charge immédiate (hématome compressif, méningite, réaction sévère).
Signes d’Infection
Contactez rapidement un médecin (24-48h) si :
- Fièvre > 38,5°C dans les jours suivant l’examen
- Rougeur, chaleur et gonflement au point de ponction
- Écoulement purulent (liquide jaunâtre ou verdâtre)
- Douleur croissante au niveau lombaire
- Raideur de nuque avec fièvre
- Maux de tête intenses avec fièvre et photophobie
Risque : Méningite bactérienne (rare mais grave) ou infection du site de ponction.
Réaction Allergique Tardive
Consultez rapidement si apparition de :
- Éruption cutanée généralisée (urticaire diffuse)
- Gonflement du visage, lèvres, langue, gorge
- Difficultés respiratoires
- Oppression thoracique
- Vertiges sévères, malaise
Traitement : Antihistaminiques, corticoïdes, parfois adrénaline en urgence.
Céphalées Inhabituelle ou Aggravées
Contactez le radiologue ou votre médecin si :
- Maux de tête persistants au-delà de 7 jours sans amélioration
- Céphalées s’aggravant progressivement
- Céphalées non positionnelles (ne s’améliorent pas allongé)
- Associées à vomissements en jet
- Associées à troubles visuels ou neurologiques
Évaluation : Peut nécessiter un blood patch ou une imagerie cérébrale de contrôle.
Saignement Préoccupant
Consultez rapidement si :
- Hématome volumineux et douloureux au point de ponction
- Augmentation progressive de taille de l’hématome
- Saignement qui ne s’arrête pas malgré compression
- Douleur lombaire intense avec sensation de faiblesse dans les jambes
Risque rare : Hématome épidural compressif nécessitant drainage chirurgical.
Ce Qui Est Normal (Ne Nécessite PAS de Consultation Urgente)
Symptômes bénins fréquents :
- Maux de tête positionnels pendant 2-5 jours
- Douleur modérée au point de ponction
- Petite ecchymose (bleu) de 2-5 cm
- Nausées légères les premières 24h
- Fatigue pendant 2-3 jours
- Raideur de nuque légère sans fièvre
- Sensation de goût métallique transitoire
Gestion à domicile : Repos, hydratation, paracétamol.
Numéros Utiles à Avoir
Préparez avant l’examen :
- 📞 Numéro du centre d’imagerie : _____________
- 📞 Numéro direct du radiologue (si fourni) : _____________
- 📞 Médecin traitant : _____________
- 📞 SAMU Maroc : 141 ou 150
- 📞 Urgences : 15 (si vous êtes près de la frontière)
Conseil : Enregistrez ces numéros dans votre téléphone AVANT l’examen.
Résultats de la Myélographie : Délais et Interprétation
Quand Seront Disponibles Vos Résultats ?
Première Lecture Orale
Sur place, après le scanner :
- Le radiologue peut vous donner une première impression
- Commentaires généraux sur ce qu’il a vu
- Pas de détails précis à ce stade
- Ne remplace PAS le compte-rendu écrit officiel
Exemple : « Les images sont de bonne qualité. On voit effectivement une compression au niveau L4-L5. Votre médecin aura tous les détails dans le compte-rendu. »
Compte-Rendu Écrit Officiel
Délai standard :
- 24 à 48 heures dans la plupart des centres
- Parfois le jour même si urgence chirurgicale
- Jusqu’à 72 heures dans les cas complexes nécessitant double lecture
Facteurs influençant le délai :
- Complexité du cas
- Nécessité de consultation entre radiologues
- Charge de travail du centre
- Weekend ou jours fériés
Modalités de Retrait
En main propre au centre :
- Présentez votre pièce d’identité
- Signature du registre de remise
- Généralement sans rendez-vous pendant les horaires d’ouverture
Par un tiers :
- Autorisation écrite signée de votre part
- Photocopie de votre CIN
- CIN du mandataire
Envoi sécurisé :
- Email crypté (certains centres modernes)
- Portail patient en ligne (accès sécurisé)
- Jamais par téléphone (confidentialité médicale)
Important : Certains centres appellent quand les résultats sont prêts, d’autres non. Renseignez-vous lors de l’examen.
Que Contient le Compte-Rendu ?
Section Technique
Informations sur les conditions de réalisation :
- Date et heure de l’examen
- Médecin prescripteur
- Indication clinique
- Produit de contraste utilisé (nom, volume, concentration)
- Technique de ponction (niveau vertébral, position)
- Qualité des images obtenues
Exemple : « Myélographie lombaire réalisée en L3-L4 en position assise. Injection de 12 ml de produit de contraste iodé hydrosoluble. Images de bonne qualité technique. »
Description Anatomique Détaillée
Analyse structure par structure :
- Sac thécal (enveloppe contenant la moelle et le liquide)
- Perméabilité
- Calibre régulier ou irrégulier
- Présence d’empreintes ou compressions
- Moelle épinière (jusqu’à L1-L2 chez l’adulte)
- Position centrale ou déviée
- Calibre normal ou augmenté
- Présence de lésions
- Racines nerveuses
- Émergence et trajet
- Aspect des culs-de-sac radiculaires
- Compressions éventuelles
- Niveau et côté précis
- Espaces intervertébraux
- État des disques (protrusion, hernie, extrusion)
- Hauteur discale
- Ostéophytes (becs de perroquet)
- Canal rachidien
- Diamètre (normal, rétréci)
- Sténose globale ou foraminale
- Mesures en millimètres
- Structures osseuses
- Alignement vertébral
- Arthrose articulaire postérieure
- Anomalies de transition (ex: vertèbre L5 sacralisée)
Conclusion et Synthèse
Diagnostic radiologique :
- Synthèse des anomalies principales
- Localisation précise (niveau vertébral, côté)
- Degré de sévérité (minime, modérée, sévère)
- Corrélation avec la clinique (si indiquée dans l’ordonnance)
Exemples de conclusions :
- « Hernie discale postéro-latérale gauche en L5-S1 avec conflit disco-radiculaire sur la racine S1 gauche. »
- « Sténose canalaire L3-L4 et L4-L5 grade 2 avec rétrécissement du sac thécal à 8 mm. »
- « Pas de compression radiculaire significative. Culs-de-sac radiculaires bien moulés de L1 à S1. »
Recommandations éventuelles :
- Corrélation clinique recommandée
- IRM complémentaire si zone non explorée
- Contrôle évolutif suggéré
Format des Résultats Remis
Documents fournis :
- Compte-rendu dactylographié (2-3 pages)
- CD ou clé USB avec images DICOM (format médical standard)
- Parfois quelques clichés imprimés sur films ou papier
Conservation :
- Gardez TOUT précieusement
- Classez chronologiquement avec vos autres examens
- Copies numériques dans un cloud sécurisé (facultatif)
- Indispensable pour comparaisons futures et consultations spécialisées
Comprendre Votre Compte-Rendu (Vocabulaire de Base)
Termes rassurants :
- « Canal perméable » = pas d’obstruction
- « Racines bien moulées » = bien visibles, pas de compression
- « Pas de conflit disco-radiculaire » = le disque ne touche pas le nerf
- « Sac thécal de calibre normal » = espace normal pour la moelle
Termes nécessitant attention :
- « Sténose » = rétrécissement
- « Conflit » = contact anormal entre deux structures
- « Compression radiculaire » = nerf écrasé
- « Hernie exclue » = fragment de disque expulsé dans le canal
- « Empreinte » = déformation par compression
⚠️ Important : Seul votre médecin prescripteur peut interpréter ces résultats dans VOTRE contexte clinique spécifique. Un compte-rendu « anormal » ne signifie pas forcément chirurgie. De nombreuses anomalies radiologiques sont asymptomatiques.
Que Faire avec Vos Résultats ?
Consultation Post-Examen Obligatoire
Prenez rendez-vous rapidement avec :
- Le médecin qui a prescrit l’examen (neurochirurgien, neurologue, rhumatologue)
- Délai recommandé : 7-15 jours après réception des résultats
- En cas d’urgence signalée : consultation sous 48-72h
Apportez :
- Le compte-rendu écrit complet
- Le CD/clé USB avec toutes les images
- Vos examens d’imagerie antérieurs pour comparaison
- Votre liste de symptômes actualisée
Le médecin va :
- Analyser les résultats en corrélation avec votre examen clinique
- Expliquer les anomalies trouvées
- Proposer un plan de traitement adapté (médical, rééducation, chirurgie)
- Répondre à toutes vos questions
Options Thérapeutiques Possibles
Selon les résultats, votre médecin peut proposer :
Traitement conservateur :
- Médicaments (antalgiques, anti-inflammatoires, décontracturants)
- Kinésithérapie et rééducation
- Infiltrations péridurales guidées
- Repos relatif et adaptation des activités
Traitement chirurgical :
- Discectomie (ablation d’une hernie discale)
- Laminectomie (élargissement du canal)
- Arthrodèse (fusion vertébrale)
- Planification précise grâce aux images de myélographie
Surveillance :
- Si anomalies minimes et symptômes légers
- Contrôle évolutif à distance
Conservation et Utilisation Future
Gardez vos examens pour :
- Comparaison lors de contrôles futurs
- Deuxième avis médical si souhaité
- Consultation avec un autre spécialiste
- Dossier médical complet
Organisez votre dossier :
- Classeur ou pochette dédiée
- Ordre chronologique
- Étiquetage clair (date, type d’examen)
- Copies numériques de sauvegarde
FAQ : Réponses à Vos Questions les Plus Fréquentes
Est-ce que la myélographie fait vraiment mal ?
Réponse honnête : L’appréhension est généralement pire que la réalité. Voici ce que vous allez réellement ressentir :
- L’anesthésie locale : Petite piqûre de 2-3 secondes, comme chez le dentiste
- La ponction : Pression dans le dos, sensation d’appui, parfois bref « choc électrique » dans la jambe (1-2 secondes)
- L’injection du contraste : Chaleur qui monte le long du dos, goût métallique possible
Sur une échelle de 0 à 10 :
- Douleur pendant l’anesthésie : 2-3/10
- Douleur pendant la ponction : 1-4/10 (grâce à l’anesthésie)
- Inconfort général : 3-5/10
Témoignages de patients :
- 70% : « Moins douloureux que prévu »
- 20% : « Comme attendu »
- 10% : « Plus difficile que prévu » (souvent liés à anxiété, arthrose lombaire)
Les radiologues confirment : « Avec l’anesthésie locale et les aiguilles fines modernes, la majorité des patients tolèrent très bien l’examen. C’est l’anticipation anxieuse qui est souvent le plus difficile. »
Puis-je vraiment pas conduire après ? Pourquoi ?
NON, vous ne pouvez PAS conduire pendant au moins 24 heures. Voici pourquoi :
Risques réels :
- Vertiges, étourdissements (fréquents les premières heures)
- Céphalées positionnelles (s’aggravent en position assise)
- Vision trouble temporaire (rare mais possible)
- Ralentissement des réflexes
- Si sédatif administré : somnolence
Dangers :
- Accident de la route
- Aggravation des céphalées par la position assise prolongée
- Malaise au volant
La loi : Conduire sous l’influence de médicaments ou avec capacités altérées est illégal et annule votre assurance.
Solution : Accompagnant obligatoire. Planifiez votre retour à l’avance.
Combien de temps vais-je vraiment rester au centre ?
Durée totale réelle : 3 à 4 heures minimum
Décomposition :
- Arrivée et formalités : 15-30 min
- Entretien avec le radiologue : 10-15 min
- Installation et ponction : 15-25 min
- Clichés radiographiques : 10-15 min
- Repos post-ponction : 60-90 min (partie la plus longue)
- Myéloscanner : 20-30 min
- Surveillance finale : 30-60 min
Conseil : Prévoyez votre journée entière. Apportez de quoi vous occuper pendant le repos (livre, téléphone chargé, écouteurs).
Vais-je forcément avoir mal à la tête après ?
Non, ce n’est pas systématique.
Statistiques rassurantes :
- 70-90% des patients : AUCUNE céphalée ou légère seulement
- 10-20% : Céphalées modérées gérables avec paracétamol
- 5-10% : Céphalées intenses nécessitant repos strict
- < 5% : Céphalées persistantes nécessitant blood patch
Facteurs protecteurs :
- Aiguilles fines (utilisées dans les centres modernes)
- Repos strict allongé après l’examen (CRUCIAL)
- Hydratation intensive (2-3 litres/24h)
- Âge > 50 ans (moins à risque que les jeunes)
Si vous êtes à risque (femme jeune, antécédent de migraine) :
- Discutez-en avec le radiologue
- Respectez encore plus rigoureusement les consignes post-examen
- Envisagez une journée supplémentaire de repos
Est-ce remboursé par l’AMO ? Combien vais-je payer ?
Oui, la myélographie est remboursée par l’Assurance Maladie Obligatoire (AMO).
Taux de remboursement :
- AMO/CNOPS/CNSS : 70% du tarif de référence
- Mutuelle complémentaire : 10-30% supplémentaires (selon contrat)
- Reste à charge : environ 10-30% du coût total
Exemple de calcul :
- Prix total myélographie + scanner : 3500 DH
- Remboursement AMO (70%) : 2450 DH
- Remboursement mutuelle (20%) : 700 DH
- Reste à votre charge : 350 DH
Documents pour remboursement :
- Ordonnance originale
- Facture détaillée du centre
- Feuille de soins tamponnée
- Compte-rendu de l’examen
Délai de remboursement : 2 à 6 semaines après dépôt du dossier complet.
Astuce : Certains centres proposent le tiers payant AMO (vous n’avancez que le reste à charge).
Pourquoi pas une IRM directement ?
L’IRM est effectivement l’examen de première intention, mais votre médecin a prescrit une myélographie pour une raison spécifique :
Raisons médicales courantes :
- Contre-indication à l’IRM :
- Pacemaker ou défibrillateur cardiaque
- Certains clips neurochirurgicaux métalliques
- Implants cochléaires
- Corps étrangers métalliques oculaires
- Claustrophobie sévère et invalidante
- IRM insuffisante ou non concluante :
- Images floues (artefacts métalliques post-chirurgie)
- IRM normale alors que symptômes sévères
- Besoin d’images en position debout (impossible en IRM)
- Obésité importante :
- Dépassement des limites de poids de l’IRM (généralement 120-150 kg)
- Diamètre corporel trop large
- Besoin de précision maximale :
- Planification chirurgicale complexe
- Exploration de plusieurs niveaux vertébraux
- Recherche de fuite de LCR
Faites confiance au jugement médical : Si votre médecin a prescrit une myélographie plutôt qu’une IRM, c’est que dans VOTRE cas spécifique, elle apportera des informations essentielles.
Les rayons X sont-ils dangereux ?
Oui, il y a une exposition aux rayons X, mais elle est contrôlée et justifiée.
Exposition réelle :
- Myélographie : environ 3-5 mSv (millisieverts)
- Pour comparaison : radiographie pulmonaire = 0,1 mSv ; scanner abdominal = 10 mSv
- Exposition naturelle annuelle (cosmique, radon) : 2-3 mSv
Principe de justification (réglementaire) :
- L’examen n’est prescrit que si les bénéfices l’emportent sur les risques
- Pas d’alternative moins irradiante adaptée à votre situation
- Optimisation des doses (aussi bas que raisonnablement possible)
Contre-indication absolue : Grossesse (sauf urgence vitale)
Si vous êtes enceinte ou pourriez l’être : Signalez-le IMMÉDIATEMENT. L’examen sera reporté ou remplacé par une IRM.
En pratique : Une myélographie correctement indiquée ne présente pas de risque significatif pour votre santé à long terme.
Puis-je manger et boire avant l’examen ?
OUI, vous pouvez manger et boire normalement.
Myélographie ≠ Anesthésie générale :
- L’examen se fait sous anesthésie locale uniquement
- Pas de risque d’inhalation en cas de vomissement
- Donc pas besoin de jeûne
Ce qui est recommandé :
- Petit-déjeuner léger le matin de l’examen
- Hydratation normale voire augmentée
- Évitez seulement les repas très copieux ou trop gras (confort)
Pourquoi cette différence avec d’autres examens ? Les examens nécessitant un jeûne sont ceux avec anesthésie générale, sédation profonde ou exploration digestive. La myélographie ne rentre dans aucune de ces catégories.
Que se passe-t-il si je bouge pendant la ponction ?
C’est pourquoi on insiste tant sur l’immobilité.
Si vous bougez :
- L’aiguille peut se déplacer
- Le radiologue doit arrêter et repositionner
- Prolonge la durée de l’examen
- Augmente le risque de ponction difficile (multiples tentatives)
- Peut augmenter légèrement le risque de céphalées
Si vous sentez une toux/éternuement arriver :
- Signalez IMMÉDIATEMENT au radiologue
- Il retirera temporairement l’aiguille
- Toussez/éternuez
- Repositionnement et reprise
Astuce pour rester immobile :
- Concentrez-vous sur votre respiration (lente et régulière)
- Fixez un point devant vous
- Pensez à quelque chose d’agréable (visualisation)
- La ponction ne dure que 5-10 minutes maximum
Les résultats peuvent-ils être normaux malgré mes douleurs ?
Oui, c’est tout à fait possible, et cela ne signifie PAS que vos douleurs sont imaginaires.
Raisons possibles :
- Douleur d’origine musculaire :
- Contractures, spasmes musculaires
- Fibromyalgie
- Syndrome myofascial
- Douleur neuropathique sans compression :
- Neuropathie diabétique
- Douleur post-zostérienne
- Neuropathie de petites fibres (invisible à l’imagerie)
- Origine psychosociale :
- Stress, anxiété chronique
- Dépression (amplification douloureuse)
- Facteurs professionnels ou familiaux
- Limites de l’imagerie :
- Certaines compressions dynamiques (visibles seulement en mouvement)
- Lésions inflammatoires minimes
- Hypersensibilité centrale
Ce que cela change :
- Votre médecin explorera d’autres pistes
- Orientation vers d’autres spécialistes (neurologue, centre de la douleur)
- Approche thérapeutique différente (rééducation, gestion de la douleur)
Gardez espoir : Un examen « normal » élimine des causes graves (tumeur, compression sévère) et permet de réorienter le traitement vers ce qui vous aidera vraiment.
Combien coûte vraiment l’examen au Maroc ?
Fourchette de prix réaliste (myélographie complète avec myéloscanner) :
Par ville :
- Casablanca : 2800-4200 DH
- Rabat : 2600-4000 DH
- Tanger : 2500-3800 DH
- Marrakech : 2700-3900 DH
- Fès, Meknès : 2400-3600 DH
- Agadir : 2600-3800 DH
Ce qui est généralement inclus :
- Consultation du radiologue
- Ponction lombaire
- Produit de contraste (dans la plupart des centres)
- Clichés radiographiques
- Myéloscanner (scanner post-contraste)
- Compte-rendu écrit
- CD/clé USB avec images
Ce qui peut être en supplément :
- Examens sanguins (150-300 DH)
- Consultation d’anesthésie si nécessaire (300-500 DH)
- Produit de contraste si achat séparé (300-600 DH)
- Médicaments post-examen (50-150 DH)
Conseil économique :
- Demandez un devis DÉTAILLÉ et ÉCRIT avant de réserver
- Comparez 2-3 centres (mais ne sacrifiez pas la qualité)
- Vérifiez ce qui est inclus/exclu
- Privilégiez les centres conventionnés AMO (tiers payant possible)
Conclusion : Abordez Votre Myélographie Sereinement
Récapitulatif des Points Essentiels
La myélographie au Maroc est :
- ✅ Un examen précis et fiable pour certaines pathologies rachidiennes
- ✅ Sûr avec un taux de complications graves < 1%
- ✅ Bien maîtrisé par les radiologues interventionnels expérimentés
- ✅ Remboursé par l’AMO et les mutuelles complémentaires
- ✅ Accessible dans les principales villes marocaines
Les clés du succès :
- 🔑 Choisir un centre d’imagerie de qualité avec radiologue expérimenté
- 🔑 Se préparer correctement (documents, examens sanguins, médicaments)
- 🔑 Respecter scrupuleusement les consignes post-examen
- 🔑 S’hydrater abondamment avant et après
- 🔑 Prévoir un accompagnant et du temps de repos
Votre Checklist Finale Avant l’Examen
Une semaine avant :
- ☐ Bilan sanguin réalisé (coagulation)
- ☐ Médicaments à arrêter : discutés avec le médecin
- ☐ Accompagnant organisé pour le jour J
- ☐ Arrêt de travail demandé si nécessaire
La veille :
- ☐ Hydratation intensive (2 litres d’eau)
- ☐ Repos de qualité (coucher tôt)
- ☐ Documents médicaux rassemblés
- ☐ Vêtements confortables préparés
Le jour J :
- ☐ Petit-déjeuner léger pris
- ☐ Dossier médical complet apporté
- ☐ Produit de contraste si achat séparé
- ☐ Accompagnant présent
- ☐ Téléphone chargé + livre/divertissement
- ☐ Journée entière libérée
Après l’examen :
- ☐ Repos allongé 4-6 heures minimum
- ☐ Hydratation intensive (2-3 litres/24h)
- ☐ Pas de conduite ni efforts 24-48h
- ☐ Surveillance des signes d’alerte
- ☐ Rendez-vous pris avec le médecin prescripteur
Message d’Encouragement
Vous n’êtes pas seul : Des milliers de myélographies sont réalisées chaque année au Maroc avec succès. Ce que vous ressentez maintenant – l’anxiété, les questions, l’appréhension – est parfaitement normal et partagé par presque tous les patients.
La réalité : 80% des patients disent après coup que c’était moins difficile que ce qu’ils avaient imaginé. L’anticipation est souvent pire que la réalité.
Cet examen est un moyen, pas une fin : Il va fournir à votre médecin les informations précises nécessaires pour vous proposer le meilleur traitement. C’est une étape vers le soulagement de vos douleurs.
Écoutez les témoignages :
« J’avais tellement peur que j’ai failli annuler. Finalement, ça s’est très bien passé. Le radiologue était rassurant et l’équipe professionnelle. Oui, j’ai eu mal à la tête 2 jours, mais rien d’insurmontable avec du paracétamol. Et surtout, on a enfin pu voir ma hernie et me proposer un traitement adapté. » – Amina, 47 ans, Rabat
Vos Prochaines Étapes
1. Prenez rendez-vous dans un centre de qualité
- Appelez 2-3 centres pour comparer
- Posez les bonnes questions (expérience, équipement, prix)
- Vérifiez la conventionnement AMO
2. Préparez-vous méthodiquement
- Suivez la checklist ci-dessus
- Organisez votre logistique (accompagnant, repos)
- Rassemblez vos documents médicaux
3. Discutez avec votre médecin
- Clarifiez pourquoi cet examen est nécessaire
- Exprimez vos inquiétudes
- Demandez ce qui se passera après selon les résultats
4. Le jour de l’examen
- Arrivez détendu et confiant
- Posez toutes vos questions au radiologue
- Restez immobile pendant la ponction
- Respectez les consignes post-examen
5. Après l’examen
- Récupérez vos résultats dès disponibles
- Prenez rendez-vous rapidement avec votre médecin
- Suivez le plan de traitement proposé
Un Dernier Mot
La myélographie peut sembler impressionnante, mais c’est un examen maîtrisé qui a aidé d’innombrables patients à obtenir un diagnostic précis et un traitement approprié. Avec une bonne préparation, un centre de qualité et le respect des consignes, vous avez toutes les chances que tout se passe bien.
Votre santé et votre bien-être sont la priorité. Cet examen est un outil pour y parvenir.
N’hésitez pas à :
- Poser toutes vos questions au radiologue
- Exprimer vos craintes au personnel soignant
- Demander un soutien psychologique si l’anxiété est trop forte
- Solliciter votre entourage pour le soutien moral
Prenez soin de vous. Vous allez y arriver. 💪
Pour aller plus loin :
- Consultez le site du Ministère de la Santé marocain pour trouver des centres d’imagerie agréés
- Discutez avec votre médecin traitant de toutes vos préoccupations
- Rejoignez des groupes de soutien de patients (en ligne ou physiques)
- Informez-vous sur les options de traitement possibles après le diagnostic
Cet article est fourni à titre informatif uniquement et ne remplace pas un avis médical professionnel. Consultez toujours votre médecin pour des conseils personnalisés adaptés à votre situation.