Scintigraphie de vidange gastrique au Maroc : Guide complet pour patients
Vous souffrez de nausées persistantes, de ballonnements après chaque repas ou de vomissements inexpliqués ? Votre médecin vous a prescrit une scintigraphie de vidange gastrique et vous vous posez mille questions. Rassurez-vous : cet examen d’imagerie médicale, bien que long, est totalement indolore et représente la méthode la plus fiable pour diagnostiquer les troubles de la vidange gastrique, notamment la gastroparésie.
Ce guide complet vous explique tout ce qu’il faut savoir sur la scintigraphie de vidange gastrique au Maroc : comment elle se déroule, comment vous y préparer, son coût, les résultats attendus et les solutions thérapeutiques disponibles. Que vous soyez diabétique ou non, vous trouverez ici toutes les réponses à vos interrogations.
Table des Matières
Qu’est-ce que la scintigraphie de vidange gastrique ?
Une définition simple et claire
La scintigraphie de vidange gastrique est un examen d’imagerie médicale qui mesure la vitesse à laquelle votre estomac évacue les aliments vers l’intestin grêle. Contrairement à une endoscopie qui visualise l’intérieur de l’estomac, ou à une échographie qui examine la structure des organes, cet examen évalue le fonctionnement de votre estomac.
Reconnu internationalement par l’American College of Radiology (ACR) et la Société Française de Médecine Nucléaire, c’est l’examen de référence (« gold standard ») pour diagnostiquer la gastroparésie, un trouble fréquent mais souvent méconnu.
Le principe technique expliqué simplement
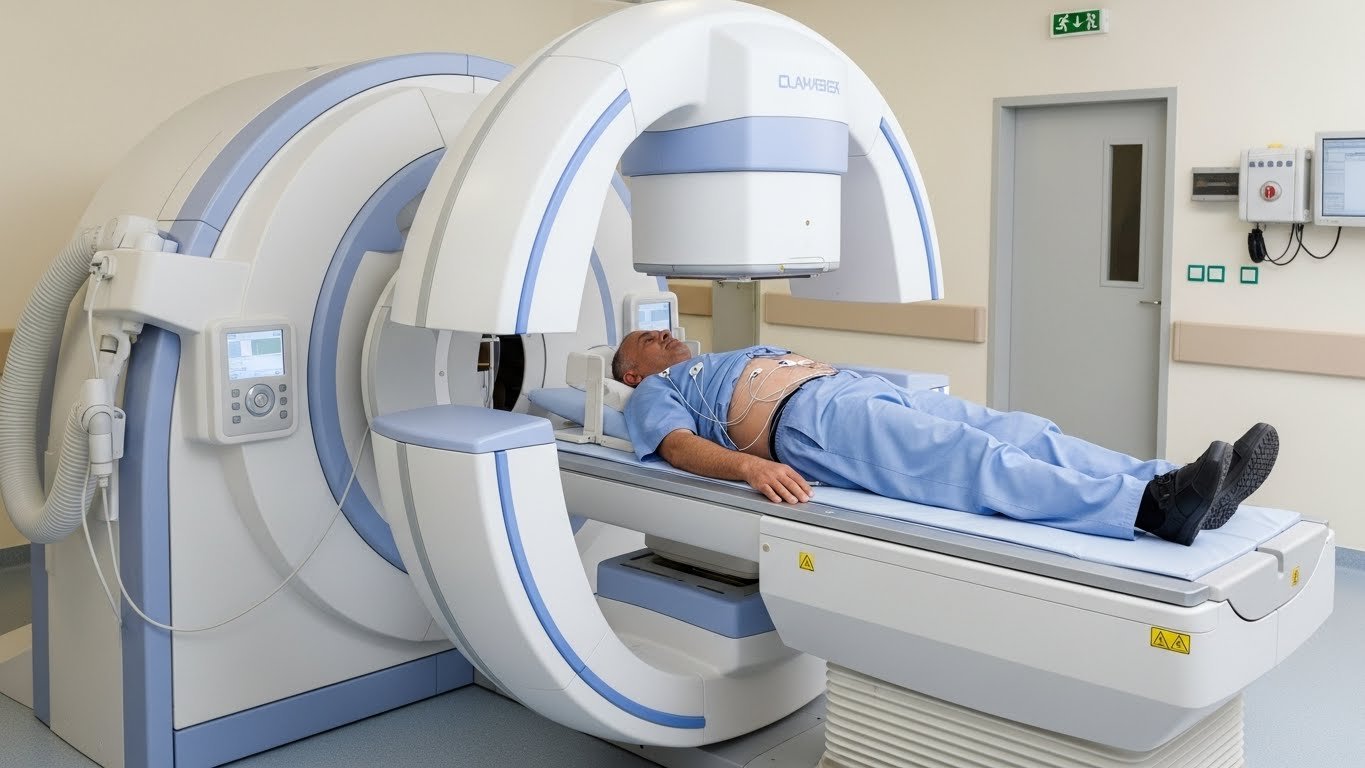
L’examen utilise un repas test contenant une toute petite quantité de substance radioactive (le Technétium-99m). Cette substance, totalement inoffensive, émet des rayonnements détectables par une caméra spéciale appelée gamma caméra.
Comment ça fonctionne concrètement ?
- Vous mangez un repas standardisé contenant le traceur radioactif
- La gamma caméra prend des images de votre estomac à intervalles réguliers
- Ces images montrent la quantité d’aliments restant dans l’estomac au fil du temps
- Le médecin calcule le pourcentage de vidange à chaque moment
Le traceur ne modifie ni le goût ni la texture des aliments, et vous ne ressentez absolument rien pendant son élimination naturelle par votre organisme.
Différence avec les autres examens digestifs
| Examen | Ce qu’il examine | Indication principale |
|---|---|---|
| Scintigraphie de vidange gastrique | Fonction motrice de l’estomac | Gastroparésie, troubles de la vidange |
| Endoscopie (fibroscopie) | Muqueuse de l’estomac | Ulcères, gastrites, tumeurs |
| Échographie abdominale | Structure des organes | Vésicule biliaire, foie, pancréas |
| Scanner abdominal | Anatomie détaillée | Suspicion de tumeur, inflammation |
Pourquoi votre médecin vous prescrit cet examen
Les symptômes qui justifient une scintigraphie de vidange gastrique
Votre gastro-entérologue ou endocrinologue peut prescrire cet examen si vous présentez plusieurs de ces symptômes de façon répétée :
Signes digestifs évocateurs :
- Nausées persistantes, surtout après les repas
- Vomissements d’aliments non digérés plusieurs heures après avoir mangé
- Sensation de satiété précoce (estomac plein après quelques bouchées)
- Ballonnements abdominaux constants
- Douleurs ou gêne au niveau de l’estomac (épigastre)
- Perte de poids inexpliquée
- Manque d’appétit chronique
Selon la Haute Autorité de Santé (HAS), ces symptômes, lorsqu’ils persistent plus de trois mois sans cause identifiée, justifient une exploration approfondie de la vidange gastrique.
Le lien crucial avec le diabète au Maroc
Un enjeu majeur de santé publique : Le diabète touche environ 2,5 millions de Marocains selon le Ministère de la Santé, soit près de 8% de la population adulte. La gastroparésie diabétique représente une complication fréquente mais largement sous-diagnostiquée.
Pourquoi les diabétiques sont-ils concernés ?
La gastroparésie touche 20 à 30% des patients diabétiques de type 1 et 10 à 15% des diabétiques de type 2, particulièrement après 10 ans d’évolution de la maladie. Elle résulte d’une atteinte des nerfs contrôlant les mouvements de l’estomac (neuropathie autonome diabétique).
Le cercle vicieux diabète-gastroparésie :
- Un diabète mal contrôlé endommage les nerfs de l’estomac
- L’estomac se vide lentement et de façon imprévisible
- L’absorption des glucides devient erratique
- Les glycémies deviennent impossibles à stabiliser
- Le diabète s’aggrave, empirant la gastroparésie
Les endocrinologues marocains recommandent de rechercher systématiquement une gastroparésie chez tout patient diabétique présentant :
- Des hypoglycémies fréquentes et imprévisibles
- Une glycémie très instable malgré un traitement bien suivi
- Des symptômes digestifs chroniques
- Des complications diabétiques avancées (rétinopathie, néphropathie)
Autres causes possibles de gastroparésie
Au-delà du diabète, plusieurs situations peuvent ralentir la vidange gastrique :
Causes médicamenteuses :
- Opiacés (morphine, codéine, tramadol)
- Certains antidépresseurs
- Médicaments antiparkinsoniens
Causes post-chirurgicales :
- Chirurgie gastrique ou vagotomie
- Chirurgie bariatrique (sleeve, bypass)
Maladies neurologiques :
- Maladie de Parkinson
- Sclérose en plaques
- Neuropathies diverses
Causes idiopathiques : Environ 30 à 40% des gastroparésies surviennent sans cause identifiable, touchant particulièrement les femmes jeunes.
Comment se déroule la scintigraphie de vidange gastrique : étape par étape
Vue d’ensemble de l’examen
Informations essentielles :
- Durée totale : 3 à 4 heures de présence dans le service
- Type d’examen : Ambulatoire (vous rentrez chez vous le jour même)
- Douleur : Aucune, totalement indolore
- Risque : Très faible exposition aux radiations
- Résultats : Disponibles sous 24 à 48 heures
Les radiologues insistent sur un point : même si l’examen est long, vous ne passez que quelques minutes sous la caméra. Le reste du temps, vous attendez confortablement.
La chronologie détaillée de votre journée
48 à 72 heures avant l’examen
Cette phase de préparation est cruciale pour la fiabilité des résultats. Vous devez arrêter certains médicaments qui influencent la motricité gastrique (nous détaillerons cette liste plus loin).
La veille de l’examen
- Dînez normalement mais légèrement
- Commencez votre jeûne à partir de minuit
- Préparez vos documents (ordonnance, carte d’identité, carte AMO)
Le matin de l’examen (H-0)
Ne prenez rien par la bouche : ni nourriture, ni boisson, même pas d’eau. Si vous êtes diabétique, n’injectez pas votre insuline habituelle et n’avalez pas vos antidiabétiques oraux. Amenez-les avec vous.
À votre arrivée au service de médecine nucléaire
Enregistrement administratif (15-20 minutes) :
- Présentation de vos documents
- Vérification de votre identité et de votre dossier
- Confirmation du respect des consignes de préparation
Prise en charge par le manipulateur en électroradiologie médicale :
- Explication détaillée du protocole
- Vérification de l’absence de contre-indications
- Réponses à vos dernières questions
- Installation dans une salle d’examen
Le repas test standardisé (T0 à T+10 minutes)
C’est le moment clé de l’examen. Le manipulateur vous présente le repas test, composé selon les recommandations internationales de :
Composition standard :
- Une omelette (2 blancs d’œufs) marquée avec le Technétium-99m
- 2 tranches de pain blanc
- Un peu de confiture (parfois)
- Un verre d’eau (environ 150 ml)
Important : Vous devez manger la totalité du repas en moins de 10 minutes. Le chronomètre démarre dès la première bouchée. Ce timing est essentiel car c’est le point de départ de tous les calculs.
Le Technétium-99m est incorporé dans l’omelette de façon homogène. Vous ne sentirez aucune différence de goût ou de texture. La quantité de radioactivité est infime : environ 37 MBq (mégabecquerels), soit l’équivalent de l’exposition naturelle de quelques semaines.
Les acquisitions d’images successives
Première image (T+0, immédiatement après le repas) :
- Durée : 1 minute
- Vous êtes allongé(e) sur le dos sur la table d’examen
- La gamma caméra est positionnée au-dessus de votre abdomen, sans vous toucher
- Cette image sert de référence (100% du repas dans l’estomac)
Images suivantes (T+1h, T+2h, T+3h, parfois T+4h) :
- Même protocole à chaque fois
- Durée de chaque acquisition : 1 à 2 minutes
- Important : restez parfaitement immobile pendant l’acquisition
- La caméra calcule automatiquement le pourcentage de vidange
Point crucial : Contrairement à un IRM ou un scanner, il n’y a aucun tunnel. La gamma caméra ressemble à un grand panneau qui se positionne près de vous, mais l’espace reste ouvert. Si vous êtes claustrophobe, cet examen ne pose aucun problème.
Entre les images : temps libre
Ce que vous pouvez faire :
- Sortir du service de médecine nucléaire et vous promener
- Rester dans la salle d’attente dédiée
- Lire, téléphoner, travailler sur ordinateur
- Discuter avec vos accompagnants
Ce que vous ne devez PAS faire :
- Fumer (stimule la sécrétion gastrique)
- Manger quoi que ce soit
- Boire, même de l’eau
- Mâcher du chewing-gum
Conseil pratique : Apportez un livre, votre tablette avec des vidéos téléchargées, du travail à rattraper, ou vos écouteurs pour écouter de la musique. Certains centres disposent du wifi gratuit.
Fin de l’examen
Après la dernière série d’images (généralement à 3 ou 4 heures), vous êtes libre de partir immédiatement. Le manipulateur vous donnera les consignes post-examen et vous indiquera quand les résultats seront disponibles.
Particularités selon votre situation
Si vous êtes diabétique :
- Prenez votre insuline ou vos comprimés juste après avoir fini le repas test
- Votre glycémie peut être contrôlée pendant l’examen si nécessaire
- Prévoyez un accompagnant si vous craignez une hypoglycémie
- Amenez du sucre rapide pour le trajet du retour
Si vous avez des difficultés à rester allongé :
- Certains centres peuvent réaliser l’examen en position assise
- Signalez vos problèmes de dos ou d’articulations dès l’accueil
Si vous êtes anxieux(se) :
- N’hésitez pas à exprimer vos craintes au personnel
- Vous pouvez demander à être accompagné(e) d’un proche (hors zone réglementée)
- Rappelez-vous : l’examen est totalement indolore
Préparation obligatoire : la checklist complète
Le jeûne strict
Règle absolue : Vous devez être à jeun depuis au minimum 8 heures, idéalement 12 heures.
Concrètement, qu’est-ce que cela signifie ?
- Dernier repas : la veille au soir avant minuit
- Aucune nourriture solide après minuit
- Aucune boisson après minuit (y compris l’eau, le café, le thé)
- Pas de bonbons, chewing-gum ou pastilles
Pourquoi c’est si important ? Le jeûne garantit que votre estomac est complètement vide au départ. Tout résidu alimentaire fausserait complètement les mesures et obligerait à refaire l’examen.
Les médicaments à arrêter impérativement
Selon les recommandations de la Société Européenne de Médecine Nucléaire (EANM), certains médicaments modifient la vitesse de vidange gastrique et doivent être interrompus avant l’examen.
Médicaments prokinétiques (ARRÊT 3 JOURS AVANT)
Ces médicaments accélèrent la vidange gastrique :
Noms génériques et commerciaux :
- Métoclopramide (Primperan®, Prokinyl®)
- Dompéridone (Motilium®, Peridys®)
- Érythromycine (Ery®, Erythrocine®)
- Cisapride (Prepulsid®)
Opiacés et morphiniques (ARRÊT 48 HEURES AVANT)
Ces médicaments ralentissent fortement la vidange :
- Morphine (toutes formes : orale, injectable, patch)
- Codéine (souvent dans les sirops contre la toux)
- Tramadol (Topalgic®, Contramal®)
- Oxycodone (Oxycontin®)
- Péthidine
Anticholinergiques (ARRÊT 3 JOURS AVANT)
- Scopolamine (Scopoderm®)
- Certains antiparkinsoniens
- Certains antispasmodiques
Autres médicaments à discuter avec votre médecin
Inhibiteurs de la pompe à protons (IPP) : Les recommandations varient selon les centres. Certains demandent d’arrêter l’oméprazole (Mopral®), l’ésoméprazole (Inexium®) ou le pantoprazole (Inipomp®), d’autres non. Suivez les instructions spécifiques de votre centre.
Antidépresseurs tricycliques : Peuvent ralentir la vidange. Votre prescripteur décidera de la marche à suivre.
⚠️ ATTENTION IMPORTANTE : Ne jamais arrêter un traitement de votre propre initiative sans l’accord de votre médecin prescripteur. Certains médicaments (antidiabétiques, antihypertenseurs, anticoagulants) doivent être poursuivis. En cas de doute, contactez votre médecin ou le service de médecine nucléaire avant l’examen.
Instructions spéciales pour les patients diabétiques
La préparation d’un patient diabétique nécessite une attention particulière pour éviter l’hypoglycémie tout en garantissant la fiabilité de l’examen.
Le matin de l’examen :
- Vérifiez votre glycémie au réveil
- L’idéal : entre 80 et 180 mg/dL (4,4 à 10 mmol/L)
- Si > 200 mg/dL : contactez le centre, l’examen peut être reporté
- Si < 70 mg/dL : resucrez-vous et contactez le centre
- Ne prenez PAS votre traitement habituel
- Pas d’insuline rapide du matin
- Pas d’insuline lente si votre médecin l’a indiqué
- Pas d’antidiabétiques oraux (metformine, sulfamides, etc.)
- Amenez tout votre traitement avec vous
- Stylos d’insuline ou seringues
- Comprimés antidiabétiques
- Lecteur de glycémie et bandelettes
- Sucre rapide (en cas d’hypoglycémie après l’examen)
Pendant l’examen :
- Vous prendrez votre traitement immédiatement après avoir terminé le repas test
- Calculez votre dose en fonction des glucides du repas (pain, confiture)
- Le personnel peut vous aider à contrôler votre glycémie si nécessaire
- Signalez immédiatement tout signe d’hypoglycémie (tremblements, sueurs, faiblesse)
Pourquoi la glycémie doit être contrôlée ? Une hyperglycémie importante (> 200 mg/dL) ralentit artificiellement la vidange gastrique, même chez une personne sans gastroparésie. Cela pourrait conduire à un faux diagnostic positif.
Contre-indications absolues
Grossesse : L’examen est formellement contre-indiqué chez la femme enceinte en raison de l’exposition aux radiations, même minime. Si vous avez un doute, effectuez un test de grossesse avant l’examen.
Allaitement : Si l’examen est indispensable, l’allaitement doit être interrompu pendant 24 heures. Tirez et jetez votre lait pendant cette période. Prévoyez des biberons de lait maternel congelé ou du lait artificiel.
Allergie aux œufs : Le repas test contient des œufs. Si vous êtes allergique, signalez-le lors de la prise de rendez-vous. Malheureusement, il n’existe pas d’alternative standardisée, et l’examen ne pourra pas être réalisé.
Documents et effets à apporter
Documents obligatoires :
- Ordonnance originale de votre médecin (moins de 1 an)
- Carte d’identité nationale (CNIE) ou passeport
- Carte AMO ou attestation d’affiliation
- Carte de mutuelle complémentaire si vous en avez une
- Résultats d’examens antérieurs concernant vos troubles digestifs
Effets personnels recommandés :
- Vêtements confortables sans objets métalliques au niveau de l’abdomen
- De quoi vous occuper 3-4 heures (livre, tablette, ordinateur portable)
- Écouteurs si vous souhaitez regarder des vidéos ou écouter de la musique
- Chargeur de téléphone
- Pour les diabétiques : tout le matériel de gestion du diabète + collation pour le retour
Ce qu’il faut retirer :
- Bijoux, colliers, médailles au niveau du cou et de l’abdomen
- Ceinture avec boucle métallique volumineuse
- Piercings abdominaux si possible
Coût et remboursement de la scintigraphie de vidange gastrique au Maroc
Fourchettes de prix selon le secteur
Le coût d’une scintigraphie de vidange gastrique varie considérablement selon que vous la réalisez dans le secteur public ou privé.
Secteur public (hôpitaux universitaires, CHU, centres régionaux) :
- Prix moyen : 800 à 1 800 DH
- Avantages :
- Tarifs encadrés et plus accessibles
- Meilleure prise en charge par l’AMO
- Personnel hautement qualifié (services universitaires)
- Inconvénients :
- Délais d’attente parfois longs (2 à 6 semaines selon les centres)
- Confort variable
- Horaires moins flexibles
Secteur privé (cliniques privées, centres d’imagerie médicale) :
- Prix moyen : 2 500 à 4 500 DH
- Avantages :
- Disponibilité rapide (rendez-vous sous 3 à 10 jours)
- Confort supérieur
- Horaires flexibles
- Équipements récents
- Inconvénients :
- Coût plus élevé
- Reste à charge important même avec l’AMO
- Remboursement partiel selon les tarifs de référence
Variations géographiques : Les prix sont généralement plus élevés dans les grandes villes (Casablanca, Rabat, Marrakech) et plus accessibles dans les centres régionaux.
Prise en charge par l’AMO
L’Assurance Maladie Obligatoire (AMO) couvre partiellement la scintigraphie de vidange gastrique, considérée comme un examen spécialisé d’imagerie médicale.
Conditions de remboursement :
- Prescription médicale obligatoire
- L’ordonnance doit provenir d’un médecin spécialiste (gastro-entérologue, endocrinologue) ou généraliste
- Validité : moins de 12 mois
- Affiliation active à l’AMO
- Vérifiez que vos cotisations sont à jour
- Présentez votre carte AMO et votre CNIE
- Entente préalable
- Certaines caisses AMO exigent une entente préalable pour ce type d’examen
- Renseignez-vous auprès de votre caisse avant de prendre rendez-vous
- Délai d’obtention : généralement 7 à 15 jours
Taux de remboursement :
| Secteur | Taux AMO | Reste à charge estimé |
|---|---|---|
| Public conventionné | 70 à 90% | 100 à 500 DH |
| Privé conventionné | 50 à 70% | 800 à 2 000 DH |
| Privé non conventionné | Selon tarif de référence | 1 500 à 3 500 DH |
Important : Ces chiffres sont indicatifs. Le remboursement exact dépend de votre caisse AMO (CNOPS, CNSS, autres), de votre catégorie professionnelle, et du niveau de conventionnement du centre choisi.
Mutuelles complémentaires
Si vous disposez d’une mutuelle santé complémentaire (de plus en plus fréquentes au Maroc), celle-ci peut compléter le remboursement de l’AMO.
Points à vérifier dans votre contrat :
- Le plafond annuel pour les examens d’imagerie médicale
- Le taux de remboursement pour la médecine nucléaire
- La nécessité ou non d’une pré-autorisation
- Les éventuels délais de carence
Conseil pratique : Contactez votre mutuelle avant l’examen pour connaître précisément votre reste à charge et les démarches à effectuer.
Conseils pour optimiser votre budget
Si votre budget est limité :
- Privilégiez le secteur public
- Vérifiez votre éligibilité à des aides sociales complémentaires
- Demandez un échéancier de paiement si nécessaire
- Certaines associations caritatives aident au financement d’examens médicaux
Avant de prendre rendez-vous :
- Demandez un devis détaillé au centre
- Vérifiez le niveau de remboursement auprès de votre AMO
- Contactez votre mutuelle si vous en avez une
- Comparez les tarifs de plusieurs centres
Documentation à conserver :
- Facture acquittée (pour le remboursement)
- Feuille de soins (si secteur public)
- Compte-rendu médical
- Ordonnance originale
Comprendre vos résultats : interprétation de la vidange gastrique
Les valeurs de référence normales
Les sociétés savantes internationales (American Neurogastroenterology and Motility Society, European Society of Neurogastroenterology and Motility) ont établi des valeurs standardisées pour définir une vidange gastrique normale.
Pourcentage d’évacuation attendu chez un sujet sain :
| Temps après le repas | Vidange normale | Interprétation |
|---|---|---|
| 1 heure | 30 à 60% évacué | Début de la vidange |
| 2 heures | 50 à 75% évacué | Vidange active |
| 3 heures | 70 à 90% évacué | Fin de la vidange |
| 4 heures | > 90% évacué | Estomac quasi vide |
Le critère diagnostique principal :
- À 2 heures : au moins 50% du repas doit avoir quitté l’estomac
- À 4 heures : au moins 90% du repas doit être évacué
Si ces seuils ne sont pas atteints, on parle de gastroparésie ou ralentissement de la vidange gastrique.
Quand parle-t-on de gastroparésie ?
Le diagnostic de gastroparésie est posé lorsque :
Critères diagnostiques :
- Vidange gastrique < 50% à 2 heures, ET/OU
- Vidange gastrique < 90% à 4 heures
- En l’absence d’obstacle mécanique (tumeur, sténose)
Exemple concret : Imaginons que votre compte-rendu indique « Rétention gastrique de 65% à 4 heures ». Cela signifie que 4 heures après le repas, 65% de la nourriture est encore dans votre estomac (au lieu des 10% maximum attendus). Le diagnostic de gastroparésie est donc confirmé.
Classification de la sévérité
Les gastro-entérologues classifient la gastroparésie selon son degré de sévérité, ce qui guide le traitement.
Gastroparésie légère :
- Rétention gastrique à 4h : 10 à 20%
- Symptômes intermittents
- Impact modéré sur la qualité de vie
- Bonne réponse aux modifications diététiques
- Traitement médicamenteux efficace
Gastroparésie modérée :
- Rétention gastrique à 4h : 20 à 35%
- Symptômes fréquents
- Impact notable sur l’alimentation et le poids
- Nécessité d’un traitement médicamenteux régulier
- Parfois, résistance partielle aux traitements
Gastroparésie sévère :
- Rétention gastrique à 4h : > 35%
- Symptômes quotidiens invalidants
- Perte de poids significative
- Hospitalisations fréquentes pour déshydratation
- Nécessité de traitements avancés (nutrition entérale, stimulation gastrique)
Lecture du compte-rendu médical
Votre compte-rendu de scintigraphie contiendra typiquement les informations suivantes :
Éléments du compte-rendu :
- Identification du patient et indication de l’examen
- Protocole technique utilisé
- Type de repas test
- Activité du traceur injecté
- Temps d’acquisition des images
- Résultats quantifiés
- Exemple : « T+1h : 42% de vidange, T+2h : 38%, T+3h : 35%, T+4h : 28% »
- Courbe de vidange gastrique (parfois incluse)
- Interprétation médicale
- « Gastroparésie sévère avec stase gastrique marquée à 4 heures »
- « Vidange gastrique normale »
- Conclusion
- Diagnostic retenu
- Suggestion de corrélation clinique
Délai d’obtention :
- Résultats disponibles sous 24 à 48 heures ouvrables
- Le médecin nucléaire doit analyser les images et effectuer les calculs
- Compte-rendu envoyé à votre médecin prescripteur
- Vous recevez une copie (retrait au centre, courrier ou email selon les centres)
Que faire si vos résultats sont anormaux ?
Première étape : consultation avec votre médecin prescripteur
Ne paniquez pas si votre examen confirme une gastroparésie. C’est une bonne nouvelle d’avoir enfin un diagnostic qui explique vos symptômes et permet de mettre en place un traitement adapté.
Dans les 7 à 15 jours suivant les résultats :
- Prenez rendez-vous avec votre gastro-entérologue ou endocrinologue
- Apportez tous vos résultats d’examens
- Notez l’évolution de vos symptômes depuis l’examen
- Préparez vos questions à l’avance
Votre médecin va :
- Confirmer le diagnostic en corrélation avec vos symptômes
- Rechercher la cause sous-jacente (diabète, post-chirurgical, médicamenteux, idiopathique)
- Proposer un plan thérapeutique personnalisé
- Planifier le suivi médical
Possibilité de faux résultats
Comme tout examen médical, la scintigraphie de vidange gastrique peut parfois donner des résultats inexacts si certaines conditions ne sont pas respectées.
Faux positifs (gastroparésie diagnostiquée à tort) :
- Hyperglycémie importante le jour de l’examen (> 200 mg/dL)
- Arrêt insuffisant des médicaments prokinétiques
- Anxiété majeure pendant l’examen
- Repas test mangé trop lentement (> 10 minutes)
Faux négatifs (gastroparésie manquée) :
- Prise accidentelle d’un médicament stimulant la vidange
- Gastroparésie intermittente (symptômes absents le jour de l’examen)
- Jeûne insuffisant
Si vous doutez de vos résultats : Discutez-en avec votre médecin. Un nouvel examen dans de meilleures conditions peut être envisagé, ou d’autres investigations complémentaires proposées.
Sécurité et effets secondaires de l’examen
Exposition aux radiations : ce qu’il faut vraiment savoir
L’une des principales inquiétudes des patients concerne la radioactivité utilisée pendant l’examen. Soyons clairs et factuels.
Dose de radiation reçue :
- La dose effective est d’environ 0,6 à 1,2 millisieverts (mSv)
- C’est comparable à 2 ou 3 radiographies pulmonaires
- C’est équivalent à l’exposition naturelle de 2 à 4 mois
- C’est 5 à 10 fois moins qu’un scanner abdominal
Contexte et comparaison :
| Examen | Dose de radiation |
|---|---|
| Radiographie thorax | 0,1 mSv |
| Scintigraphie de vidange gastrique | 0,6-1,2 mSv |
| Scanner abdominal | 8-10 mSv |
| Exposition naturelle annuelle | 2-3 mSv |
Selon l’International Commission on Radiological Protection (ICRP), cette dose est classée dans la catégorie des « faibles doses » pour lesquelles aucun effet délétère sur la santé n’a jamais pu être démontré scientifiquement.
Le Technétium-99m : pourquoi ce traceur ?
- Demi-vie très courte : 6 heures (après 24h, il a pratiquement disparu)
- Émission de rayons gamma purs (détectables par la caméra)
- Pas de particules alpha ou bêta (plus nocives)
- Élimination naturelle rapide par les reins
- Utilisé depuis plus de 50 ans en médecine nucléaire avec un excellent profil de sécurité
Aucune douleur ni sensation désagréable
Pendant l’examen :
- Vous ne ressentez absolument rien du traceur radioactif
- Aucune sensation de chaleur, froid, picotement ou autre
- Pas d’injection (le traceur est dans la nourriture)
- Pas d’aiguille, pas de piqûre
- Le seul léger inconfort peut être de rester immobile 1-2 minutes
Comparaison avec d’autres examens :
- Plus confortable qu’une endoscopie (pas d’anesthésie, pas de tube)
- Moins angoissant qu’un IRM (pas de tunnel bruyant)
- Sans les effets du produit de contraste iodé (scanner)
Effets secondaires : quasi inexistants
Effets secondaires du traceur : Aucun effet secondaire du Technétium-99m n’a été rapporté. Ce n’est pas un médicament, juste un marqueur qui permet de visualiser les aliments.
Réactions allergiques : Aucune réaction allergique au Technétium n’est possible. Cependant, si vous êtes allergique aux œufs, vous ne pouvez pas passer l’examen (allergie au repas test, pas au traceur).
Nausées et vomissements : Très rarement, un patient souffrant de gastroparésie sévère peut vomir après le repas test à cause du ralentissement gastrique lui-même (pas à cause du traceur). Dans ce cas, l’examen doit être interrompu et reporté.
Aucune fatigue particulière : L’examen ne provoque pas de fatigue. Si vous vous sentez fatigué, c’est probablement dû aux 4 heures d’attente et au jeûne prolongé.
Sécurité spécifique pour les diabétiques
Gestion glycémique pendant l’examen :
- Le repas test contient environ 30-40g de glucides (pain, confiture)
- Votre insuline/traitement est ajusté en conséquence
- Le personnel peut contrôler votre glycémie si nécessaire
- Vous ne serez jamais laissé(e) sans surveillance si vous êtes diabétique
Risque d’hypoglycémie : Le principal risque pour un diabétique n’est pas l’examen lui-même, mais le jeûne prolongé et le stress. Les radiologues recommandent :
- Venir accompagné(e)
- Avoir du sucre rapide dans votre sac
- Vérifier votre glycémie avant de quitter le centre
- Prévoir une collation pour le retour
Impact sur l’équilibre glycémique : L’examen n’affecte pas votre diabète à long terme. C’est juste une journée particulière dans la gestion de votre maladie.
Précautions après l’examen
Élimination du traceur : Le Technétium-99m s’élimine naturellement par les urines en 24 heures.
Que faire pour accélérer l’élimination ?
- Buvez beaucoup d’eau : 1,5 à 2 litres dans les 6 heures suivant l’examen
- Urinez fréquemment : ne vous retenez pas
- Tirez la chasse d’eau normalement (pas de précaution particulière)
Contact avec l’entourage : Les recommandations internationales de radioprotection préconisent par principe de précaution :
- Éviter le contact étroit et prolongé avec les femmes enceintes pendant 6 à 12 heures
- Éviter le contact prolongé avec les nourrissons et jeunes enfants (< 3 ans) pendant 6 à 12 heures
Qu’est-ce qu’un « contact étroit et prolongé » ?
- Porter un bébé contre soi pendant une heure
- Dormir collé(e) à votre conjoint(e) enceinte
- Allaiter (d’où la contre-indication)
Ce qui est parfaitement sûr :
- Être dans la même pièce que des enfants ou femmes enceintes
- Discuter, jouer, manger ensemble
- Contact bref (câlin de quelques secondes)
- Dormir dans des lits séparés
Après 24 heures : Aucune précaution nécessaire, toute la radioactivité est éliminée.
Reprise des activités
Activités autorisées immédiatement après l’examen :
- Conduire (aucun effet sur la vigilance)
- Travailler
- Faire du sport
- Prendre les transports en commun
- Cuisiner, s’occuper de votre famille
- Reprendre votre alimentation habituelle
Médicaments : Reprenez tous vos médicaments normalement, y compris ceux que vous aviez arrêtés pour l’examen (sauf avis contraire de votre médecin).
La gastroparésie au Maroc : enjeux et solutions
Prévalence et populations à risque
Données épidémiologiques : La gastroparésie reste sous-diagnostiquée au Maroc, principalement en raison du manque d’accès à la scintigraphie de vidange gastrique. Néanmoins, les études menées dans des centres universitaires marocains suggèrent une prévalence similaire aux chiffres internationaux.
Populations particulièrement touchées au Maroc :
- Les diabétiques :
- Avec 2,5 millions de diabétiques au Maroc, on estime que 300 000 à 500 000 personnes pourraient souffrir de gastroparésie diabétique
- Risque plus élevé chez les femmes diabétiques
- Augmentation du risque après 10 ans d’évolution du diabète
- Les femmes jeunes (20-40 ans) :
- Gastroparésie idiopathique plus fréquente
- Souvent précédée d’une infection virale digestive
- Impact majeur sur la qualité de vie
- Les patients post-chirurgie bariatrique :
- Augmentation des interventions de sleeve et bypass au Maroc
- Risque de troubles de la vidange gastrique post-opératoires
Impact sur la qualité de vie
Les gastro-entérologues marocains constatent que la gastroparésie affecte profondément le quotidien des patients.
Répercussions physiques :
- Difficultés à maintenir un poids santé
- Carences nutritionnelles (fer, vitamines B12, D)
- Déshydratation chronique
- Fatigue persistante
Impact social et culturel :
- Difficultés lors des repas familiaux (importance culturelle des repas au Maroc)
- Isolement social (éviter les invitations)
- Impossibilité de jeûner pendant Ramadan pour certains patients
- Difficultés professionnelles (absences répétées)
Conséquences psychologiques :
- Anxiété liée à l’alimentation
- Dépression (fréquente dans les gastroparésies sévères)
- Stress familial
Le cercle vicieux chez les diabétiques
Pourquoi la gastroparésie complique tant le diabète :
La gastroparésie rend la gestion du diabète extrêmement difficile car :
- Absorption imprévisible des glucides
- Les aliments restent dans l’estomac un temps variable
- L’insuline agit avant que les glucides ne soient absorbés
- Résultat : hypoglycémies puis hyperglycémies de rebond
- Désynchronisation insuline-repas
- Les schémas insuliniques classiques ne fonctionnent plus
- Nécessité d’adapter constamment les doses
- Difficulté à calculer les ratios insuline/glucides
- Aggravation mutuelle
- Hyperglycémie prolongée → aggravation de la gastroparésie
- Gastroparésie → glycémies instables → complications diabétiques
- Cercle vicieux difficile à briser
Signes qui doivent alerter le diabétique :
- Hypoglycémies fréquentes 2-3 heures après les repas
- Hyperglycémies inexpliquées 4-5 heures post-prandiales
- HbA1c élevée malgré des efforts constants
- Variation importante des glycémies d’un jour à l’autre avec la même alimentation
Options thérapeutiques disponibles au Maroc
La prise en charge de la gastroparésie au Maroc s’est améliorée ces dernières années, avec un accès croissant aux traitements recommandés internationalement.
1. Modifications diététiques (première ligne)
Principes diététiques validés :
- Fractionnement des repas : 5 à 6 petits repas par jour au lieu de 3 gros
- Texture adaptée : privilégier les aliments mixés, hachés ou semi-liquides
- Réduction des fibres insolubles : éviter les légumes crus, légumineuses, céréales complètes
- Limitation des graisses : les lipides ralentissent la vidange
- Éviter les aliments difficiles à digérer : viandes fibreuses, riz, pâtes al dente
Aliments recommandés :
- Soupes et bouillons
- Purées de légumes cuits
- Yaourts, fromages blancs
- Compotes de fruits
- Poissons blancs
- Viandes tendres hachées
- Jus de fruits dilués
Consultation diététique : Des diététicien(ne)s spécialisé(e)s en troubles digestifs exercent dans les grands centres hospitaliers marocains (CHU, cliniques privées). Une consultation est fortement recommandée pour adapter votre alimentation.
2. Traitements médicamenteux
Prokinétiques (stimulants de la motricité gastrique) :
Ces médicaments sont disponibles dans les pharmacies marocaines :
- Métoclopramide (Primperan®) :
- Efficacité : amélioration chez 30 à 60% des patients
- Posologie : 10 mg, 3 à 4 fois par jour, 30 minutes avant les repas
- Durée limitée : maximum 3 mois (risques neurologiques)
- Effets secondaires : somnolence, troubles du mouvement, dépression
- Dompéridone (Motilium®) :
- Alternative au métoclopramide
- Moins d’effets neurologiques
- Surveillance cardiaque nécessaire (allongement QT)
- Érythromycine :
- Antibiotique à effet prokinétique
- Efficace à court terme
- Perte d’efficacité après quelques semaines
Antiémétiques (contre les nausées) :
- Métopimazine (Vogalene®)
- Ondansétron (Zophren®)
- Efficaces pour améliorer le confort, sans effet sur la vidange
Adaptation du traitement diabétique : Pour les diabétiques, l’ajustement de l’insulinothérapie est crucial :
- Préférer l’insuline rapide après les repas (et non avant)
- Fractionner les doses
- Utiliser des pompes à insuline si possible
- Surveillance glycémique accrue
3. Traitements nutritionnels avancés
En cas de gastroparésie sévère avec dénutrition :
- Suppléments nutritionnels oraux :
- Disponibles en pharmacie au Maroc
- Liquides, plus faciles à digérer que les aliments solides
- Enrichis en protéines, vitamines et minéraux
- Nutrition entérale (sonde d’alimentation) :
- Sonde naso-jéjunale ou jéjunostomie
- Contourne l’estomac pour nourrir directement l’intestin
- Disponible dans les CHU marocains
- Réservée aux cas très sévères
4. Traitements interventionnels (cas sévères)
Injection de toxine botulique (Botox) dans le pylore :
- Réalisée par endoscopie
- Relâche le sphincter pylorique
- Efficacité variable et temporaire
- Disponible dans certains centres spécialisés au Maroc
Stimulation électrique gastrique :
- Implantation d’un stimulateur (« pacemaker gastrique »)
- Efficacité principalement sur les nausées et vomissements
- Peu disponible au Maroc actuellement
- Nécessite parfois de se rendre à l’étranger (France, Espagne)
Suivi médical et prévention des complications
Consultation de suivi recommandée :
- Initialement : tous les 1 à 3 mois
- Une fois stabilisé : tous les 3 à 6 mois
- Si gastroparésie sévère : suivi multidisciplinaire (gastro-entérologue, endocrinologue, diététicien(ne), psychologue)
Surveillance de l’état nutritionnel :
- Pesée régulière
- Bilan biologique : albumine, préalbumine, vitamines, fer
- Adaptation des suppléments si nécessaire
Pour les diabétiques :
- Suivi glycémique renforcé (lecteur de glucose en continu si possible)
- Surveillance des complications diabétiques
- Adaptation régulière du traitement
Prévention chez les diabétiques non encore atteints : Un bon contrôle glycémique (HbA1c < 7%) réduit significativement le risque de développer une gastroparésie. Les endocrinologues marocains recommandent un dépistage systématique des symptômes digestifs lors des consultations de suivi diabétique.
Questions fréquentes des patients marocains
Avant l’examen
Puis-je prendre mes autres médicaments le matin de l’examen ? Oui, vous pouvez prendre vos médicaments habituels (sauf ceux de la liste à arrêter) avec une toute petite gorgée d’eau jusqu’à 2 heures avant l’examen. Si vous avez un doute sur un médicament spécifique, contactez le centre de médecine nucléaire ou votre médecin.
Que se passe-t-il si j’oublie d’arrêter un médicament ? Signalez-le immédiatement au manipulateur dès votre arrivée. Selon le médicament et le moment de la dernière prise, l’examen pourra être maintenu ou devra être reporté. Il est préférable de reporter l’examen plutôt que d’obtenir des résultats faussés.
Puis-je mâcher un chewing-gum ou fumer avant l’examen ? Non, absolument pas. Le chewing-gum stimule la sécrétion de salive et de sucs gastriques, ce qui peut influencer la vidange gastrique. Le tabac a également un effet sur la motricité digestive. Évitez totalement ces deux éléments le matin de l’examen.
Je suis diabétique et j’ai peur de faire une hypoglycémie pendant les 4 heures. C’est une préoccupation légitime. Voici les mesures de sécurité :
- Vérifiez votre glycémie avant de partir de chez vous
- Le personnel peut contrôler votre glycémie pendant l’examen
- Vous prendrez votre traitement dès après le repas test
- En cas d’hypoglycémie vraie (< 60 mg/dL avec symptômes), le personnel saura intervenir immédiatement
- Venez accompagné(e) pour plus de sécurité
- L’examen peut être interrompu en cas de nécessité médicale
Je ne supporte pas les œufs, y a-t-il une alternative ? Malheureusement non. L’omelette aux œufs est le repas test standardisé utilisé dans le monde entier pour garantir la comparabilité des résultats. Si vous avez une vraie allergie aux œufs, l’examen ne peut pas être réalisé. Si c’est une question de goût ou de texture, essayez de faire un effort : c’est un repas médical standardisé, pas un repas gastronomique. Le manipulateur peut parfois ajouter un peu de sel ou de poivre pour améliorer le goût.
Combien de temps à l’avance dois-je prendre rendez-vous ? Cela dépend fortement du centre choisi :
- Secteur privé : généralement 3 à 10 jours
- Secteur public : entre 2 et 6 semaines selon les centres et les périodes
- Conseil : Appelez plusieurs centres pour comparer les disponibilités
Pendant l’examen
Vais-je rester enfermé(e) dans une machine comme pour un IRM ? Non, absolument pas. La gamma caméra ressemble à un grand panneau plat qui se positionne au-dessus de votre ventre pendant 1-2 minutes. L’espace reste complètement ouvert autour de vous. Si vous êtes claustrophobe, cet examen ne pose aucun problème, contrairement à l’IRM.
Combien de temps dure exactement chaque prise d’image ? Chaque acquisition dure entre 1 et 2 minutes maximum. C’est très rapide. Le temps semble long car il y a plusieurs acquisitions espacées, mais vous n’êtes sous la caméra que 5 à 8 minutes au total sur les 4 heures.
Puis-je aller aux toilettes entre les images ? Oui, vous pouvez utiliser les toilettes. Essayez simplement d’y aller juste après une prise d’image pour ne pas retarder la suivante. Le personnel vous indiquera l’heure précise de la prochaine acquisition.
Que se passe-t-il si je vomis pendant l’examen ? Si vous vomissez, prévenez immédiatement le personnel. C’est rare mais cela peut arriver en cas de gastroparésie très sévère. Malheureusement, l’examen devra être interrompu et reporté car le traceur aura été éliminé avec les vomissements. L’équipe médicale vous prendra en charge (réhydratation si nécessaire, traitement anti-émétique).
Puis-je utiliser mon téléphone portable et le wifi entre les images ? Oui, sans aucun problème. Vous pouvez téléphoner, envoyer des messages, naviguer sur internet. Beaucoup de centres disposent du wifi gratuit pour les patients. Vous pouvez également travailler sur votre ordinateur portable, lire, regarder des vidéos avec des écouteurs. Profitez de ce temps pour vous détendre ou rattraper vos activités.
Ma famille peut-elle m’accompagner dans la salle d’examen ? Un accompagnant peut généralement être autorisé à entrer dans la salle d’examen, surtout si vous êtes diabétique, âgé(e) ou anxieux(se). Cependant, les femmes enceintes et les jeunes enfants ne doivent pas entrer dans la zone réglementée du service de médecine nucléaire par mesure de radioprotection. Demandez l’autorisation au préalable lors de la prise de rendez-vous.
Après l’examen
Puis-je conduire immédiatement après l’examen ? Oui, l’examen n’affecte en rien vos capacités de conduite. Il n’y a pas d’anesthésie, pas de médicament sédatif. Attention toutefois si vous êtes diabétique : vérifiez impérativement votre glycémie avant de prendre le volant, surtout après 4 heures de jeûne relatif.
Puis-je reprendre le travail dans l’après-midi ? Oui, vous pouvez reprendre toutes vos activités professionnelles normalement. L’examen se termine généralement en début d’après-midi, ce qui vous laisse le temps de retourner travailler si nécessaire.
Dois-je vraiment éviter mes enfants ou ma femme enceinte après l’examen ? Les recommandations internationales de radioprotection préconisent par principe de précaution d’éviter le contact étroit et prolongé (porter un bébé longtemps, dormir collé) avec les femmes enceintes et les jeunes enfants pendant 6 à 12 heures. Mais être dans la même pièce, discuter, jouer ensemble, donner un câlin bref ne pose aucun problème. Après 24 heures, toute précaution devient inutile car la radioactivité est complètement éliminée.
Quand puis-je allaiter à nouveau si j’ai quand même passé l’examen ? Si l’examen a été réalisé malgré l’allaitement (situation exceptionnelle d’urgence), vous devez attendre 24 heures avant de reprendre l’allaitement. Pendant ce temps, tirez et jetez votre lait pour maintenir la lactation. Prévoyez des biberons de lait maternel congelé ou du lait artificiel pour votre bébé.
Mes urines seront-elles radioactives ? Dois-je prendre des précautions particulières ? Le Technétium s’élimine effectivement par les urines, mais la radioactivité est si faible qu’elle ne pose aucun danger pour vous ou votre entourage. Tirez simplement la chasse d’eau normalement après être allé(e) aux toilettes. Aucune précaution particulière n’est nécessaire. Lavez-vous les mains normalement comme vous le faites habituellement.
À propos des résultats
L’examen est-il fiable à 100% ? La scintigraphie de vidange gastrique est l’examen de référence (« gold standard ») pour diagnostiquer la gastroparésie. Sa fiabilité est excellente (> 90%) si toutes les conditions sont respectées : jeûne correct, arrêt des médicaments, glycémie contrôlée pour les diabétiques, repas test mangé dans les temps. C’est pourquoi la préparation est si importante.
Peut-on avoir un résultat faussement normal alors qu’on a vraiment une gastroparésie ? Oui, c’est possible dans certaines situations :
- Gastroparésie intermittente (symptômes absents le jour de l’examen)
- Prise accidentelle d’un médicament prokinétique
- Forme débutante de gastroparésie
Si vos symptômes persistent malgré un résultat normal et que votre médecin suspecte fortement une gastroparésie, il peut proposer de refaire l’examen ultérieurement ou d’autres investigations complémentaires.
Un résultat normal exclut-il complètement une gastroparésie ? Un résultat normal indique que la vidange gastrique était normale le jour de l’examen. Chez certains patients, la gastroparésie peut être fluctuante, avec des périodes de vidange normale et d’autres de ralentissement. Si vos symptômes persistent, consultez à nouveau votre médecin pour discuter d’autres pistes diagnostiques ou d’un nouvel examen dans quelques mois.
Que faire concrètement si mon examen confirme une gastroparésie ? Ne paniquez surtout pas. Un diagnostic, même s’il confirme une maladie, est une bonne nouvelle car il permet enfin de comprendre vos symptômes et de mettre en place un traitement adapté. Voici les étapes :
- Prenez rendez-vous avec votre médecin prescripteur dans les 7 à 15 jours
- Commencez dès maintenant à fractionner vos repas (5-6 petits repas au lieu de 3 gros)
- Privilégiez les aliments faciles à digérer (soupes, purées, yaourts)
- Notez l’évolution de vos symptômes
- Préparez vos questions pour la consultation
- Gardez espoir : des traitements existent et beaucoup de patients voient leurs symptômes s’améliorer significativement
Questions pratiques
Combien coûte l’examen si je n’ai ni AMO ni mutuelle ? Le coût varie entre 800 et 4 500 DH selon le secteur. Si vous n’avez aucune couverture sociale :
- Privilégiez le secteur public (800-1 800 DH)
- Certaines associations caritatives peuvent aider au financement
- Demandez un échéancier de paiement au centre
- Renseignez-vous sur votre éligibilité à l’AMO ou aux aides sociales
Combien de temps faut-il attendre pour obtenir un rendez-vous au Maroc ? Les délais varient considérablement :
- Secteur privé (Casablanca, Rabat, Marrakech) : 3 à 10 jours
- Secteur public (CHU, hôpitaux régionaux) : 2 à 6 semaines
- Conseil : Appelez plusieurs centres pour comparer les disponibilités. N’hésitez pas à élargir votre recherche aux villes voisines si les délais sont trop longs.
Y a-t-il des alternatives à la scintigraphie de vidange gastrique ? Plusieurs autres tests existent mais sont moins standardisés et moins disponibles au Maroc :
- Test respiratoire au C13 : mesure l’expiration de CO2 après ingestion d’un repas marqué. Non disponible au Maroc actuellement.
- Capsule sans fil (SmartPill) : capsule électronique avalée qui enregistre le pH, la température et la motilité. Très coûteuse et non disponible au Maroc.
- Manométrie gastroduodénale : mesure les contractions de l’estomac. Disponible dans quelques centres spécialisés mais inconfortable.
La scintigraphie reste de loin l’examen le plus fiable et le plus accessible au Maroc.
Faut-il refaire l’examen après le traitement pour vérifier l’amélioration ? Pas systématiquement. Les gastro-entérologues basent surtout le suivi sur l’amélioration clinique : disparition ou réduction des symptômes, reprise de poids, meilleure qualité de vie. Un nouvel examen peut être proposé si :
- Les symptômes persistent malgré un traitement bien conduit
- On envisage un traitement plus invasif (chirurgie, stimulation gastrique)
- On veut objectiver l’amélioration (études de recherche)
Puis-je jeûner pendant le Ramadan si j’ai une gastroparésie ? C’est une question très importante pour beaucoup de patients marocains. La réponse dépend de la sévérité de votre gastroparésie :
- Gastroparésie légère bien contrôlée : Le jeûne peut être possible avec adaptation des repas (Shour et Iftar fractionnés)
- Gastroparésie modérée à sévère : Le jeûne risque d’aggraver votre état nutritionnel et vos symptômes
Discutez-en avec votre gastro-entérologue ET avec votre imam ou autorité religieuse. L’Islam autorise l’exemption du jeûne en cas de maladie chronique qui pourrait être aggravée par le jeûne.
Conseils pour bien vivre votre examen
Préparation mentale et gestion du stress
Comprendre l’examen pour mieux l’appréhender : La peur de l’inconnu est normale. Maintenant que vous savez exactement comment se déroule l’examen, vous pouvez vous préparer mentalement. Rappelez-vous :
- C’est un examen long mais pas difficile
- Totalement indolore
- Sans aucun danger
- Des milliers de patients le passent chaque année sans problème
- C’est un pas important vers la compréhension de vos symptômes
Techniques de relaxation : Si vous êtes anxieux(se) :
- Pratiquez la respiration profonde (inspirer sur 4 temps, expirer sur 6 temps)
- Visualisez le déroulement positif de l’examen
- Écoutez de la musique apaisante pendant les temps d’attente
- N’hésitez pas à en parler au personnel : leur bienveillance vous rassurera
Que faire pendant les 4 heures d’attente ?
Transformez cette contrainte en opportunité : Voyez ces 4 heures comme un moment pour vous, loin du stress quotidien, du travail, des tâches ménagères.
Suggestions d’activités :
Pour se détendre :
- Lire un bon livre ou des magazines
- Écouter des podcasts ou de la musique
- Méditer ou faire des exercices de respiration
- Regarder des vidéos ou séries sur tablette (avec écouteurs)
Pour être productif :
- Rattraper vos emails professionnels
- Avancer sur un dossier de travail (si télétravail possible)
- Planifier vos prochaines semaines
- Faire des recherches internet sur un projet personnel
Pour apprendre :
- Suivre un cours en ligne
- Écouter des conférences TED
- Lire des articles éducatifs
- Apprendre du vocabulaire d’une langue étrangère
N’oubliez pas :
- Chargeur de téléphone/tablette (indispensable)
- Écouteurs ou casque audio
- De quoi noter (carnet, stylo) si besoin
- Vêtements confortables pour l’attente
Conseils spécifiques pour les patients diabétiques
Avant de partir de chez vous :
- Vérifiez votre glycémie (idéalement entre 80-180 mg/dL)
- Préparez votre kit diabète complet :
- Lecteur de glycémie + bandelettes
- Stylos d’insuline ou seringues
- Comprimés antidiabétiques
- Sucre rapide (3-4 morceaux ou jus sucré)
- Collation pour le retour (biscuits, fruits)
- Notez votre schéma insulinique habituel pour le communiquer si nécessaire
Pendant l’examen :
- Contrôlez votre glycémie avant chaque prise d’image si vous le souhaitez
- Notez les valeurs pour votre suivi habituel
- Signalez tout signe d’hypoglycémie (tremblements, sueurs, faiblesse, confusion)
- N’ayez pas peur de déranger le personnel : votre sécurité prime
Calcul de l’insuline pour le repas test : Le repas test contient environ :
- 2 blancs d’œufs : 0g de glucides
- 2 tranches de pain blanc : environ 30g de glucides
- Confiture (si ajoutée) : environ 10g de glucides
- Total : 30-40g de glucides
Appliquez votre ratio insuline/glucides habituel. En cas de doute, demandez conseil au personnel ou sous-dosez légèrement (quitte à corriger ensuite) pour éviter l’hypoglycémie.
Après l’examen :
- Vérifiez votre glycémie avant de quitter le centre
- Si < 100 mg/dL, prenez une collation avant de conduire
- Contrôlez à nouveau 1-2 heures après le retour à la maison
- Notez cette journée particulière dans votre carnet de suivi
Venir accompagné(e) : quand est-ce recommandé ?
Accompagnement fortement conseillé si :
- Vous êtes diabétique (sécurité en cas d’hypoglycémie)
- Vous êtes âgé(e) ou avez des difficultés de mobilité
- Vous êtes très anxieux(se) face aux examens médicaux
- Vous ne maîtrisez pas bien le français (pour comprendre les explications)
- Vous devez utiliser les transports en commun et craignez la fatigue
Votre accompagnant pourra :
- Vous rassurer et vous distraire pendant l’attente
- Vous aider en cas de malaise
- Conduire au retour
- Se renseigner sur les résultats et les démarches à suivre
Important : Votre accompagnant ne pourra pas toujours entrer dans la zone réglementée du service de médecine nucléaire, surtout s’il s’agit d’une femme enceinte ou d’un enfant. Il attendra dans la salle d’attente non réglementée.
Après le diagnostic : vos prochaines étapes
La consultation post-résultats
Quand prendre rendez-vous ? Dès que vous avez les résultats, contactez votre médecin prescripteur (gastro-entérologue ou endocrinologue) pour un rendez-vous dans les 7 à 15 jours. Ne tardez pas, surtout si les résultats confirment une gastroparésie.
Comment préparer cette consultation ?
Rassemblez tous vos documents :
- Compte-rendu de la scintigraphie
- Images si vous les avez reçues
- Résultats d’examens antérieurs (endoscopie, échographie, bilans sanguins)
- Liste complète de vos médicaments actuels
- Carnet glycémique si vous êtes diabétique
Notez vos symptômes : Tenez un journal sur une semaine avant la consultation :
- Fréquence et intensité des nausées (échelle de 1 à 10)
- Épisodes de vomissements (quand, après quels repas ?)
- Ballonnements et douleurs abdominales
- Perte d’appétit ou satiété précoce
- Évolution du poids
- Impact sur votre vie quotidienne
Préparez vos questions : Exemples de questions pertinentes :
- Quelle est la sévérité de ma gastroparésie ?
- Quelle en est la cause probable ?
- Quels sont les traitements disponibles ?
- Dois-je modifier mon alimentation dès maintenant ?
- Si je suis diabétique, comment adapter mon insuline ?
- Quels sont les signes d’aggravation qui doivent m’alerter ?
- À quelle fréquence dois-je vous revoir ?
- Peut-on guérir ou est-ce une maladie chronique ?
Mise en place du traitement personnalisé
Votre médecin élaborera un plan thérapeutique adapté à votre situation particulière.
Approche progressive en 3 niveaux :
Niveau 1 – Modifications diététiques (pour tous) :
- Consultation avec un(e) diététicien(ne) spécialisé(e)
- Plan alimentaire personnalisé
- Adaptation de la texture des aliments
- Fractionnement des repas
- Suivi du poids et de l’état nutritionnel
Niveau 2 – Traitement médicamenteux (si niveau 1 insuffisant) :
- Introduction progressive d’un prokinétique
- Ajustement des doses selon la tolérance et l’efficacité
- Traitement anti-émétique si nausées importantes
- Suppléments nutritionnels si nécessaire
- Pour les diabétiques : adaptation du schéma insulinique
Niveau 3 – Traitements avancés (cas sévères résistants) :
- Nutrition entérale (sonde d’alimentation)
- Injection de toxine botulique dans le pylore
- Stimulation électrique gastrique (à discuter, parfois à l’étranger)
Patience et persévérance : La gastroparésie est une maladie chronique qui nécessite souvent plusieurs ajustements thérapeutiques avant de trouver la bonne combinaison. Ne vous découragez pas si le premier traitement n’est pas parfait immédiatement.
Suivi médical à long terme
Calendrier de suivi typique :
Les 3 premiers mois :
- Consultation tous les 1 à 2 mois
- Ajustements thérapeutiques fréquents
- Surveillance rapprochée du poids et de l’état nutritionnel
Après stabilisation :
- Consultation tous les 3 à 6 mois
- Bilans biologiques réguliers (albumine, vitamines, fer)
- Adaptation du traitement selon l’évolution
Surveillance spécifique pour les diabétiques :
- Suivi concomitant avec l’endocrinologue
- Ajustements insuliniques répétés
- Surveillance des complications diabétiques
- Objectif glycémique parfois revu (éviter l’hypoglycémie plutôt que viser la perfection)
Signes d’alarme nécessitant une consultation urgente :
- Vomissements incoercibles (impossibles à arrêter)
- Incapacité à boire (risque de déshydratation)
- Perte de poids rapide (> 5% en 1 mois)
- Douleurs abdominales intenses et persistantes
- Sang dans les vomissements
- Pour les diabétiques : hypoglycémies sévères répétées ou acidocétose
S’informer et trouver du soutien
Ressources médicales :
- Associations de patients diabétiques au Maroc (pour les gastroparésies diabétiques)
- Fédération Marocaine des Maladies Rares (la gastroparésie idiopathique sévère peut être considérée comme rare)
- Groupes de patients sur les réseaux sociaux (Facebook, forums)
Soutien psychologique : La gastroparésie, surtout sévère, peut avoir un impact psychologique important :
- N’hésitez pas à consulter un psychologue ou psychiatre
- La dépression et l’anxiété sont fréquentes et légitimes
- Le soutien psychologique améliore la qualité de vie et l’adhésion au traitement
Éducation thérapeutique : Certains CHU marocains proposent des programmes d’éducation thérapeutique pour les patients diabétiques, incluant la gestion des complications comme la gastroparésie. Renseignez-vous auprès de votre endocrinologue.
Adaptation du mode de vie
Au quotidien :
- Planifiez vos repas à l’avance (préparation de purées, soupes)
- Prévoyez toujours des aliments « de secours » faciles à digérer
- Informez votre entourage de votre condition
- Adaptez vos sorties et invitations selon vos symptômes
Au travail :
- Si nécessaire, discutez d’aménagements avec votre employeur (pauses repas plus fréquentes)
- Certains cas sévères peuvent justifier un aménagement du temps de travail ou une reconnaissance de travailleur handicapé
Voyages :
- Prévoyez toujours vos traitements en quantité suffisante
- Emportez des aliments faciles à digérer
- Informez-vous sur l’accès aux soins dans votre destination
- Pour les diabétiques : doublez les précautions habituelles
Conclusion : Prendre en main votre santé digestive
L’importance d’un diagnostic précoce
La scintigraphie de vidange gastrique est bien plus qu’un simple examen médical : c’est la clé pour comprendre des symptômes digestifs qui gâchent souvent la vie depuis des mois, voire des années. Pour les patients marocains, l’accès à cet examen s’améliore progressivement, avec une disponibilité croissante dans les grandes villes et les centres régionaux.
Ce qu’il faut retenir :
- Examen de référence pour diagnostiquer la gastroparésie
- Totalement indolore et sûr malgré une durée de 3-4 heures
- Préparation cruciale (jeûne, arrêt de médicaments) pour des résultats fiables
- Coût variable (800-4500 DH) avec prise en charge partielle par l’AMO
- Particulièrement important pour les diabétiques marocains
Un diagnostic qui ouvre des portes
Si votre examen confirme une gastroparésie, ne le voyez pas comme une catastrophe mais comme une réponse enfin obtenue à vos souffrances. Cette réponse permet :
- De comprendre pourquoi vous aviez ces symptômes
- De mettre en place un traitement adapté
- D’arrêter l’errance médicale
- D’améliorer concrètement votre qualité de vie
Des solutions thérapeutiques existent, accessibles au Maroc, et beaucoup de patients voient leurs symptômes s’améliorer significativement avec un traitement bien conduit.
Vos prochaines actions concrètes
Si vous n’avez pas encore passé l’examen :
- Discutez avec votre médecin de l’opportunité de réaliser cet examen si vous avez des symptômes évocateurs
- Prenez rendez-vous dans un centre de médecine nucléaire (appelez-en plusieurs pour comparer disponibilités et tarifs)
- Préparez-vous soigneusement en suivant toutes les consignes de ce guide
- Vérifiez votre couverture AMO/mutuelle pour optimiser le remboursement
Si vous attendez vos résultats :
- Contactez votre médecin prescripteur pour obtenir un rendez-vous de consultation
- Commencez un journal de symptômes dès maintenant
- Renseignez-vous sur les modifications diététiques que vous pourrez mettre en place
- Restez positif(ve) : avoir un diagnostic, c’est la première étape vers l’amélioration
Si votre gastroparésie est confirmée :
- Consultez rapidement pour initier le traitement
- Suivez scrupuleusement les recommandations diététiques
- Soyez patient(e) : l’amélioration prend du temps
- N’hésitez pas à demander un soutien psychologique si nécessaire
- Informez-vous et rejoignez des groupes de patients
Message d’espoir pour les patients diabétiques
Si vous êtes diabétique, la gastroparésie complique certes la gestion de votre maladie, mais elle n’est pas une fatalité. Avec :
- Un diagnostic précoce grâce à la scintigraphie
- Un traitement adapté de la gastroparésie
- Des ajustements de votre insulinothérapie
- Un bon suivi médical
Vous pouvez retrouver un meilleur équilibre glycémique et une qualité de vie satisfaisante.
Un dernier mot d’encouragement
Des milliers de patients au Maroc et dans le monde vivent avec une gastroparésie et mènent une vie épanouie grâce à un diagnostic correct et un traitement approprié. La scintigraphie de vidange gastrique est l’outil qui permet ce diagnostic précis.
N’ayez pas peur de cet examen. Voyez-le comme un allié dans votre parcours de santé. Préparez-vous bien, posez toutes vos questions au personnel médical, et faites confiance au processus.
Votre santé digestive mérite qu’on s’en occupe. Vous méritez de comprendre ce qui se passe dans votre corps. Vous méritez d’aller mieux.
Prenez rendez-vous. Passez l’examen. Obtenez des réponses. Commencez à aller mieux.
Cet article vous a été utile ? Partagez-le avec d’autres patients qui souffrent de troubles digestifs similaires. Ensemble, brisons le silence sur la gastroparésie et aidons plus de Marocains à obtenir le diagnostic et les soins qu’ils méritent.
Vous avez des questions supplémentaires ? N’hésitez pas à consulter votre médecin généraliste, gastro-entérologue ou endocrinologue. Votre santé est trop importante pour rester dans le doute.
Avertissement médical : Cet article est fourni à titre informatif uniquement et ne remplace pas une consultation médicale. Consultez toujours un professionnel de santé qualifié pour un avis médical personnalisé.