Kyste Ovarien au Maroc : Symptômes, Échographie et Traitement Complet
Vous venez d’apprendre que vous avez un kyste ovarien suite à une échographie pelvienne ? Vous ressentez des douleurs dans le bas-ventre et vous vous demandez si c’est grave ? Vous êtes inquiète pour votre fertilité ?
Rassurez-vous : la grande majorité des kystes ovariens sont bénins et disparaissent naturellement sans traitement. Au Maroc, 5 à 7% des femmes développent un kyste ovarien au cours de leur vie, et dans 95% des cas, il s’agit de formations bénignes sans danger.
L’imagerie médicale, et particulièrement l’échographie pelvienne, joue un rôle central dans le diagnostic et le suivi des kystes ovariens. Disponible dans tous les centres de radiologie au Maroc, cet examen sans douleur permet aux radiologues de caractériser précisément votre kyste et de guider votre médecin vers le meilleur traitement.
Dans ce guide complet, vous découvrirez tout ce qu’il faut savoir sur les kystes ovariens : les symptômes qui doivent alerter, les examens d’imagerie nécessaires, les options de traitement disponibles au Maroc, et comment naviguer efficacement dans le système de santé marocain.
Table des Matières
Qu’est-ce qu’un Kyste Ovarien ? Comprendre Simplement
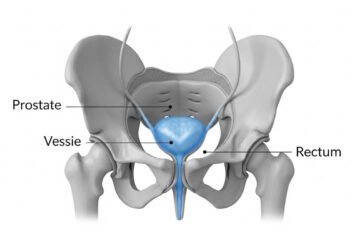
Un kyste ovarien est une petite poche remplie de liquide qui se forme sur ou dans l’un de vos ovaires. Imaginez une bulle d’eau sur votre ovaire : c’est exactement ce qu’est un kyste dans sa forme la plus simple.
Rappel anatomique simple : Vos ovaires sont deux petits organes situés de chaque côté de votre utérus, dans la partie basse de votre abdomen. Chaque mois, ils libèrent un ovule (ovulation) et produisent les hormones féminines essentielles comme les œstrogènes et la progestérone.
Taille et Aspect d’un Kyste Ovarien
Les kystes ovariens peuvent varier considérablement en taille :
- Petits kystes : quelques millimètres (taille d’un pois)
- Kystes moyens : 3 à 5 cm (taille d’une noix)
- Gros kystes : 7 à 10 cm ou plus (taille d’une orange)
Seule l’imagerie médicale, principalement l’échographie, peut mesurer précisément la taille de votre kyste et déterminer sa nature.
Le Kyste Ovarien est-il Dangereux ?
Réponse directe : Non, dans 95% des cas.
La plupart des kystes ovariens sont :
- ✅ Bénins (non cancéreux)
- ✅ Temporaires : ils disparaissent seuls en 2 à 3 cycles menstruels
- ✅ Asymptomatiques : 70% ne causent aucune douleur ni symptôme
Les kystes cancéreux sont très rares et concernent principalement les femmes après la ménopause (moins de 5% des cas). C’est pourquoi le diagnostic radiologique par échographie est essentiel : il permet de différencier un kyste bénin d’une formation suspecte nécessitant des investigations complémentaires.
Pourquoi l’Échographie est Indispensable ?
L’échographie pelvienne reste l’examen de référence car elle permet de :
- Confirmer la présence d’un kyste (impossible au simple toucher vaginal)
- Mesurer sa taille avec précision
- Déterminer son type (fonctionnel ou organique)
- Évaluer son contenu (liquidien, solide, mixte)
- Décider s’il nécessite un traitement ou une simple surveillance
Les radiologues marocains utilisent des critères standardisés internationaux pour caractériser chaque kyste et aider votre gynécologue à prendre la meilleure décision thérapeutique.
Les Différents Types de Kystes Ovariens Visibles à l’Imagerie
Tous les kystes ovariens ne se ressemblent pas. Les radiologues distinguent plusieurs types selon leur aspect à l’échographie et à l’IRM.
Kystes Fonctionnels : Les Plus Fréquents (90% des cas)
Les kystes fonctionnels sont liés au fonctionnement normal de vos ovaires. Ils apparaissent lors de votre cycle menstruel et disparaissent généralement sans traitement.
Kyste Folliculaire
Ce que c’est : Un follicule (petite poche qui contient l’ovule) qui ne se rompt pas pour libérer l’ovule continue de grossir et se remplit de liquide.
Aspect échographique :
- Formation ronde, noire (anéchogène)
- Paroi très fine et régulière
- Contenu purement liquidien
- Taille : généralement 3 à 8 cm
Évolution : Disparaît spontanément en 2 à 3 mois sans aucun traitement.
Kyste Lutéal (Kyste du Corps Jaune)
Ce que c’est : Après l’ovulation, le follicule se transforme en « corps jaune » qui produit des hormones. S’il persiste et se remplit de liquide ou de sang, il forme un kyste.
Aspect échographique :
- Peut contenir du sang (aspect mixte à l’échographie)
- Parfois écho-dense (gris) si hémorragie interne
- Taille : 3 à 6 cm habituellement
Particularité : Ces kystes peuvent saigner à l’intérieur (hémorragie intra-kystique) et causer une douleur brutale, mais restent bénins. Ils régressent spontanément en 1 à 2 cycles.
Pourquoi Apparaissent-ils ?
Les kystes fonctionnels résultent de :
- Fluctuations hormonales naturelles pendant le cycle menstruel
- Stimulation ovarienne (lors de traitements de fertilité)
- Pose d’un stérilet hormonal (12 à 30% des femmes concernées)
- Traitements hormonaux (comme le tamoxifène après cancer du sein)
Kystes Organiques : Permanents et Nécessitant une Surveillance
Contrairement aux kystes fonctionnels, les kystes organiques ne disparaissent pas spontanément. Ils nécessitent un suivi radiologique rapproché et parfois une intervention chirurgicale.
Kyste Séreux
Caractéristiques :
- Rempli de liquide clair transparent
- Aspect très net à l’échographie (noir uniforme)
- Paroi fine
- Peut atteindre 10 cm ou plus
Aspect IRM : Hyposignal en T1, hypersignal intense en T2.
Kyste Mucineux
Caractéristiques :
- Contient un liquide épais et gélatineux
- Peut présenter plusieurs compartiments (multiloculaire)
- Aspect échographique : plusieurs « chambres » séparées par des cloisons
- Nécessite surveillance car peut devenir volumineux
Kyste Dermoïde (Tératome Mature)
Ce que c’est : Formation contenant différents tissus : cheveux, dents, peau, graisse. C’est une anomalie de développement embryonnaire.
Aspect échographique très caractéristique :
- Image hétérogène (mélange de zones blanches et noires)
- Présence d’échos brillants (calcifications des dents)
- Niveau graisse-liquide visible
Les radiologues reconnaissent facilement ce type de kyste grâce à son aspect particulier. Bien que bénin, il nécessite généralement une ablation chirurgicale car il ne disparaît jamais spontanément.
Kyste Endométriosique (Endométriome)
Ce que c’est : Kyste contenant du sang ancien provenant de tissu endométrial (muqueuse utérine) implanté sur l’ovaire.
Aspect échographique :
- Aspect « en verre dépoli » caractéristique
- Contenu échogène (gris) homogène
Aspect IRM (examen de référence) :
- Hypersignal en T1 et T2
- « Shading » (ombragement) typique
- Permet le diagnostic de certitude
Ces kystes sont liés à l’endométriose et nécessitent un traitement spécifique. Ils touchent environ 10% des femmes marocaines en âge de procréer.
Tumeur Ovarienne Suspecte (Très Rare)
Signes d’alerte à l’imagerie :
- Aspect solide (gris/blanc) plutôt que liquidien
- Paroi épaisse et irrégulière
- Présence de végétations (excroissances internes)
- Vascularisation anarchique au doppler
Examens complémentaires systématiques :
- Dosage du CA-125 (marqueur tumoral)
- IRM pelvienne pour caractérisation précise
- Scanner abdominal si suspicion de diffusion
Les radiologues utilisent des scores de risque (classification O-RADS) pour évaluer la probabilité de malignité de chaque kyste.
Syndrome des Ovaires Polykystiques (SOPK) : Un Cas Particulier
Le SOPK n’est pas vraiment un kyste unique, mais la présence de multiples petits follicules (plus de 12 par ovaire) mesurant 2 à 9 mm.
Critères échographiques diagnostiques :
- Volume ovarien augmenté (> 10 ml)
- Plus de 12 follicules de 2-9 mm par ovaire
- Distribution périphérique en « collier de perles »
Ce trouble hormonal touche 6 à 10% des femmes marocaines et peut entraîner des règles irrégulières, une pilosité excessive et des difficultés à concevoir. Le diagnostic repose sur l’échographie associée à des dosages hormonaux.
Symptômes du Kyste Ovarien : Quand Faire une Échographie ?

La Majorité des Kystes Ne Donnent Aucun Signe
Réalité importante à connaître : 70% des kystes ovariens sont totalement asymptomatiques. Ils sont découverts fortuitement lors :
- D’une échographie de routine
- D’un examen gynécologique annuel
- D’une échographie de grossesse précoce
- D’un bilan d’infertilité
C’est pourquoi les radiologues recommandent une échographie pelvienne annuelle pour toutes les femmes, même sans symptômes, particulièrement si vous avez des antécédents de kystes ou d’endométriose.
Symptômes Qui Doivent Vous Alerter
Si vous présentez l’un de ces symptômes, consultez votre médecin qui vous prescrira une échographie pelvienne :
Douleurs Pelviennes
- Sensation de pesanteur ou de lourdeur dans le bas-ventre
- Douleur d’un seul côté (côté où se trouve le kyste)
- Douleur pendant ou après les rapports sexuels (dyspareunie)
- Douleur qui varie avec votre cycle menstruel
- Douleur qui irradie vers le bas du dos ou les cuisses
Troubles Menstruels
- Règles irrégulières (cycles trop courts ou trop longs)
- Absence de règles (aménorrhée)
- Saignements entre les règles (métrorragies)
- Règles beaucoup plus douloureuses qu’habituellement
- Règles très abondantes
Symptômes de Compression
Lorsqu’un kyste devient volumineux (> 5 cm), il peut comprimer les organes voisins :
- Vessie : envies fréquentes d’uriner (pollakiurie), difficulté à vider complètement la vessie
- Intestin : constipation, ballonnement abdominal
- Abdomen : ventre gonflé d’un seul côté, sensation de satiété rapide
Autres Signes
- Prise de poids inexpliquée (surtout avec SOPK)
- Difficulté à tomber enceinte malgré des rapports réguliers
- Pilosité excessive (hirsutisme) associée au SOPK
🚨 URGENCES : Quand Consulter Immédiatement ?
Certains symptômes nécessitent une échographie d’urgence dans les heures qui suivent. Rendez-vous directement aux urgences gynécologiques si vous présentez :
| Symptôme d’Urgence | Complication Possible |
|---|---|
| Douleur pelvienne intense et brutale | Torsion de l’ovaire (l’ovaire se tord sur lui-même, coupant son irrigation sanguine) |
| Douleur + fièvre > 38°C + vomissements | Infection ou abcès ovarien |
| Douleur + malaise/étourdissement + pâleur | Rupture du kyste avec hémorragie interne |
| Douleur + ventre dur et très gonflé | Rupture avec épanchement abdominal important |
| Saignement vaginal abondant avec douleur | Hémorragie intra-kystique ou rupture |
Où aller en urgence au Maroc ?
- CHU Ibn Rochd (Casablanca) : 05 22 48 20 20
- CHU Avicenne (Rabat) : 05 37 77 35 75
- CHU Mohammed VI (Marrakech) : 05 24 43 77 84
- Cliniques privées avec urgences 24h/24 dans toutes les grandes villes
L’échographie d’urgence permet au radiologue de diagnostiquer rapidement la complication et d’orienter vers la chirurgie si nécessaire.
Diagnostic par Imagerie Médicale : Les Examens Radiologiques
L’imagerie médicale est au cœur du diagnostic et du suivi des kystes ovariens. Au Maroc, plusieurs techniques sont disponibles selon votre situation.
L’Échographie Pelvienne : L’Examen de Première Ligne
Pourquoi l’Échographie d’Abord ?
L’échographie pelvienne est l’examen de référence pour les kystes ovariens car elle offre de nombreux avantages :
✅ Sans radiation : utilise des ultrasons (totalement sans danger)
✅ Disponible partout au Maroc : centres publics et privés
✅ Résultats immédiats : le radiologue peut vous expliquer ce qu’il voit
✅ Prix accessible : 300-600 DH dans le public, 400-800 DH dans le privé
✅ Haute précision : détecte des kystes de quelques millimètres
✅ Sans préparation complexe
Deux Techniques Complémentaires
1. Échographie Sus-pubienne (par l’Abdomen)
Déroulement :
- Vous êtes allongée sur le dos
- Le radiologue applique un gel sur votre bas-ventre
- Il passe la sonde échographique sur votre abdomen
- Durée : 10-15 minutes
Préparation obligatoire :
- Vessie pleine : boire 1 litre d’eau 1 heure avant
- Ne pas uriner avant l’examen
- La vessie pleine sert de « fenêtre » pour mieux voir les ovaires
Avantages : Non invasive, acceptable pour toutes les femmes
Limites : Moins précise pour les petits kystes (< 2 cm) ou chez les femmes en surpoids
2. Échographie Endovaginale (Transvaginale) – LA PLUS PRÉCISE
Déroulement :
- Vessie vide (vous pouvez uriner avant)
- Petite sonde fine (diamètre 2 cm) introduite dans le vagin
- Protégée par une gaine stérile à usage unique
- Durée : 15-20 minutes
Pourquoi elle est supérieure :
- 10 fois plus précise que l’échographie abdominale
- Voit les détails invisibles par voie sus-pubienne
- Caractérise parfaitement le contenu du kyste
- Détecte les kystes de quelques millimètres
- Meilleure pour les femmes en surpoids
Idée reçue à corriger : Ce n’est pas douloureux, juste légèrement inconfortable. Si vous êtes anxieuse, vous pouvez :
- Demander une femme radiologue ou échographiste
- Demander des explications pendant l’examen
- Respirer calmement pour vous détendre
Important : L’échographie endovaginale est possible même si vous avez vos règles (prévenez simplement le centre). Elle reste contre-indiquée uniquement si vous n’avez jamais eu de rapports sexuels (l’échographie sus-pubienne est alors privilégiée).
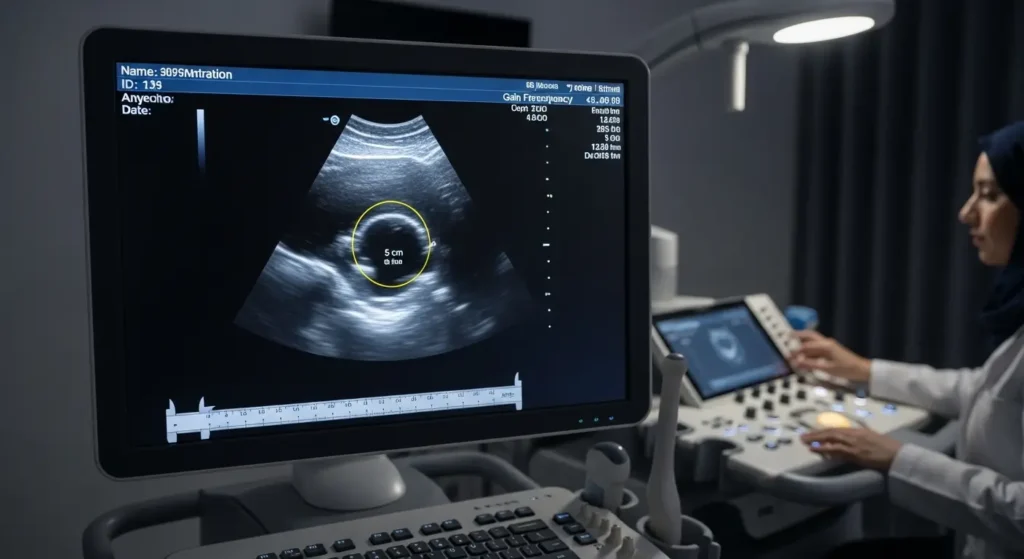
Ce Que Le Radiologue Cherche à l’Échographie
Lors de votre échographie, le radiologue évalue plusieurs critères précis :
1. Taille du kyste
- Mesure en 3 dimensions (longueur, largeur, hauteur)
- Calcul du volume en ml
- Classification : petit (< 3 cm), moyen (3-5 cm), gros (> 5 cm)
2. Localisation
- Ovaire droit ou gauche
- Position par rapport à l’utérus
- Adhérences éventuelles aux organes voisins
3. Aspect du contenu (critère le plus important)
- Liquidien pur (anéchogène) : apparaît noir à l’image → kyste simple fonctionnel (bénin)
- Mixte (zones claires et sombres) : peut indiquer du sang ou des débris → kyste hémorragique
- Solide (échogène) : apparaît gris/blanc → nécessite investigations complémentaires
- Hétérogène : mélange de différentes textures → kyste dermoïde ou complexe
4. Paroi du kyste
- Fine et régulière : signe de bénignité
- Épaisse ou irrégulière : nécessite surveillance
- Végétations (excroissances) : suspect, nécessite IRM et dosage CA-125
5. Cloisons internes
- Absence de cloison : kyste simple (bénin)
- Quelques cloisons fines : souvent bénin
- Cloisons épaisses multiples : kyste mucineux ou suspect
6. Vascularisation (avec doppler couleur)
- Absence de vaisseaux : très rassurant
- Vascularisation périphérique régulière : bénin
- Vascularisation centrale anarchique : suspect
Comprendre Votre Compte-Rendu Échographique
Votre rapport d’échographie peut contenir des termes médicaux. Voici leur signification :
| Terme Médical | Signification Simple | Interprétation |
|---|---|---|
| Anéchogène | Noir à l’image | Kyste liquidien pur = bénin |
| Échogène | Gris/blanc à l’image | Contenu solide ou sang |
| Paroi fine régulière | Contour lisse | Signe de bénignité |
| Uniloculaire | Une seule poche | Kyste simple = rassurant |
| Multiloculaire | Plusieurs poches | Kyste complexe = surveillance |
| Homogène | Aspect uniforme | Généralement bénin |
| Hétérogène | Aspect mélangé | Kyste dermoïde ou complexe |
| Score O-RADS 2 | Risque très faible | Kyste bénin quasi certain |
| Score O-RADS 4 ou 5 | Risque modéré/élevé | Nécessite IRM et CA-125 |
Classification O-RADS (Ovarian-Adnexal Reporting and Data System) utilisée par les radiologues marocains :
- O-RADS 1 : Ovaire normal
- O-RADS 2 : Kyste bénin quasi certain (> 99%)
- O-RADS 3 : Risque faible (< 5%)
- O-RADS 4 : Risque intermédiaire (5-50%)
- O-RADS 5 : Risque élevé de malignité (> 50%)
Échographie Doppler : Évaluation de la Vascularisation
Le doppler couleur est souvent associé à l’échographie standard pour évaluer la circulation sanguine dans et autour du kyste.
Principe : Le doppler colore en rouge et bleu les vaisseaux sanguins selon le sens de circulation du sang. Les kystes bénins ont généralement peu ou pas de vaisseaux.
Ce que le radiologue évalue :
- Présence de vaisseaux : absents (rassurant) ou présents (nécessite analyse)
- Type de vascularisation : périphérique (souvent bénin) vs centrale (suspect)
- Index de résistance (IR) : IR élevé (> 0,4) = bénin, IR bas (< 0,4) = suspect
- Vitesse du flux sanguin : flux lent = bénin, flux rapide = suspect
Disponibilité au Maroc :
- Tous les centres de radiologie privés modernes
- CHU des grandes villes (Casablanca, Rabat, Marrakech, Fès)
- Coût : 500-900 DH (souvent inclus dans l’échographie pelvienne)
IRM Pelvienne : L’Examen de Référence pour les Cas Complexes
L’IRM pelvienne (Imagerie par Résonance Magnétique) n’est pas systématique. Votre gynécologue la prescrit dans des situations précises.
Quand l’IRM est-elle Nécessaire ?
- Kyste à l’aspect échographique complexe ou indéterminé (O-RADS 3 ou 4)
- Suspicion d’endométriose (pour bilan complet des lésions)
- Kyste très volumineux (> 10 cm) avant chirurgie
- Femme ménopausée avec kyste persistant
- Patiente obèse (échographie de mauvaise qualité)
- Contrôle post-opératoire de récidive
- Avant traitement de fertilité (FIV)
Avantages de l’IRM
✅ Précision maximale : meilleure caractérisation tissulaire que l’échographie
✅ Différenciation parfaite entre les types de kystes
✅ Détection de l’endométriose associée
✅ Évaluation de l’extension aux organes voisins
✅ Sans radiation : utilise un champ magnétique puissant
✅ Images en plusieurs plans : axial, sagittal, coronal
Caractéristiques IRM de Chaque Type de Kyste
Les radiologues utilisent les séquences T1 et T2 pour caractériser les kystes :
| Type de Kyste | Signal T1 | Signal T2 | Diagnostic |
|---|---|---|---|
| Kyste séreux | Hyposignal (noir) | Hypersignal intense (très blanc) | Bénin |
| Kyste endométriosique | Hypersignal (blanc) | Hypersignal avec « shading » | Endométriose |
| Kyste dermoïde | Hypersignal graisseux | Variable | Bénin, ablation recommandée |
| Kyste mucineux | Variable | Hypersignal intense | Surveillance ou chirurgie |
| Tumeur maligne | Hétérogène | Hétérogène + rehaussement après injection | Investigations urgentes |
L’effet « shading » (ombragement) visible en T2 est pathognomonique (spécifique à 100%) de l’endométriome : le kyste est brillant en haut et plus sombre en bas, créant un dégradé caractéristique.
Déroulement Pratique de l’IRM Pelvienne
Préparation (24-48h avant) :
- Remplir le questionnaire de sécurité (pacemaker, implants métalliques, grossesse)
- Signaler claustrophobie (anxiolytique léger possible)
- Retirer tous les objets métalliques avant l’examen
Le jour de l’examen :
- À jeun 4-6 heures (eau autorisée)
- Vessie mi-pleine (ni vide ni trop pleine)
- Retirer : bijoux, piercing, barrettes, montre, lunettes
- Enlever maquillage (peut contenir particules métalliques)
- Porter des vêtements sans fermeture métallique
Pendant l’IRM :
- Allongée sur le dos, immobile (crucial pour la qualité)
- Antenne (bobine) positionnée sur le bassin
- Casque anti-bruit fourni (bruits forts et répétitifs)
- Bouton d’alarme en main en cas de malaise
- Durée : 30-45 minutes
- Injection de gadolinium (produit de contraste) possible en fin d’examen
Résultats :
- Compte-rendu disponible sous 24-48h
- CD avec images remis immédiatement
- Lecture par radiologue spécialisé en imagerie gynécologique
Disponibilité et Coût de l’IRM au Maroc
Secteur public :
- CHU Casablanca (Ibn Rochd), Rabat (Avicenne, Souissi), Marrakech (Mohammed VI), Fès
- Prix : 200-400 DH avec couverture AMO
- Délai : 2-4 semaines d’attente
Secteur privé :
- Centres d’imagerie modernes (Casablanca, Rabat, Marrakech, Tanger, Agadir)
- Prix : 1500-2500 DH
- Délai : 1-5 jours
- Remboursement AMO/CNOPS : 50-70% selon contrat
Centres privés recommandés :
- Cabinet de Radiologie Racine (Casablanca)
- Centre d’Imagerie Médicale Agdal (Rabat)
- Polyclinique du Sud – Centre IRM (Marrakech)
Scanner Abdomino-Pelvien (TDM) : Utilisation Limitée
Le scanner (tomodensitométrie) est moins utilisé que l’IRM pour les kystes ovariens car il est moins performant pour caractériser les tissus mous.
Quand le Scanner est Prescrit
- Suspicion de complication aiguë en urgence (rupture, torsion)
- Bilan d’extension si cancer ovarien suspecté
- IRM non disponible ou contre-indiquée (pacemaker, claustrophobie sévère)
- Patiente hospitalisée nécessitant un bilan rapide
Ce qu’il Révèle
✅ Taille et localisation précises du kyste
✅ Complications : rupture, épanchement, torsion
✅ Atteinte des organes adjacents (intestin, vessie)
✅ Adénopathies (ganglions) en cas de cancer
❌ Moins bon que l’IRM pour différencier les types de kystes
❌ Utilise des rayons X (radiation, évité chez la femme jeune)
Coût au Maroc :
- Public : 150-300 DH avec AMO
- Privé : 600-1200 DH
Dosage du CA-125 : Marqueur Tumoral Complémentaire
Le CA-125 est une protéine dosée dans le sang qui peut être élevée en cas de cancer de l’ovaire, mais aussi dans de nombreuses situations bénignes.
Quand Votre Médecin le Prescrit
- Kyste suspect à l’imagerie (O-RADS 4 ou 5)
- Femme ménopausée avec kyste persistant
- Antécédent familial de cancer de l’ovaire ou du sein
- Kyste avec ascite (liquide dans le ventre)
Interprétation
- < 35 U/ml : Normal (rassurant)
- 35-200 U/ml : Peut être élevé dans endométriose, infection, règles
- > 200 U/ml : Suspect, nécessite investigations urgentes
Attention : Le CA-125 peut être faussement élevé dans :
- Endométriose (50% des cas)
- Pendant les règles
- Grossesse
- Infection pelvienne
- Fibrome utérin
C’est pourquoi il doit toujours être interprété avec l’imagerie, jamais isolément.
Coût au Maroc : 200-400 DH
Préparation et Déroulement des Examens d’Imagerie
Avant Votre Échographie Pelvienne
Pour l’Échographie Sus-pubienne
24h avant :
- Pas de préparation spéciale
1h avant l’examen :
- ✅ Boire 1 litre d’eau ou jus (4-6 verres)
- ✅ Ne PAS uriner (vessie doit être pleine)
- ✅ Porter vêtements amples faciles à enlever
À éviter :
- ❌ Crèmes ou huiles sur le ventre le jour de l’examen
- ❌ Manger trop de légumes/fruits la veille (gaz intestinaux gênent la visualisation)
Pour l’Échographie Endovaginale
Aucune préparation complexe nécessaire :
- ✅ Vider votre vessie juste avant l’examen
- ✅ Hygiène intime normale (simple douche)
- ❌ Pas de douche vaginale
- ❌ Pas besoin d’être à jeun
Si vous avez vos règles :
- Prévenez le centre à la prise de rendez-vous
- L’examen reste possible (le radiologue placera un champ stérile)
- Parfois reporté si règles très abondantes
Documents à apporter :
- Ordonnance médicale
- Carte AMO/CNOPS/CNSS
- Anciennes échographies (pour comparaison)
- Liste de vos médicaments actuels
Pendant l’Échographie : À Quoi S’Attendre
Accueil et installation (5 min) :
- Enregistrement administratif
- Passage en cabine pour se déshabiller (bas uniquement)
- Installation sur la table d’examen
Déroulement de l’examen (15-20 min) :
Échographie sus-pubienne :
- Allongée sur le dos
- Dénuder le bas-ventre (du pubis au nombril)
- Gel échographique appliqué (sensation de froid)
- Passage de la sonde sur l’abdomen avec légères pressions
- Le radiologue peut demander de retenir votre respiration quelques secondes
Échographie endovaginale :
- Position gynécologique (jambes légèrement écartées)
- Sonde fine protégée d’une gaine stérile + gel
- Introduction progressive dans le vagin (3-5 cm)
- Mouvements doux pour explorer chaque ovaire
- Légère pression possible (pour mieux visualiser)
Est-ce douloureux ?
- NON dans 95% des cas
- Possible légère gêne si kyste volumineux ou zone inflammatoire
- Inconfort minimal, bien inférieur à un examen gynécologique classique
- Si douleur importante : prévenez immédiatement le radiologue
Conseils pour vous détendre :
- Respirez calmement et profondément
- Détendez vos muscles abdominaux
- N’hésitez pas à poser des questions pendant l’examen
- Le radiologue peut vous montrer les images et vous expliquer
Fin de l’examen :
- Nettoyage du gel
- Rhabillage
- Discussion avec le radiologue (si disponible)
- Remise du compte-rendu (immédiat ou sous 24-48h)
- CD ou clé USB avec images
Résultats et Suite du Parcours
Délai des résultats :
- Échographie : souvent immédiat ou 24-48h
- IRM : 24-48h (lecture par radiologue spécialisé)
- CA-125 : 24-48h
Que faire avec vos résultats ?
- Prendre rendez-vous avec votre gynécologue
- Apporter tous les documents : compte-rendu + images + dosages sanguins
- Poser toutes vos questions
- Discuter du plan de suivi ou de traitement
Conservation de vos documents :
- Classeur avec tous les comptes-rendus chronologiques
- CD/clé USB avec images échographiques et IRM
- Permet la comparaison lors des examens de suivi
Suivi et Surveillance par Imagerie Médicale
La prise en charge radiologique ne s’arrête pas au diagnostic initial. Le suivi régulier par imagerie est essentiel.
Kystes Fonctionnels : Protocole de Surveillance
Première échographie de contrôle :
- Quand ? Après 2-3 cycles menstruels (6-12 semaines)
- Pourquoi ? Vérifier la régression spontanée
- Résultat attendu : 70-90% des kystes fonctionnels disparaissent
Si le kyste persiste :
- Échographie de contrôle tous les 3 mois
- Dosage CA-125 si vous avez > 40 ans
- Réévaluation avec votre gynécologue
Si le kyste augmente de taille ou change d’aspect :
- IRM pelvienne pour caractérisation
- Doppler couleur
- Discussion chirurgicale
Kystes Organiques : Surveillance Rapprochée
Protocole habituel recommandé par les radiologues :
- Échographie pelvienne tous les 6 mois minimum
- IRM si changement d’aspect ou croissance
- Dosage CA-125 annuel (femmes > 40 ans)
Critères de décision : surveillance vs chirurgie
SURVEILLANCE simple si :
- Kyste < 5 cm
- Aspect simple à l’imagerie (O-RADS 2)
- Doppler normal (absence de vascularisation anarchique)
- CA-125 normal
- Absence de symptômes gênants
CHIRURGIE recommandée si :
- Kyste > 7 cm persistant
- Croissance progressive (> 1 cm par an)
- Aspect complexe ou suspect (O-RADS 4-5)
- Symptômes invalidants (douleurs, compression)
- Kyste dermoïde (ne disparaît jamais)
- Femme ménopausée avec kyste persistant
Après Traitement Chirurgical : Suivi Post-Opératoire
Échographie post-opératoire (première) :
- Timing : 4-6 semaines après chirurgie
- Objectif : Vérifier absence de récidive précoce, contrôler cicatrisation ovarienne
- Résultat attendu : Ovaire de taille normale, pas de collection
Suivi à long terme :
- Échographie annuelle recommandée (surtout si endométriose ou SOPK)
- Surveillance de l’ovaire opéré
- Dépistage de récidive controlatérale (sur l’autre ovaire)
Importance du suivi :
- Taux de récidive : 10-15% pour kystes fonctionnels
- 30-40% pour kystes endométriosiques
- Détection précoce = traitement plus simple
Surveillance de la fertilité :
- Si projet de grossesse : monitoring de l’ovulation par échographie
- Dosages hormonaux si difficulté à concevoir
- Orientation vers PMA si nécessaire
Traitements des Kystes Ovariens : De la Surveillance à la Chirurgie
Le traitement dépend entièrement de ce que révèle l’imagerie médicale. Les radiologues jouent un rôle clé dans la décision thérapeutique.
Surveillance Active : « Wait and See »
Pour qui ?
- Kystes fonctionnels < 5 cm
- Aspect simple à l’échographie (O-RADS 2)
- Femmes jeunes (< 40 ans)
- Absence de symptômes gênants
- CA-125 normal
En pratique :
- ✅ Aucun traitement médicamenteux nécessaire
- ✅ Échographie de contrôle à 2-3 mois
- ✅ Gestion de la douleur si besoin (paracétamol)
- ✅ Vie normale (travail, sport modéré, rapports sexuels)
Taux de succès :
- 70-90% de régression spontanée
- Délai : 1 à 3 cycles menstruels
- Confirmation par échographie de contrôle
Conseils pendant la surveillance :
- Éviter sports violents avec sauts (risque de torsion si kyste > 5 cm)
- Surveiller l’apparition de nouveaux symptômes
- Consulter en urgence si douleur brutale intense
Traitement Médical Hormonal
Pilule contraceptive :
- Objectif : Bloquer l’ovulation pour prévenir de nouveaux kystes
- Important : N’a AUCUN effet sur le kyste déjà présent
- Indication : Kystes fonctionnels récidivants
- Durée : 3-6 mois minimum
- Efficacité : Prévient 80% des récidives
Autres options :
- Stérilet hormonal (Mirena)
- Implant contraceptif
- Injections trimestrielles
Limites du traitement hormonal :
- Ne fait pas disparaître le kyste existant
- Seulement préventif pour l’avenir
- Contre-indications : antécédent thrombose, cancer hormono-dépendant
Ponction Échoguidée : Technique Peu Invasive
Principe :
- Aspiration du liquide du kyste sous contrôle échographique en temps réel
- Aiguille fine introduite à travers la peau de l’abdomen ou du vagin
- Réalisée par radiologue interventionnel
Indications (limitées) :
- Kystes purement liquidiens volumineux (> 8 cm)
- Soulagement symptomatique rapide
- Patientes à très haut risque chirurgical (cardiopathie sévère, obésité morbide)
- Refus de chirurgie
Inconvénients :
- ❌ Taux de récidive très élevé (50-70%)
- ❌ Risque d’infection (rare, 1-2%)
- ❌ Résultat temporaire
- ❌ Impossibilité d’analyse histologique (pas de tissu prélevé)
Disponibilité au Maroc :
- Centres de radiologie interventionnelle (Casablanca, Rabat, Marrakech)
- Certains CHU équipés
- Coût : 1500-3000 DH
Chirurgie : Quand et Comment ?
La chirurgie est décidée sur la base des critères radiologiques et cliniques.
Indications Chirurgicales
🚨 URGENCES (chirurgie immédiate) :
- Torsion de l’ovaire (douleur aiguë + échographie confirmant la torsion)
- Rupture du kyste avec hémorragie (choc, anémie, épanchement abdominal important au scanner)
- Infection/abcès ovarien (fièvre + collection à l’imagerie)
📅 CHIRURGIE PROGRAMMÉE :
- Kyste > 5-7 cm persistant après 3 mois
- Aspect suspect à l’imagerie (O-RADS 4-5)
- Kyste organique symptomatique
- Kyste dermoïde (ne disparaît jamais)
- Endométriome > 4 cm
- Symptômes invalidants malgré traitement médical
- Infertilité liée au kyste
- Femme ménopausée avec kyste persistant (risque accru de malignité)
Types d’Interventions Chirurgicales
CŒLIOSCOPIE (LAPAROSCOPIE) – TECHNIQUE DE CHOIX
Avantages :
- ✅ Cicatrices minimes (3-4 petites incisions de 5-10 mm)
- ✅ Récupération rapide (2-3 jours d’hospitalisation)
- ✅ Moins de douleur post-opératoire
- ✅ Retour au travail : 7-15 jours
- ✅ Résultat esthétique excellent
- ✅ Risque infectieux réduit
Technique :
- Anesthésie générale
- Introduction d’une caméra et d’instruments par petites incisions
- Visualisation sur écran HD
- Ablation du kyste ou de l’ovaire selon nécessité
LAPAROTOMIE (CHIRURGIE OUVERTE)
Quand ?
- Kyste très volumineux (> 15 cm)
- Suspicion de cancer nécessitant exploration complète
- Complications (rupture, torsion avec nécrose)
- Obésité morbide rendant la cœlioscopie difficile
- Conversion d’une cœlioscopie compliquée
Inconvénients :
- Cicatrice abdominale horizontale (10-15 cm)
- Hospitalisation : 3-5 jours
- Convalescence : 4-6 semaines
- Douleur post-opératoire plus importante
Gestes Chirurgicaux Possibles
1. KYSTECTOMIE (ablation du kyste uniquement)
- Principe : Retirer le kyste en préservant l’ovaire sain
- Technique : Dissection minutieuse entre le kyste et le tissu ovarien
- Avantage : Préserve la fertilité à 95%
- Indication : Femmes jeunes, kystes bénins, désir de grossesse
2. OVARIECTOMIE (ablation de l’ovaire entier)
- Principe : Retrait complet de l’ovaire portant le kyste
- Quand : Kyste très volumineux détruisant l’ovaire, suspicion de malignité, femme ménopausée
- Fertilité : Un seul ovaire suffit pour concevoir
3. ANNEXECTOMIE (ablation ovaire + trompe)
- Quand : Suspicion forte de cancer, femme ménopausée
- Souvent bilatérale si cancer confirmé
Impact sur la Fertilité
Après kystectomie :
- ✅ Fertilité préservée dans 85-95% des cas
- ✅ Ovulation normale dès le cycle suivant
- ⏱️ Attendre 2-3 cycles avant conception (cicatrisation)
- 📊 Taux de grossesse spontanée : 70-80% dans l’année
Après ovariectomie unilatérale :
- ✅ Un seul ovaire suffit pour concevoir
- ✅ Production hormonale normale
- ⚠️ Fertilité légèrement réduite (50% moins d’ovules)
- 📊 Taux de grossesse spontanée : 60-70% dans l’année
Surveillance post-opératoire de la fertilité :
- Échographie de monitoring de l’ovulation
- Dosages hormonaux (FSH, LH, AMH) à 3 mois
- Hystérosalpingographie si difficulté à concevoir (vérifier perméabilité des trompes)
Où Se Faire Opérer au Maroc ?
SECTEUR PUBLIC
CHU disponibles :
- CHU Ibn Rochd (Casablanca)
- CHU Avicenne et Souissi (Rabat)
- CHU Mohammed VI (Marrakech)
- CHU Hassan II (Fès)
- CHU Mohammed VI (Tanger)
Avantages :
- ✅ Couverture AMO (gratuit ou quasi-gratuit)
- ✅ Équipes chirurgicales expérimentées
- ✅ Équipement de cœlioscopie moderne
Inconvénients :
- ❌ Délai d’attente : 2-6 mois (sauf urgence)
- ❌ Confort limité
- ❌ Difficile de choisir son chirurgien
Coût :
- 500-2000 DH selon couverture AMO
- Totalement gratuit avec AMO Tadamon
SECTEUR PRIVÉ
Cliniques spécialisées principales :
- Clinique Al Madina (Casablanca)
- Clinique Agdal (Rabat)
- Polyclinique du Sud (Marrakech)
- Clinique Internationale (Tanger)
Avantages :
- ✅ Délai court : 1-2 semaines
- ✅ Choix du chirurgien
- ✅ Confort hôtelier
- ✅ Suivi personnalisé
Inconvénients :
- ❌ Coûts élevés
Coût :
- Cœlioscopie : 15,000-35,000 DH
- Laparotomie : 12,000-25,000 DH
- Remboursement AMO/assurance : 50-70% selon contrat
Conseil : Demandez plusieurs devis et vérifiez votre couverture avant.
Récupération et Suivi Post-Opératoire
PREMIERS JOURS (J1-J5) :
- Douleur contrôlée par antalgiques (paracétamol, parfois opioïdes légers)
- Repos au lit → mobilisation progressive dès J1 (prévient thrombose)
- Alimentation légère puis normale
- Pansements quotidiens
PREMIÈRE SEMAINE (J5-J10) :
- Retour à domicile (J2-J3 si cœlioscopie, J4-J5 si laparotomie)
- Marche encouragée (20-30 min/jour)
- Douche autorisée (pas de bain)
- Arrêt de travail : 7-15 jours (cœlioscopie), 3-4 semaines (laparotomie)
PREMIÈRES SEMAINES (J10-J30) :
- Éviter port de charges lourdes (> 5 kg) pendant 3 semaines
- Éviter efforts violents
- Reprise activité sexuelle : 2-4 semaines (selon avis chirurgien)
- Reprise sport : 4-6 semaines (marche dès J7)
COMPLICATIONS POSSIBLES (RARES) :
- Infection de paroi (1-2%) : rougeur, chaleur, écoulement → antibiotiques
- Hématome (2-3%) : gonflement, ecchymose → résolution spontanée
- Saignement intra-abdominal (< 1%) : nécessite parfois reprise chirurgicale
- Adhérences post-opératoires (5-10%) : peuvent causer douleurs ou infertilité
- Récidive (10-30% selon type) : surveillance échographique
SUIVI POST-OPÉRATOIRE :
- Consultation chirurgien à J15 (retrait fils si nécessaire)
- Consultation à 1 mois (résultats anatomopathologie)
- Échographie de contrôle à 6 semaines
- Suivi gynécologique régulier
Kystes Ovariens et Fertilité : Vos Questions Essentielles
Puis-je Tomber Enceinte avec un Kyste Ovarien ?
Réponse rassurante : OUI dans la grande majorité des cas.
Kystes fonctionnels (90% des cas) :
- ✅ N’empêchent généralement PAS la conception
- ✅ L’ovaire controlatéral (l’autre ovaire) fonctionne normalement
- ✅ Ovulation possible chaque mois
- ✅ Grossesse naturelle tout à fait réalisable
Kystes organiques petits (< 5 cm) :
- ✅ Compatible avec la grossesse
- ⚠️ Surveillance échographique rapprochée pendant la grossesse
Situations problématiques pour la fertilité :
❌ SOPK sévère : ovulation perturbée ou absente (traitement stimulant l’ovulation nécessaire)
❌ Endométriomes bilatéraux volumineux : qualité ovocytaire réduite, risque d’adhérences tubaires
❌ Kystes multiples obstruant ou comprimant les trompes
❌ Antécédents de chirurgies ovariennes multiples : réserve ovarienne diminuée
Conseils si vous essayez de concevoir :
- Faire une échographie pelvienne de bilan
- Dosages hormonaux (FSH, LH, AMH) pour évaluer réserve ovarienne
- Monitoring échographique de l’ovulation (J10-J12-J14)
- Consultation spécialisée si > 35 ans ou difficultés > 6 mois
Kyste Ovarien Découvert Pendant la Grossesse
Situation relativement fréquente : 1 grossesse sur 200-1000 révèle un kyste ovarien lors de l’échographie du 1er trimestre.
Type de kyste le plus fréquent : Kyste du corps jaune (kyste lutéal)
- Se forme naturellement en début de grossesse
- Produit la progestérone qui maintient la grossesse
- Disparaît spontanément au 2e trimestre (vers 12-14 SA)
Surveillance recommandée :
- Échographie mensuelle pour suivre l’évolution
- Évaluation de la taille et de l’aspect
- Doppler si kyste complexe
Traitement selon le trimestre :
1er TRIMESTRE (0-12 SA) :
- ✅ Surveillance simple dans 95% des cas
- ⏱️ Attendre régression spontanée du kyste lutéal
- 🚫 Pas de chirurgie (risque de fausse-couche)
2e TRIMESTRE (14-24 SA) :
- ✅ Période idéale pour chirurgie si kyste persiste
- ⚠️ Indications : kyste > 6 cm, aspect suspect, douleurs importantes
- 🔧 Technique : cœlioscopie possible jusqu’à 20 SA
3e TRIMESTRE (24-40 SA) :
- 🚫 Éviter chirurgie sauf urgence (torsion, rupture)
- ⏱️ Reporter traitement après accouchement si possible
Accouchement :
- Kyste < 5 cm : accouchement vaginal possible
- Kyste > 6-8 cm : césarienne parfois recommandée (risque obstruction)
- Ablation du kyste possible pendant la césarienne
Impact sur la grossesse :
- Généralement aucun impact sur le développement du bébé
- Surveillance échographique régulière rassurante
Fertilité Après Traitement Chirurgical
Après kystectomie (ablation du kyste seul) :
✅ Fertilité conservée dans 85-95% des cas
- Ovaire préservé et fonctionnel
- Production d’ovocytes maintenue
- Ovulation normale dès le cycle suivant
Délais recommandés avant conception :
- ⏱️ Attendre 2-3 cycles menstruels (cicatrisation complète)
- 📅 Si endométriose : grossesse encouragée rapidement (réduit récidive)
- 💊 Acide folique 3 mois avant conception
Taux de grossesse spontanée :
- 1ère année : 70-80%
- 2ème année : cumul 85-90%
Après ovariectomie unilatérale (ablation d’un ovaire) :
✅ Un seul ovaire suffit pour concevoir
- Production hormonale normale
- Ovulation alternée chaque mois
- Fertilité légèrement réduite mais grossesse possible
Taux de grossesse spontanée :
- 1ère année : 60-70%
- Assistance médicale possible si difficulté
Conseils pour optimiser la fertilité post-chirurgie :
- Échographie de monitoring de l’ovulation (suivi folliculaire)
- Rapports programmés (J12-J14-J16)
- Dosage progestérone en 2e phase de cycle (confirme ovulation)
- Consultation PMA si échec après 6-12 mois
Procréation Médicalement Assistée (PMA) et Kystes
Stimulation ovarienne :
- ⚠️ Peut induire kystes fonctionnels temporaires (20-30% des cycles)
- 📊 Surveillance échographique étroite avant chaque cycle
- 💉 Ajustement des doses selon réponse ovarienne
FIV (Fécondation In Vitro) :
- ✅ Possible même avec un seul ovaire fonctionnel
- 🔬 Ponction des ovocytes sous contrôle échographique
- 📈 Taux de succès similaire si qualité ovocytaire préservée
Avant PMA :
- Bilan complet par échographie + IRM si endométriose
- Dosage AMH (réserve ovarienne)
- Ablation chirurgicale des endométriomes > 4 cm (améliore résultats FIV)
Prévention et Conseils Pratiques au Quotidien
Peut-on Prévenir les Kystes Ovariens ?
Réponse honnête : Difficilement pour les kystes fonctionnels (ils sont liés au cycle naturel).
Ce qui PEUT aider à réduire le risque :
✅ Contraception hormonale (pilule, stérilet Mirena)
- Bloque l’ovulation
- Réduit de 80% le risque de nouveaux kystes fonctionnels
- Particulièrement recommandé si kystes récidivants
✅ Suivi gynécologique régulier
- Examen annuel avec toucher vaginal
- Échographie pelvienne tous les 1-2 ans
- Détection précoce = traitement plus simple
✅ Échographie annuelle si facteurs de risque :
- Antécédent personnel de kyste
- SOPK diagnostiqué
- Endométriose
- Traitement de stimulation ovarienne
- Antécédent familial de cancer de l’ovaire
Ce qui N’a PAS d’effet prouvé scientifiquement :
- ❌ Alimentation spécifique (aucune preuve)
- ❌ Plantes ou remèdes naturels (inefficaces sur les kystes)
- ❌ Activité physique (bonne pour la santé globale mais ne prévient pas les kystes)
Hygiène de Vie et Gestion des Symptômes
En cas de douleur pelvienne liée au kyste :
- 🔥 Chaleur locale : bouillotte sur le bas-ventre (15-20 min, 3x/jour)
- 💊 Paracétamol 1g jusqu’à 3x/jour (éviter anti-inflammatoires sans avis médical)
- 🛌 Repos allongé si douleur importante
- 🚫 Éviter mouvements brusques
Activité physique avec un kyste :
✅ Exercice modéré autorisé et bénéfique :
- Marche rapide (30 min/jour)
- Natation
- Yoga doux
- Vélo modéré
⚠️ Sports à éviter si kyste > 5 cm :
- Sports avec sauts (volleyball, trampoline, basket)
- Sports de contact (risque de rupture)
- Mouvements de torsion rapides (tennis, golf)
- Raison : risque de torsion de l’ovaire
Rapports sexuels :
- ✅ Généralement possibles et sans danger
- ⚠️ Arrêter si douleur importante pendant ou après
- 💡 Privilégier positions confortables (sans pression abdominale)
- 💬 Communication avec le partenaire essentielle
- 🚫 Abstinence temporaire si kyste très volumineux (> 8 cm)
Alimentation :
- Aucun régime spécifique nécessaire
- Alimentation équilibrée et variée recommandée
- Hydratation suffisante (1,5-2L/jour)
- Limiter sel si ballonnement abdominal important
Détection Précoce : Importance du Dépistage
Examen gynécologique annuel :
- 📅 À partir de 18-20 ans ou début activité sexuelle
- 🔍 Toucher vaginal peut détecter masses ovariennes volumineuses
- 📋 Prescription échographie si suspicion au palper
Échographie pelvienne de dépistage :
Recommandée tous les 1-2 ans si :
- Antécédent personnel de kyste
- SOPK diagnostiqué
- Endométriose connue
- Traitement de stimulation ovarienne
- Antécédent familial de cancer ovarien (mère, sœur)
- 40 ans avec kyste découvert antérieurement
Échographie systématique recommandée :
- Avant traitement hormonal substitutif (ménopause)
- Avant mise sous contraception hormonale
- Avant traitement de stimulation ovarienne (PMA)
Auto-surveillance – Signes à surveiller :
- Changements dans le cycle menstruel (durée, abondance)
- Douleurs pelviennes nouvelles ou persistantes
- Ballonnement abdominal progressif
- Difficulté à uriner ou constipation inhabituelle
- Prise de poids localisée au ventre
Quand consulter pour une échographie ?
- 🔴 Immédiatement : douleur intense brutale
- 🟠 Sous 48-72h : douleur persistante, symptômes nouveaux
- 🟢 Programmer RDV : changements du cycle, symptômes légers
Naviguer le Système de Santé Marocain
Parcours de Soins : Étapes Recommandées
ÉTAPE 1 : Consultation Initiale
- Où ? Médecin généraliste ou gynécologue
- Déroulement : Interrogatoire, examen clinique, toucher vaginal
- Prescription : Ordonnance pour échographie pelvienne (+ dosages si nécessaire)
- Coût : 150-400 DH (privé), 20-50 DH (public avec AMO)
ÉTAPE 2 : Échographie Diagnostique
- Où ? Centre de radiologie (public ou privé)
- Délai : 1-5 jours (privé), 1-3 semaines (public)
- Coût : 400-800 DH (privé), 150-300 DH (public avec AMO)
ÉTAPE 3 : Consultation de Résultats
- Retour chez le gynécologue avec résultats d’imagerie
- Décision thérapeutique : surveillance vs traitement
- Prescription examens complémentaires si nécessaire (IRM, CA-125)
ÉTAPE 4 : Suivi selon Décision
- Surveillance : Échographie contrôle à 2-3 mois
- Traitement médical : Prescription contraception hormonale + suivi
- Chirurgie : Consultation pré-opératoire, bilan, programmation
Secteur Public vs Secteur Privé : Comparaison Détaillée
| Critère | SECTEUR PUBLIC | SECTEUR PRIVÉ |
|---|---|---|
| Consultation gynéco | 20-50 DH | 200-500 DH |
| Échographie pelvienne | 100-300 DH | 400-800 DH |
| IRM pelvienne | 200-400 DH | 1500-2500 DH |
| Chirurgie cœlioscopie | 500-2000 DH | 15,000-35,000 DH |
| Délai RDV échographie | 1-3 semaines | 1-5 jours |
| Délai chirurgie | 2-6 mois | 1-2 semaines |
| Confort | Basique | Hôtelier |
| Choix praticien | Non | Oui |
AVANTAGES SECTEUR PUBLIC :
- ✅ Couverture AMO (gratuit ou très réduit)
- ✅ AMO Tadamon : 100% gratuit
- ✅ Équipes expérimentées (CHU = centres de formation)
- ✅ Équipement moderne dans grands CHU
INCONVÉNIENTS SECTEUR PUBLIC :
- ❌ Délais d’attente importants
- ❌ Rendez-vous espacés
- ❌ Confort limité
- ❌ Flux important de patients
AVANTAGES SECTEUR PRIVÉ :
- ✅ Délais courts (urgence possible)
- ✅ Confort et intimité
- ✅ Choix du praticien
- ✅ Examens groupés possibles même jour
INCONVÉNIENTS SECTEUR PRIVÉ :
- ❌ Coûts élevés
- ❌ Remboursement partiel AMO (50-70%)
- ❌ Qualité variable selon centres
Couverture et Remboursements
AMO (Assurance Maladie Obligatoire)
AMO Tadamon (anciennement RAMED) :
- 💰 Gratuit dans secteur public
- 🏥 Accès CHU et hôpitaux conventionnés
- ✅ Chirurgie couverte à 100%
AMO CNOPS (fonctionnaires) :
- 📊 Remboursement 70-90% (secteur public)
- 📊 Remboursement 50-70% (secteur privé conventionné)
- 💡 Plafonds annuels selon grade
- 📋 Ticket modérateur à payer
AMO CNSS (secteur privé) :
- 📊 Remboursement 70% (conventionné)
- ⚠️ Prestations limitées pour imagerie
- 📋 Demande d’accord préalable pour chirurgie
Mutuelles et Assurances Privées :
- Variable selon contrat (base, confort, premium)
- Vérifier couverture chirurgie gynéco avant intervention
- Demander devis détaillé à la clinique
- Envoyer demande de prise en charge préalable
Conseil important : Toujours vérifier votre couverture et obtenir accord préalable AVANT toute chirurgie programmée.
Où Trouver des Spécialistes et Centres d’Imagerie
CASABLANCA
- CHU Ibn Rochd : 05 22 48 20 20
- Clinique Al Madina
- Cabinet de Radiologie Racine
- Nombreux centres privés
RABAT
- CHU Avicenne : 05 37 77 35 75
- Clinique Agdal
- Centre d’Imagerie Médicale Agdal
- Clinique Hay Riad
MARRAKECH
- CHU Mohammed VI : 05 24 43 77 84
- Polyclinique du Sud
- Clinique Al Majd
- Centres d’imagerie moderne
TANGER / FÈS / AGADIR
- CHU locaux bien équipés
- Cliniques privées disponibles
- Échographie et IRM accessibles
VILLES MOYENNES
- Hôpitaux régionaux (échographie disponible)
- Référence vers CHU si IRM nécessaire
- Réseau de télémédecine en développement
ZONES RURALES
- Centres de santé : consultation et orientation
- Hôpitaux provinciaux : échographie basique
- Référence systématique vers CHU des grandes villes
Conseils Pratiques pour Optimiser Votre Parcours
AVANT VOTRE CONSULTATION
Préparez un dossier complet :
- ✅ Liste de vos symptômes avec dates et évolution
- ✅ Date des dernières règles
- ✅ Liste complète médicaments actuels
- ✅ Antécédents médicaux et chirurgicaux
- ✅ Antécédents familiaux (cancer ovaire/sein)
- ✅ Questions écrites à poser au médecin
OPTIMISER LES DÉLAIS
- 📞 Demander plusieurs RDV d’affilée (consultation + échographie contrôle)
- 🔄 Grouper examens si possible (échographie + doppler même jour)
- ⏰ Privilégier début de semaine/matin (moins d’attente)
- 🎯 Centres privés périphériques souvent moins saturés
GÉRER LES COÛTS
- 💰 Comparer tarifs de plusieurs centres privés (peuvent varier de 30%)
- 📋 Demander devis détaillé AVANT chirurgie (tout inclus)
- ☎️ Vérifier remboursement mutuelle AVANT intervention
- 💬 Négociation possible dans certains centres privés
- 🏥 Privilégier établissements conventionnés AMO (meilleur remboursement)
CONSERVER VOS DOCUMENTS
- 📁 Classeur avec tous comptes-rendus chronologiques
- 💾 CD/clé USB avec images échographie et IRM
- 📸 Photos des rapports (sauvegarde cloud)
- 📊 Historique de suivi (utile pour comparaison)
Questions Fréquentes (FAQ)
Peut-on avoir un kyste ovarien sans le savoir ?
Oui, c’est même très fréquent. 70% des kystes ovariens sont totalement asymptomatiques. Ils sont découverts par hasard lors d’une échographie pelvienne réalisée pour autre chose (bilan de routine, grossesse, bilan d’infertilité). C’est pourquoi les radiologues recommandent une échographie pelvienne annuelle dans le cadre du suivi gynécologique, même sans symptômes.
Un kyste ovarien peut-il éclater ? Est-ce dangereux ?
Oui, un kyste peut se rompre. Dans la majorité des cas, la rupture d’un petit kyste fonctionnel passe inaperçue ou cause juste une douleur légère qui disparaît en quelques heures. MAIS si rupture d’un gros kyste avec hémorragie interne : douleur intense brutale, malaise, chute de tension → urgence médicale immédiate. Le scanner ou l’échographie d’urgence confirme le diagnostic.
Combien de temps faut-il pour qu’un kyste disparaisse naturellement ?
Pour les kystes fonctionnels : 2 à 3 mois (1 à 3 cycles menstruels). C’est pourquoi l’échographie de contrôle est prescrite après ce délai. Les kystes organiques (dermoïde, endométriosique, séreux), eux, ne disparaissent JAMAIS spontanément et nécessitent surveillance ou chirurgie.
Les kystes ovariens peuvent-ils causer une prise de poids ?
Rarement de manière directe. Un kyste de taille normale (< 5 cm) ne cause pas de prise de poids. Un kyste énorme (> 15 cm) peut ajouter 1-2 kg. Si vous prenez du poids, c’est plus probablement lié au SOPK qui perturbe les hormones et le métabolisme (résistance à l’insuline). Consultez pour bilan hormonal.
Peut-on avoir des rapports sexuels avec un kyste ovarien ?
Oui, généralement sans problème. Les rapports sont autorisés avec un petit ou moyen kyste (< 7 cm). Si vous ressentez des douleurs pendant les rapports (dyspareunie), essayez des positions différentes (éviter pénétration profonde) ou discutez-en avec votre gynécologue. Avec un très gros kyste (> 8 cm), prudence car risque de torsion lors de mouvements brusques.
Le stress peut-il causer des kystes ovariens ?
Non, pas directement. Le stress ne crée pas de kystes. MAIS il peut perturber vos cycles menstruels et vos hormones (axe hypothalamo-hypophysaire), ce qui favorise indirectement l’apparition de kystes fonctionnels. Gérer son stress (relaxation, sport, sommeil suffisant) reste bénéfique pour la santé hormonale globale.
Les kystes ovariens reviennent-ils après la chirurgie ?
Cela dépend du type :
- Kystes fonctionnels : 10-15% de récidive (nouveaux kystes possibles si ovulation)
- Kystes endométriosiques : 30-40% de récidive (endométriose évolutive)
- Kystes dermoïdes : quasi jamais de récidive après ablation complète
- Kystes séreux : 5-10% de récidive
La contraception hormonale après chirurgie réduit significativement le risque de récidive (bloque l’ovulation).
Faut-il enlever l’ovaire entier ou juste le kyste ?
Juste le kyste (kystectomie) dans la grande majorité des cas, surtout chez les femmes jeunes en âge de procréer. L’ovaire est préservé pour maintenir la fertilité et la production hormonale.
L’ovaire entier (ovariectomie) n’est enlevé que si :
- Kyste très volumineux ayant détruit l’ovaire
- Suspicion forte de cancer (biopsie per-opératoire positive)
- Femme ménopausée (moins d’enjeu de fertilité)
- Torsion avec nécrose complète de l’ovaire
Un kyste de 5 cm est-il considéré comme gros ?
Classification par les radiologues :
- < 3 cm : Petit kyste, souvent fonctionnel, surveillance simple
- 3-5 cm : Kyste moyen, surveillance ou traitement selon évolution et symptômes
- 5-7 cm : Gros kyste, indication chirurgicale fréquente
- > 7-10 cm : Très gros kyste, chirurgie généralement recommandée
Un kyste de 5 cm est à la limite entre surveillance et chirurgie. La décision dépend de :
- Son type (fonctionnel vs organique)
- Son évolution (stable, croissance)
- Vos symptômes
- Votre âge et désir de grossesse
Quelle est la différence entre kyste et tumeur ovarienne ?
KYSTE = formation liquidienne (poche remplie de liquide)
- Apparaît noir à l’échographie (anéchogène)
- Généralement bénin (95% des cas)
- Paroi fine et régulière
TUMEUR = masse solide (tissu dense)
- Apparaît grise/blanche à l’échographie (échogène)
- Nécessite TOUJOURS investigations (biopsie)
- Risque de malignité plus élevé
L’IRM différencie parfaitement entre kyste et tumeur solide. C’est pourquoi elle est prescrite en cas de doute à l’échographie.
Peut-on faire du sport avec un kyste ovarien ?
Oui, mais avec adaptation selon la taille :
Kyste < 5 cm :
- ✅ Sport normal autorisé (course, natation, fitness)
- ✅ Tous types d’exercices
Kyste 5-7 cm :
- ⚠️ Éviter sports violents avec sauts (volleyball, trampoline)
- ⚠️ Éviter sports de contact
- ✅ Privilégier : marche rapide, natation, yoga, vélo
Kyste > 7 cm :
- 🚫 Éviter tous sports avec mouvements brusques
- 🚫 Risque de torsion de l’ovaire
- ✅ Marche douce uniquement
Arrêter immédiatement tout sport si douleur pendant ou après l’effort.
L’échographie endovaginale est-elle douloureuse ?
Non, elle n’est généralement pas douloureuse, juste légèrement inconfortable. La sonde est fine (2 cm de diamètre), lubrifiée et introduite délicatement. Vous pouvez ressentir une légère pression mais pas de douleur.
Si vous êtes anxieuse :
- Demandez une femme radiologue ou échographiste
- Respirez calmement pendant l’examen
- Le radiologue peut vous expliquer ce qu’il fait
- L’examen dure seulement 15-20 minutes
Alternative : Si vous n’avez jamais eu de rapports sexuels ou si vous êtes très anxieuse, l’échographie sus-pubienne (par le ventre) reste possible, bien que moins précise.
Combien coûte le traitement d’un kyste ovarien au Maroc ?
SURVEILLANCE SIMPLE :
- Échographies répétées : 400-800 DH x 2-3 = 1200-2400 DH
- Avec AMO : 300-600 DH total
TRAITEMENT MÉDICAL (contraception) :
- Pilule : 50-150 DH/mois x 6 mois = 300-900 DH
CHIRURGIE SECTEUR PUBLIC :
- Avec AMO Tadamon : Gratuit
- Avec AMO CNOPS/CNSS : 500-2000 DH (ticket modérateur)
CHIRURGIE SECTEUR PRIVÉ :
- Cœlioscopie complète : 15,000-35,000 DH
- Laparotomie : 12,000-25,000 DH
- Remboursement AMO/mutuelle : 50-70% selon contrat
Conseil : Demandez devis détaillé incluant : honoraires chirurgien, anesthésiste, hospitalisation, bloc opératoire, matériel, médicaments.
Puis-je tomber enceinte avec un seul ovaire ?
Oui, absolument ! Un seul ovaire suffit largement pour concevoir naturellement. Il produit :
- ✅ Un ovule chaque mois (au lieu d’alterner entre les deux)
- ✅ Suffisamment d’hormones (œstrogènes, progestérone)
- ✅ Fonction ovarienne normale
Fertilité après ovariectomie unilatérale :
- Légèrement réduite (environ 50% moins d’ovocytes)
- Grossesse reste très possible naturellement
- Taux de conception : 60-70% la première année
Si difficulté à concevoir : Assistance médicale (stimulation, FIV) très efficace avec un seul ovaire fonctionnel.
Conclusion
Ce Qu’il Faut Retenir
95% des kystes ovariens sont bénins et la majorité disparaissent spontanément en quelques mois. L’échographie pelvienne, examen clé accessible partout au Maroc, permet un diagnostic précis et guide toutes les décisions thérapeutiques.
Points essentiels :
- ✅ La plupart des kystes ne nécessitent qu’une surveillance par imagerie
- ✅ Votre fertilité est préservée dans la grande majorité des cas
- ✅ Les traitements sont efficaces quand nécessaires (chirurgie mini-invasive)
- ✅ L’accès aux examens d’imagerie s’améliore au Maroc (équipements modernes, prix accessibles)
Quand S’Inquiéter ?
🚨 URGENCE – Consultez immédiatement si :
- Douleur pelvienne intense et brutale
- Douleur + fièvre + vomissements
- Malaise, étourdissement, pâleur importante
📅 Consultation rapide (48-72h) si :
- Douleur pelvienne persistante plusieurs jours
- Saignements anormaux répétés
- Symptômes qui s’aggravent
L’Imagerie Médicale : Votre Alliée Santé
Le radiologue est un acteur central de votre santé gynécologique :
- Diagnostic précis par échographie, doppler, IRM
- Caractérisation du type de kyste (bénin vs suspect)
- Suivi de l’évolution (régression ou croissance)
- Détection précoce de complications
- Guidage des décisions thérapeutiques
Au Maroc, l’accès à l’imagerie médicale de qualité s’améliore constamment avec des équipements modernes dans les grandes villes et des radiologues formés aux techniques récentes.
Message d’Espoir Final
Vous n’êtes pas seule. Des milliers de femmes marocaines vivent avec des kystes ovariens et la grande majorité mènent une vie totalement normale, ont des enfants, et gèrent parfaitement leur santé.
L’essentiel :
- Ne pas paniquer au diagnostic
- Faire confiance à l’imagerie pour le suivi
- Poser toutes vos questions à votre médecin et radiologue
- Suivre les recommandations de surveillance
- Prendre soin de vous
Votre fertilité, votre santé, votre avenir sont préservés avec un bon suivi médical et radiologique. L’échographie pelvienne régulière et le dialogue avec vos professionnels de santé sont les clés d’une prise en charge optimale.
Avertissement Médical Important
Les informations présentées dans cet article sont fournies à titre purement éducatif et informatif. Elles ne remplacent en aucun cas :
- Une consultation médicale personnalisée
- Un diagnostic établi par un professionnel de santé qualifié
- Un avis médical adapté à votre situation spécifique
- Une prescription ou un traitement médical
Chaque femme et chaque kyste ovarien sont uniques. Les décisions concernant votre santé doivent toujours être prises en concertation avec votre médecin traitant ou gynécologue, qui connaît votre dossier médical complet et peut vous examiner personnellement.
En cas de douleur intense, de saignement important ou de tout symptôme inquiétant, consultez immédiatement un service d’urgences ou appelez le 141 (SAMU Maroc).
Cet article a été rédigé en s’appuyant sur :
- Recommandations de la Société Française de Radiologie (SFR)
- Guidelines de l’American College of Radiology (ACR)
- Consensus internationaux en imagerie gynécologique
- Recommandations de la Société Internationale d’Échographie en Obstétrique et Gynécologie (ISUOG)
- Pratiques cliniques et radiologiques courantes au Maroc