Myéloscanner au Maroc : Prix, Déroulement et Guide Complet 2026
Votre médecin vous a prescrit un myéloscanner et vous cherchez des informations fiables sur cet examen radiologique ? Ce guide complet répond à toutes vos questions : prix au Maroc, déroulement de l’examen, préparation nécessaire, remboursement CNSS et CNOPS, et effets secondaires possibles.
Le myéloscanner, également appelé scanner médullaire ou myélo-CT, est un examen d’imagerie médicale qui permet de visualiser en détail votre moelle épinière et les structures du canal rachidien. Découvrez tout ce que vous devez savoir avant de passer cet examen.
Table des Matières
Qu’est-ce qu’un Myéloscanner ?
Le myéloscanner est un examen radiologique spécialisé qui combine deux techniques : une ponction lombaire pour injecter un produit de contraste iodé, suivie d’un scanner (tomodensitométrie) de la colonne vertébrale.
Comment Fonctionne Cet Examen ?
L’examen permet de visualiser avec précision :
- La moelle épinière et son enveloppe (méninges)
- Les racines nerveuses qui sortent de la moelle
- Le canal rachidien et ses dimensions
- Les disques intervertébraux et leurs anomalies
- Les structures osseuses de la colonne vertébrale
Le produit de contraste injecté rend visible l’espace autour de la moelle épinière sur les images du scanner, permettant ainsi de détecter des anomalies invisibles sur un scanner classique.
Myéloscanner vs Scanner vs IRM : Les Différences
Beaucoup de patients se demandent quelle est la différence entre ces examens. Voici un tableau comparatif simple :
| Examen | Technique | Avantages | Quand l’utiliser |
|---|---|---|---|
| Scanner classique | Rayons X | Rapide, détails osseux | Fractures, urgences |
| IRM | Champ magnétique | Excellent pour tissus mous | Première intention |
| Myéloscanner | Scanner + produit contraste | Détails précis du canal rachidien | Quand l’IRM est insuffisante |
Pourquoi choisir le myéloscanner ?
Votre médecin prescrit généralement un myéloscanner dans ces situations :
- L’IRM ne donne pas assez d’informations
- Vous ne pouvez pas passer d’IRM (pacemaker, claustrophobie sévère, implants métalliques incompatibles)
- Besoin de visualiser précisément des compressions nerveuses
- Planification d’une intervention chirurgicale sur la colonne
Le myéloscanner offre une résolution supérieure pour certaines pathologies rachidiennes, notamment les rétrécissements du canal rachidien (sténose canalaire) et les compressions radiculaires complexes.
Pourquoi Votre Médecin Prescrit un Myéloscanner ?
Le scanner médullaire n’est pas un examen de routine. Il est prescrit pour des indications médicales précises après échec ou insuffisance d’autres examens.
Hernie Discale et Sciatique
Le myéloscanner est particulièrement utile pour :
- Confirmer la localisation exacte d’une hernie discale lombaire ou cervicale
- Évaluer le degré de compression des racines nerveuses (L5, S1, etc.)
- Planifier une intervention chirurgicale (discectomie, laminectomie)
- Comprendre l’origine d’une sciatique ou cruralgie résistante au traitement
Rétrécissement du Canal Rachidien
La sténose du canal lombaire est une indication fréquente :
- Mesure précise du diamètre du canal rachidien
- Identification des niveaux vertébraux touchés (L3-L4, L4-L5, L5-S1)
- Évaluation de la sévérité du rétrécissement
- Décision thérapeutique (traitement médical vs chirurgical)
Douleurs Rachidiennes Chroniques
Quand les douleurs persistent malgré les traitements :
- Recherche de la cause après échec d’autres examens
- Exclusion de pathologies graves (tumeurs, infections)
- Bilan pré-opératoire pour chirurgie du dos
Autres Indications Médicales
Le myéloscanner peut également diagnostiquer :
- Tumeurs : tumeurs de la moelle épinière, des méninges ou des os
- Malformations : anomalies congénitales du canal rachidien
- Traumatismes : fractures vertébrales complexes avec atteinte médullaire
- Infections : spondylodiscite, abcès épidural
- Suivi post-opératoire : après chirurgie du rachis (récidive de hernie, fibrose)
Symptômes Qui Peuvent Mener à Cet Examen
Consultez votre médecin si vous ressentez :
- Douleurs dans les jambes ou les bras avec fourmillements (paresthésies)
- Faiblesse musculaire progressive dans les membres
- Troubles de la marche ou de l’équilibre
- Perte de sensibilité (hypoesthésie)
- Douleurs qui descendent le long d’un membre (radiculalgie)
- Troubles sphinctériens (dans les cas graves nécessitant urgence)
Rassurez-vous : votre médecin a choisi cet examen pour obtenir le diagnostic le plus précis possible et vous proposer le meilleur traitement.
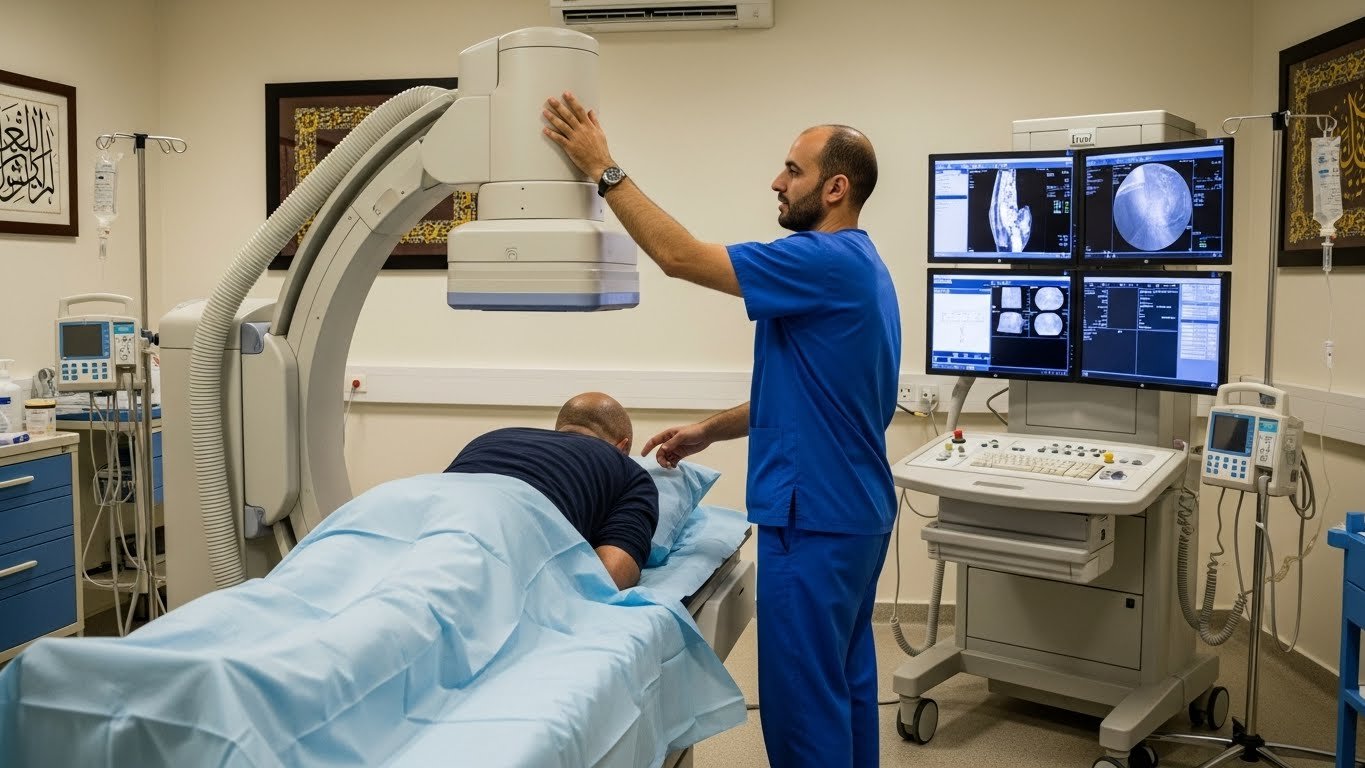
Déroulement du Myéloscanner : Étape par Étape
Comprendre comment se déroule l’examen aide à réduire l’anxiété. Voici ce qui vous attend.
Étape 1 : Accueil et Préparation (10-15 minutes)
À votre arrivée au service de radiologie :
- Vérification de votre dossier : ordonnance, documents, examens antérieurs
- Questionnaire médical : allergies, antécédents, traitements en cours
- Installation d’une voie veineuse : petit cathéter au bras (pas toujours nécessaire)
- Changement de vêtements : blouse d’hôpital si demandé
Le radiologue ou son assistant vous explique le déroulement et répond à vos questions.
Étape 2 : La Ponction Lombaire (15-20 minutes)
C’est l’étape qui inquiète le plus les patients, mais elle est bien tolérée grâce à l’anesthésie locale.
Installation du patient :
- Position assise, dos courbé en avant, ou couchée sur le côté en chien de fusil
- Cette position écarte les vertèbres lombaires et facilite la ponction
Déroulement de la ponction :
- Désinfection : nettoyage minutieux de la peau du bas du dos
- Anesthésie locale : injection qui peut piquer quelques secondes, puis la zone devient insensible
- Introduction de l’aiguille : entre deux vertèbres lombaires (généralement L3-L4 ou L4-L5)
- Injection du produit de contraste : produit iodé dans l’espace péri-médullaire (autour de la moelle)
- Retrait de l’aiguille : pansement appliqué
Sensations possibles :
- Pression au niveau lombaire (normale)
- Picotement ou sensation de courant électrique dans la jambe (passage de l’aiguille près d’une racine nerveuse, temporaire)
- Pas de douleur intense si l’anesthésie est bien faite
Étape 3 : Le Scanner (10-15 minutes)
Après la ponction, vous êtes conduit à la salle de scanner :
- Allongement sur la table d’examen : position sur le dos, immobile
- Passage dans l’anneau du scanner : appareil ouvert (pas claustrophobe comme l’IRM)
- Acquisition des images : plusieurs séries sous différents angles
- Communication : le technicien vous parle via un interphone
Le scanner est totalement indolore. Le seul défi est de rester immobile pendant quelques minutes pour obtenir des images nettes.
Étape 4 : Repos Post-Examen (1-2 heures)
Cette étape est CRUCIALE pour éviter les complications :
- Repos allongé à plat pendant 1 à 2 heures minimum
- Surveillance par l’équipe médicale
- Hydratation : boire de l’eau si autorisé
- Vérification de l’absence d’effets secondaires immédiats
Ne négligez jamais cette période de repos, elle réduit considérablement le risque de maux de tête post-ponction.
Durée Totale de l’Examen
Comptez environ 2 heures au total :
- Préparation : 15 minutes
- Ponction lombaire : 15-20 minutes
- Scanner : 10-15 minutes
- Repos obligatoire : 60-120 minutes
Est-ce Douloureux ?
La question que tout le monde se pose. Réponse honnête :
Pendant l’examen :
- L’anesthésie locale rend la ponction supportable
- Sensation de pression plus que de douleur
- Le scanner lui-même est indolore
Après l’examen :
- Maux de tête possibles (expliqués plus loin)
- Douleur légère au point de ponction
- La grande majorité des patients tolèrent bien l’examen
Préparation au Myéloscanner : Ce Qu’il Faut Savoir
Une bonne préparation garantit le bon déroulement de votre examen et réduit les risques de complications.
Avant l’Examen : Instructions à Suivre
Prise de rendez-vous :
- Appelez avec votre ordonnance médicale
- Délai d’attente variable : 1 semaine à 1 mois selon l’établissement
- Confirmez votre rendez-vous 24-48h avant
Le jeûne obligatoire :
Le jeûne est nécessaire pour éviter nausées et vomissements :
- Jeûne de 4 à 6 heures avant l’examen
- Pas de nourriture solide
- Eau claire autorisée jusqu’à 2 heures avant
- Médicaments habituels avec une gorgée d’eau (sauf contre-indication de votre médecin)
Exemple pratique : Si votre rendez-vous est à 14h, ne mangez rien après 8h-10h du matin.
Documents à Apporter le Jour J
Préparez votre dossier pour éviter tout retard :
Documents obligatoires :
- ✓ Ordonnance originale du médecin prescripteur
- ✓ Carte d’identité nationale (CIN) ou passeport
- ✓ Carte de mutuelle (CNSS, CNOPS, AMO, assurance privée)
Documents recommandés :
- ✓ Anciens examens radiologiques : IRM, scanner, radiographies du rachis
- ✓ Résultats de bilans sanguins récents (créatinine pour fonction rénale)
- ✓ Liste écrite de vos médicaments actuels
- ✓ Carnet de santé ou dossier médical
- ✓ Accord préalable de votre mutuelle si obtenu
Informations Médicales Importantes
Signalez impérativement au radiologue :
- Allergies connues (surtout à l’iode, fruits de mer, produits de contraste)
- Troubles de la coagulation ou traitement anticoagulant (Sintrom, Xarelto, Pradaxa)
- Insuffisance rénale (même légère)
- Diabète (notamment si vous prenez de la Metformine/Glucophage)
- Grossesse (contre-indication absolue) ou allaitement
- Infection en cours ou fièvre
- Chirurgies récentes du dos
- Épilepsie ou convulsions
- Problèmes cardiaques sévères
Vêtements et Accessoires
Le jour de l’examen :
- Portez des vêtements confortables et faciles à enlever
- Évitez les bijoux, piercings, barrettes métalliques
- Pas de maquillage ni de parfum
- Sous-vêtements simples sans armatures métalliques
Conseils Pratiques
À faire :
- Arrivez 15-20 minutes en avance
- Allez aux toilettes avant l’examen
- Prévenez si vous êtes anxieux (sédatif léger possible)
- Hydratez-vous bien la veille et le matin (dans la limite du jeûne)
À éviter :
- Ne venez pas seul : prévoyez un accompagnant pour le retour
- N’utilisez pas de voiture personnelle (interdiction de conduire après)
- Évitez de planifier des activités importantes le jour même
- Ne prenez pas d’aspirine ou d’anti-inflammatoires sans avis médical avant
Après le Myéloscanner : Suites Normales et Précautions
Le suivi post-examen est aussi important que la préparation pour éviter les complications.
Que Faire Immédiatement Après ?
Le repos post-examen (ESSENTIEL) :
Cette période n’est pas facultative :
- Restez allongé à plat pendant 1 à 2 heures au centre
- Ne vous levez pas brusquement
- Position horizontale stricte (pas d’oreiller épais)
- Ce repos réduit le risque de céphalées post-ponction de 30% à 10%
L’hydratation intensive :
Boire beaucoup est crucial :
- 1,5 à 2 litres d’eau dans les 24 heures suivantes
- Aide à éliminer le produit de contraste par les reins
- Réduit le risque de maux de tête
- Préférez l’eau plate aux boissons sucrées
Retour à domicile :
- Faites-vous raccompagner (ne conduisez pas)
- Continuez à vous reposer le reste de la journée
- Restez en position allongée autant que possible
- Levez-vous progressivement (position assise d’abord, puis debout)
Effets Secondaires Normaux
Maux de tête post-ponction lombaire :
C’est l’effet secondaire le plus fréquent (10-30% des cas) :
- Apparaissent quelques heures après l’examen
- Caractéristiques : s’aggravent en position debout, soulagés en position allongée
- Intensité variable (légère à modérée généralement)
- Durée : 1 à 7 jours (moyenne 2-3 jours)
Traitement des céphalées :
- Repos allongé strict
- Hydratation abondante
- Paracétamol (1g toutes les 6h si besoin)
- Caféine (café, thé) peut aider
- Si sévères et persistantes : consultez (blood patch parfois nécessaire)
Autres effets bénins :
- Douleur au point de ponction (2-3 jours)
- Nausées légères (quelques heures)
- Sensation de chaleur lors de l’injection (normale et passagère)
- Fatigue le jour même
- Vertiges légers en se levant
Ces symptômes sont normaux et ne nécessitent pas de consultation s’ils sont modérés et s’améliorent progressivement.
Quand Consulter en Urgence ?
Signes d’alerte (RARES mais importants) :
Contactez immédiatement un médecin si vous présentez :
- Maux de tête violents, insupportables, ne répondant pas aux antalgiques
- Fièvre supérieure à 38,5°C
- Raideur de la nuque importante avec douleur
- Troubles neurologiques nouveaux : faiblesse d’un membre, paralysie, troubles visuels
- Réaction allergique : urticaire étendu, difficultés respiratoires, gonflement du visage
- Saignement persistant au point de ponction
- Convulsions
Ces complications sont exceptionnelles (moins de 0,5% des cas) mais nécessitent une prise en charge rapide.
Reprise des Activités
Jour de l’examen (J0) :
- Repos complet à domicile
- Pas d’activités physiques
- Position allongée privilégiée
- Sorties brèves seulement si nécessaire
Lendemain (J1) :
- Reprise progressive des activités légères
- Conduite automobile possible si vous vous sentez bien
- Évitez encore les efforts physiques intenses
- Travail de bureau possible
Jours suivants (J2-J3) :
- Retour à la normale progressif
- Pas de sport intensif pendant 48-72 heures
- Évitez de porter des charges lourdes
- Reprise du travail physique après 2-3 jours
Résultats du Myéloscanner : Délais et Interprétation
Quand Aurez-Vous les Résultats ?
Délais habituels :
- Résultats préliminaires : disponibles le jour même en cas d’urgence
- Compte-rendu définitif : 24 à 72 heures (1-3 jours ouvrables)
- Envoi au médecin prescripteur : par courrier ou plateforme sécurisée
- Remise au patient : en main propre au centre ou par email sécurisé
Le dossier complet comprend :
- Compte-rendu écrit du radiologue
- Images sur CD ou DVD
- Parfois envoi numérique via plateforme médicale
Conseil : Conservez précieusement vos images pour comparaisons futures.
Comprendre Votre Compte-Rendu
Le rapport du radiologue suit généralement cette structure :
1. Informations administratives
- Identité du patient
- Date de l’examen
- Médecin prescripteur
2. Indication clinique
- Motif de l’examen (sciatique, sténose, etc.)
- Contexte médical
3. Technique utilisée
- Type de scanner
- Quantité et nature du produit de contraste
- Niveaux explorés (rachis lombaire, cervical, etc.)
4. Description anatomique
- État des vertèbres
- Disques intervertébraux
- Canal rachidien et son contenu
- Racines nerveuses
5. Anomalies détectées
- Hernies discales avec leur localisation précise
- Rétrécissements canalaires
- Compressions nerveuses
- Autres anomalies
6. Conclusion
- Résumé des principales anomalies
- Corrélations cliniques suggérées
Ne Paniquez Pas Avant de Consulter
Important à savoir :
- Le radiologue décrit TOUTES les anomalies, même mineures
- Certains termes techniques peuvent sembler alarmants
- Beaucoup d’anomalies radiologiques sont asymptomatiques
- Seul votre médecin peut interpréter les résultats dans votre contexte clinique
Exemples de termes fréquents :
- Protrusion discale : bombement du disque (souvent bénin)
- Hernie discale : sortie du noyau du disque (pas toujours symptomatique)
- Sténose : rétrécissement (sévérité variable)
- Arthrose : usure normale avec l’âge
Consultation Post-Examen
Étapes suivantes :
- Prenez rendez-vous avec votre médecin prescripteur
- Apportez le compte-rendu ET les images
- Discutez du diagnostic et des options thérapeutiques
- Posez toutes vos questions
Votre médecin corrélera les images avec vos symptômes pour établir un plan de traitement adapté : médicaments, kinésithérapie, infiltrations, ou chirurgie si nécessaire.
Prix du Myéloscanner au Maroc
Le coût d’un myéloscanner varie considérablement selon plusieurs facteurs. Voici un guide complet des tarifs pratiqués au Maroc.
Fourchette de Prix Moyenne
Secteur public (hôpitaux CHU) :
- Prix moyen : 500 à 1 200 DH
- Avantages : tarifs accessibles, prise en charge sociale possible
- Inconvénients : délais d’attente longs (plusieurs semaines), disponibilité limitée
Secteur privé (cliniques et centres de radiologie) :
- Prix moyen : 2 000 à 4 500 DH
- Avantages : rendez-vous rapides, équipements récents, confort
- Inconvénients : coût plus élevé
Variations de Prix par Ville
- Secteur privé : 2 500 à 4 500 DH
- Secteur public : 800 à 1 200 DH
Rabat :
- Secteur privé : 2 200 à 4 000 DH
- Secteur public : 700 à 1 100 DH
Marrakech :
- Secteur privé : 2 000 à 3 800 DH
- Secteur public : 600 à 1 000 DH
Tanger, Fès, Agadir :
- Secteur privé : 1 800 à 3 500 DH
- Secteur public : 500 à 900 DH
Facteurs Influençant le Prix
Ce qui fait varier le tarif :
- Localisation géographique : grandes villes plus chères
- Type d’établissement : luxe et réputation du centre
- Équipement : scanner multi-barrettes dernière génération coûte plus cher
- Produit de contraste : inclus ou facturé séparément
- Urgence : examen en urgence majoré de 20-50%
- Région explorée : rachis complet plus cher qu’un segment isolé
Que Comprend le Tarif ?
Le prix inclut généralement :
- Consultation pré-examen avec le radiologue
- Ponction lombaire et geste technique
- Produit de contraste iodé (vérifiez toujours)
- Acquisition des images scanner
- Interprétation par le radiologue
- Compte-rendu écrit détaillé
- CD/DVD avec les images DICOM
Suppléments possibles :
- Consultation d’anesthésie si nécessaire (rare) : 200-500 DH
- Médicaments post-examen (antalgiques) : 50-100 DH
- Deuxième avis radiologique : 300-800 DH
Remboursement et Prise en Charge
CNSS (Caisse Nationale de Sécurité Sociale) :
- Taux de remboursement : environ 70% du tarif de référence CNSS
- Tarif de référence : généralement autour de 800-1 000 DH
- Remboursement effectif : 560-700 DH
- Procédure : accord préalable obligatoire, à demander avant l’examen avec ordonnance
CNOPS (Caisse Nationale des Organismes de Prévoyance Sociale) :
- Taux de remboursement : 80 à 90% selon votre régime
- Meilleure couverture que la CNSS
- Tarif de référence : plus élevé que CNSS
- Remboursement effectif : 1 200-1 800 DH possible
- Délai d’accord : 48-72 heures généralement
AMO (Assurance Maladie Obligatoire) :
- Couverture de base similaire à CNSS
- Complément via mutuelle complémentaire recommandé
- Tiers payant possible dans certains centres conventionnés
Assurances privées (Saham, Wafa, Atlanta, etc.) :
- Couverture variable selon contrat (50% à 100%)
- Certaines offrent le tiers payant dans les centres conventionnés
- Toujours demander un devis avant l’examen
- Vérifier la liste des centres conventionnés
Conseils pour Optimiser les Coûts
Stratégies pratiques :
- Comparez les prix : appelez plusieurs centres (c’est légal et conseillé)
- Privilégiez les centres conventionnés avec votre assurance
- Demandez l’accord préalable systématiquement à votre mutuelle
- Secteur public : patience récompensée par économies importantes
- Négociation : parfois possible dans le privé pour paiement comptant
- Vérifiez les inclusions : produit de contraste, CD, compte-rendu
Attention aux arnaques :
- Prix anormalement bas (équipement obsolète ?)
- Centres non agréés par le Ministère de la Santé
- Demande de cash uniquement sans reçu officiel
- Suppléments non annoncés
Toujours exiger : reçu officiel, facture détaillée pour remboursement.
Contre-indications et Risques du Myéloscanner
Le myéloscanner est un examen sûr, mais certaines situations empêchent ou nécessitent des précautions particulières.
Contre-indications Absolues
Ces situations interdisent formellement l’examen :
1. Grossesse
- Risque pour le fœtus (exposition aux rayons X)
- Risque de la ponction lombaire
- Aucune exception possible
- Alternative : IRM sans gadolinium si vraiment nécessaire
2. Infection locale au site de ponction
- Infection cutanée au niveau lombaire
- Risque de dissémination de l’infection vers les méninges (méningite)
- Traiter l’infection d’abord, reporter l’examen
3. Hypertension intracrânienne non contrôlée
- Risque d’engagement cérébral lors de la ponction
- Nécessite prise en charge neurologique préalable
- Évaluation par IRM cérébrale avant décision
4. Allergie sévère à l’iode
- Antécédent de choc anaphylactique aux produits de contraste iodés
- Allergie aux fruits de mer sévère (prudence)
- Solutions : prémédication antiallergique ou autre examen
Contre-indications Relatives
Situations nécessitant évaluation au cas par cas :
Troubles de la coagulation :
- Hémophilie, thrombopénie sévère
- Traitement anticoagulant (Sintrom, AVK, AOD)
- Solution : arrêt temporaire du traitement si possible, vérification INR
- Risque : hématome péri-médullaire
Insuffisance rénale :
- Créatinine élevée (clairance <30 ml/min)
- Risque : accumulation du produit de contraste
- Précautions : hydratation intensive, adaptation dose
Diabète sous Metformine :
- Risque rare d’acidose lactique
- Arrêt de la Metformine 48h avant et après parfois recommandé
- Surveillance glycémique renforcée
Autres situations :
- Convulsions non contrôlées
- Déformations sévères de la colonne (scoliose majeure)
- Infection généralisée ou sepsis
- Chirurgie récente du rachis (<3 mois)
- Impossibilité de rester allongé à plat
Cas Particuliers
Allaitement maternel :
- Généralement pas de contre-indication absolue
- Produit de contraste passe peu dans le lait
- Précaution recommandée : attendre 24 heures avant de reprendre l’allaitement
- Tirer et jeter le lait pendant cette période
- Discutez avec votre médecin
Patients claustrophobes :
- Le scanner est moins confiné que l’IRM (anneau ouvert)
- Durée courte (10-15 minutes)
- Prémédication anxiolytique possible (Lexomil, Xanax)
- Accompagnement rassurant du personnel
Personnes âgées :
- Examen possible mais vigilance accrue
- Hydratation particulièrement importante
- Surveillance prolongée recommandée
- Attention aux interactions médicamenteuses
Patients avec pacemaker ou implants :
- Aucun problème pour le scanner (contrairement à l’IRM)
- Signaler tout implant métallique pour information
Questions Fréquentes sur le Myéloscanner
Le Myéloscanner est-il Dangereux ?
Réponse honnête et rassurante :
Le myéloscanner est un examen globalement sûr, pratiqué depuis des décennies dans le monde entier. Les risques existent mais sont minimes lorsque l’examen est réalisé par des professionnels qualifiés dans de bonnes conditions.
Les chiffres réels :
- Complications graves : moins de 0,5% (exceptionnelles)
- Maux de tête post-ponction : 10-30% (bénins, résolutifs)
- Réactions au produit de contraste : 1-2% (généralement légères)
Les bénéfices dépassent largement les risques pour les indications appropriées. Votre médecin ne prescrirait pas cet examen si les risques étaient supérieurs aux bénéfices diagnostiques.
Myéloscanner ou IRM : Lequel Choisir ?
Il n’y a pas de « meilleur » examen absolu, tout dépend de votre situation :
L’IRM est préférée quand :
- Première exploration d’une pathologie rachidienne
- Excellent pour visualiser les disques, la moelle, les ligaments
- Pas d’exposition aux rayons X
- Possible chez la femme enceinte (sans gadolinium)
Le myéloscanner est choisi quand :
- L’IRM est insuffisante ou contre-indiquée
- Meilleure visualisation des structures osseuses
- Évaluation précise des compressions nerveuses
- Planification chirurgicale détaillée
- Claustrophobie sévère (scanner plus ouvert)
Votre médecin choisit l’examen le plus adapté selon votre pathologie, vos antécédents et les informations recherchées.
Combien de Temps Dure l’Examen ?
Durée détaillée :
- Examen stricto sensu : 30-45 minutes (ponction + scanner)
- Avec préparation : 1 heure
- Avec repos obligatoire : 2 heures au total
- Temps au centre : prévoir 2h30 pour être confortable
Détail des étapes :
- Accueil et préparation : 10-15 min
- Ponction lombaire : 15-20 min
- Scanner : 10-15 min
- Repos post-examen : 60-120 min
Le Myéloscanner est-il Remboursé ?
Oui, un remboursement partiel est possible via les différents systèmes d’assurance maladie au Maroc.
CNSS :
- Remboursement : environ 70% du tarif de référence (≈600-700 DH)
- Procédure : accord préalable avec ordonnance
- Délai : demander au moins 1 semaine avant
CNOPS :
- Remboursement : 80-90% selon régime (≈1 200-1 800 DH)
- Meilleure couverture que CNSS
- Accord préalable également nécessaire
Assurances privées :
- Variable selon contrat (50% à 100%)
- Tiers payant possible dans centres conventionnés
- Vérifiez votre contrat avant
Important : demandez toujours votre accord préalable AVANT l’examen pour garantir le remboursement.
Puis-je Manger Avant un Myéloscanner ?
Non, le jeûne est obligatoire.
Règles précises :
- Jeûne de 4 à 6 heures avant l’examen
- Pas de nourriture solide
- Eau claire autorisée jusqu’à 2 heures avant (petites quantités)
- Médicaments habituels avec une gorgée d’eau (sauf avis contraire)
Pourquoi ce jeûne ?
- Réduit le risque de nausées et vomissements
- Le produit de contraste peut provoquer des nausées
- Sécurité en cas de réaction nécessitant intervention
Exemple : Rendez-vous à 14h → dernier repas à 8h-10h maximum.
Quels Sont les Effets Secondaires ?
Classés par fréquence réelle :
Très fréquents (>10%) :
- Maux de tête post-ponction (céphalées positionnelles)
- Douleur légère au point de ponction
Fréquents (1-10%) :
- Nausées légères
- Sensation de chaleur lors de l’injection (normale)
- Fatigue le jour même
- Vertiges légers
Peu fréquents (<1%) :
- Réaction au produit de contraste (urticaire, démangeaisons)
- Douleurs lombaires persistantes
- Difficultés urinaires temporaires
Rares (<0,1%) :
- Infection (méningite)
- Hématome péri-médullaire
- Complications neurologiques graves
- Choc anaphylactique
Important : La majorité des patients ne ressentent que des effets mineurs et transitoires. Les complications graves sont exceptionnelles dans les centres qualifiés.
Puis-je Conduire Après l’Examen ?
Non, la conduite est déconseillée le jour de l’examen.
Raisons :
- Risque de maux de tête soudains
- Fatigue et vertiges possibles
- Malaise en position verticale
- Effets des médicaments anxiolytiques si administrés
Recommandations :
- Prévoyez un accompagnant pour le retour
- Utilisez taxi, transport en commun, ou proche
- Certains centres l’interdisent formellement pendant 24h
Conduite possible :
- Dès le lendemain si vous vous sentez bien
- Pas de maux de tête
- Pas de vertiges ou fatigue
Comment Éviter les Maux de Tête ?
Stratégies efficaces prouvées :
Pendant et après l’examen :
- Repos allongé strict : 2 heures minimum après la ponction
- Hydratation intensive : 2 litres d’eau dans les 24 heures
- Position à plat : évitez de relever la tête le jour même
- Lever progressif : assis d’abord, puis debout lentement
- Caféine : café ou thé peut aider (effet vasoconstricteur)
Si les maux de tête apparaissent :
- Restez allongé à plat
- Paracétamol 1g toutes les 6h
- Hydratation continue
- Évitez position debout prolongée
Si persistants >48h :
- Consultez le médecin
- Un « blood patch » peut être nécessaire (injection de votre sang au site de ponction pour colmater la fuite)
Efficacité : Ces mesures réduisent le risque de céphalées de 30% à 10%.
Combien Coûte un Myéloscanner à Casablanca ?
Tarifs à Casablanca :
Secteur privé :
- Fourchette : 2 500 à 4 500 DH
- Moyenne : environ 3 200 DH
- Centres premium : jusqu’à 5 000 DH
Secteur public (CHU Ibn Rochd, etc.) :
- Tarif : 800 à 1 200 DH
- Délai d’attente : 2-6 semaines
Facteurs de variation :
- Quartier et standing du centre
- Équipement (scanner 64, 128 ou 256 barrettes)
- Urgence ou programmé
- Produit de contraste inclus ou non
Conseil : Appelez 3-4 centres pour comparer, c’est tout à fait acceptable.
Le Produit de Contraste est-il Dangereux ?
Le produit de contraste iodé est sûr dans la grande majorité des cas.
Ce qui est normal :
- Sensation de chaleur dans le corps (quelques secondes)
- Goût métallique dans la bouche
- Sensation de besoin d’uriner (sans uriner réellement)
Élimination :
- Éliminé par les reins en 24-48 heures
- D’où l’importance de bien s’hydrater
Risques réels :
- Réactions légères (1-2%) : nausées, urticaire localisé, démangeaisons
- Réactions modérées (<0,1%) : urticaire étendu, bronchospasme léger
- Réactions sévères (<0,01%) : choc anaphylactique
Précautions :
- Signalez toute allergie connue
- Hydratation avant et après
- Surveillance pendant 30 minutes post-injection
Fonction rénale :
- Vérifiez votre créatinine si insuffisance rénale connue
- Adaptation de dose si nécessaire
- Surveillance post-examen
Dois-je Arrêter Mes Médicaments ?
Cela dépend du médicament.
Médicaments à continuer normalement :
- Antihypertenseurs (traitement de l’hypertension)
- Traitements cardiaques habituels
- Hormones thyroïdiennes
- La plupart des traitements chroniques
Médicaments nécessitant discussion :
Anticoagulants (Sintrom, Coumadine, Xarelto, Eliquis) :
- Risque de saignement lors de la ponction
- Arrêt parfois nécessaire 48-72h avant
- Vérification INR obligatoire
- Votre médecin décide
Metformine/Glucophage (diabète) :
- Arrêt parfois recommandé 48h avant et après
- Risque rare d’acidose lactique avec produit de contraste
- Pas systématique, selon fonction rénale
Aspirine faible dose (Cardioaspirine) :
- Généralement continué
- Risque hémorragique faible
Anti-inflammatoires (AINS) :
- Arrêt 48h avant recommandé
- Interaction possible avec fonction rénale
TOUJOURS : Discutez avec votre médecin prescripteur. Apportez la liste complète de vos médicaments le jour J.
Peut-on Faire un Myéloscanner en Urgence ?
Oui, mais c’est rare.
Indications urgentes :
- Syndrome de la queue de cheval (urgence absolue)
- Compression médullaire aiguë
- Traumatisme rachidien grave avec déficit neurologique
- Suspicion d’abcès épidural
Disponibilité :
- Grands CHU : possible 24h/24 (Casablanca, Rabat)
- Cliniques privées : généralement en journée uniquement
- Délai : quelques heures
Différences :
- Jeûne parfois raccourci (2-4h)
- Coût souvent majoré en urgence (+20-50%)
- Même protocole technique
Réalité : 95% des myéloscanners sont programmés, l’urgence est exceptionnelle.
Myéloscanner et Grossesse : Quels Risques ?
La grossesse est une contre-indication absolue au myéloscanner.
Raisons :
- Exposition aux rayons X (risque pour le fœtus)
- Produit de contraste iodé traverse le placenta
- Ponction lombaire non recommandée
Quel que soit le terme :
- 1er trimestre : risque maximal (organogenèse)
- 2e et 3e trimestres : risque moindre mais examen évité
Alternatives :
- IRM sans gadolinium (examen de choix)
- Report de l’examen après accouchement si non urgent
- Discussion bénéfice/risque avec obstétricien si urgence vitale
Si grossesse découverte après :
- Consultation obstétricale
- Échographie de contrôle
- Généralement pas de conséquences (doses relativement faibles)
- Surveillance accrue
Test de grossesse : Certains centres le demandent systématiquement aux femmes en âge de procréer.
Conclusion : Ce Qu’il Faut Retenir
Le myéloscanner est un examen d’imagerie médicale précieux pour diagnostiquer les pathologies de la moelle épinière et du canal rachidien. Bien qu’il puisse sembler impressionnant, c’est une procédure sûre et bien codifiée.
Points Clés à Retenir
Avant l’examen :
- Jeûne de 4-6 heures obligatoire
- Apportez ordonnance, CIN, carte mutuelle et anciens examens
- Prévoyez un accompagnant (interdiction de conduire après)
- Signalez allergies et traitements
Pendant l’examen :
- Durée : 30-45 minutes (ponction + scanner)
- Anesthésie locale rend la ponction supportable
- Scanner indolore, appareil ouvert
Après l’examen :
- Repos allongé 1-2 heures OBLIGATOIRE
- Hydratation intensive (2 litres/24h)
- Maux de tête possibles mais gérables
- Pas de conduite le jour même
Coût au Maroc :
- Secteur public : 500-1 200 DH
- Secteur privé : 2 000-4 500 DH
- Remboursement CNSS/CNOPS possible avec accord préalable
Message Rassurant
Des milliers de myéloscanners sont réalisés chaque année au Maroc dans d’excellentes conditions de sécurité. Les équipes médicales marocaines sont parfaitement formées à cette technique.
Votre médecin a prescrit cet examen parce qu’il est nécessaire pour établir un diagnostic précis et vous proposer le meilleur traitement possible. Les bénéfices diagnostiques dépassent largement les risques minimes.
Prochaines Étapes
- Prenez rendez-vous rapidement avec votre ordonnance
- Demandez l’accord préalable à votre mutuelle
- Préparez vos documents (liste ci-dessus)
- Respectez le jeûne le jour J
- Suivez les consignes post-examen scrupuleusement
N’hésitez pas à poser toutes vos questions au radiologue le jour de l’examen. Une bonne compréhension de la procédure réduit l’anxiété et facilite le déroulement.
Votre santé est précieuse : cet examen est une étape importante vers votre diagnostic et votre guérison.
Cet article est fourni à titre informatif uniquement et ne remplace pas une consultation médicale. Suivez toujours les conseils de votre médecin et du radiologue concernant votre situation spécifique.










Commentaires
1
[…] au scanner qui utilise des rayons X, l’IRM fonctionne grâce à […]