Radiofréquence Hépatique au Maroc : Guide Complet pour les Patients
Vous venez de découvrir une tumeur au foie et votre médecin vous parle de radiofréquence hépatique ? Cette technique moderne de traitement des tumeurs du foie par la chaleur représente aujourd’hui une alternative sérieuse à la chirurgie traditionnelle. Moins invasive, avec une récupération plus rapide, la radiofréquence hépatique est désormais accessible au Maroc dans plusieurs villes, vous évitant ainsi de voyager à l’étranger.
Ce guide complet vous explique tout ce que vous devez savoir : comment fonctionne ce traitement, qui peut en bénéficier, les coûts et remboursements au Maroc, le déroulement précis de l’intervention, et les résultats attendus. Notre objectif est de vous aider à prendre une décision éclairée en toute confiance.
Table des Matières
Qu’est-ce que la Radiofréquence Hépatique ?
Le Principe Expliqué Simplement
La radiofréquence hépatique est une technique de radiologie interventionnelle qui détruit les tumeurs du foie en les exposant à une chaleur intense. Le principe est simple : un courant électrique de haute fréquence (400-500 kHz) traverse les tissus tumoraux et génère une chaleur entre 60 et 100°C, ce qui provoque la destruction irréversible des cellules cancéreuses.
Pour vous donner une image concrète : c’est comme si on « cuisait » la tumeur de l’intérieur, mais de façon extrêmement contrôlée et précise. La zone de destruction englobe non seulement la tumeur, mais également une petite marge de sécurité de tissu sain autour d’elle, pour s’assurer qu’aucune cellule cancéreuse ne persiste.
Comment Fonctionne Concrètement la Radiofréquence Hépatique
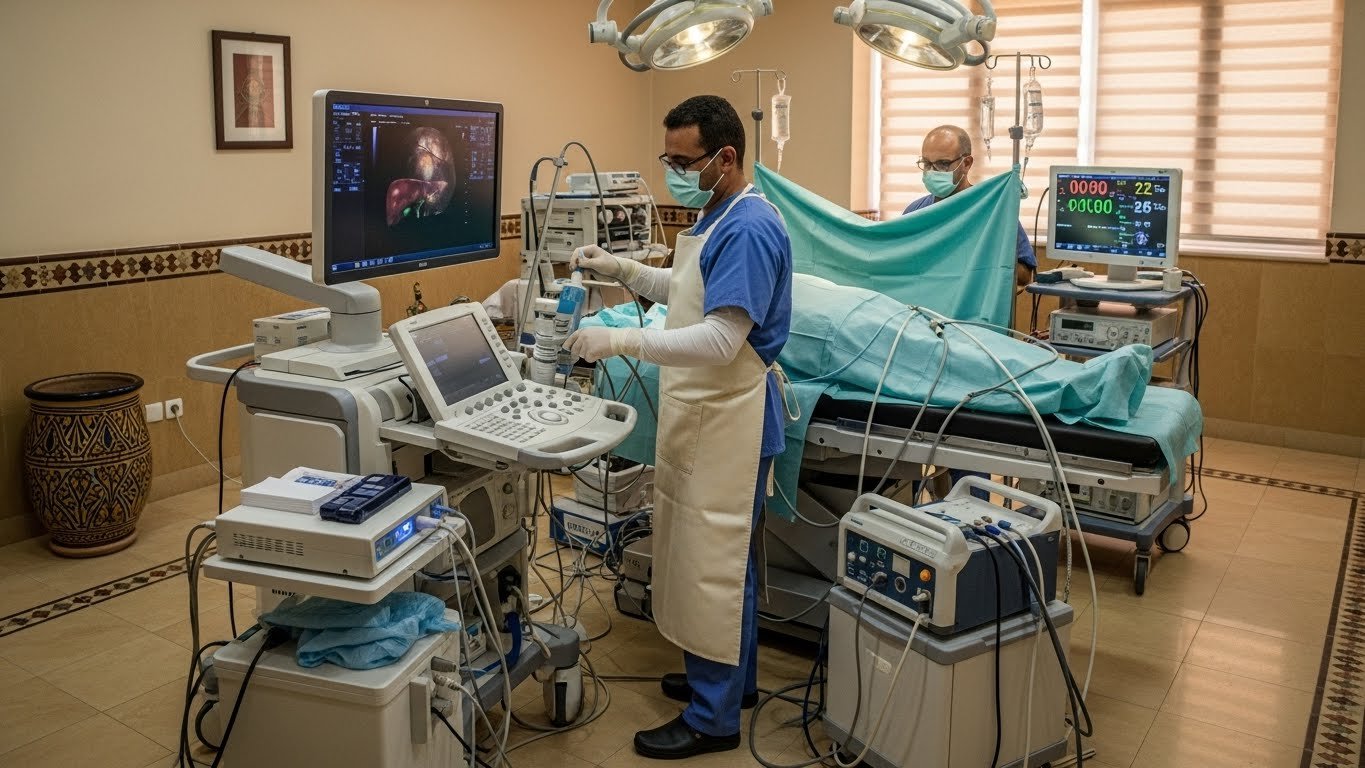
L’intervention se déroule sous anesthésie générale et dure généralement 1 à 2 heures selon le nombre de tumeurs à traiter. Voici les étapes principales :
- Guidage par imagerie : Le radiologue interventionnel utilise l’échographie ou le scanner pour localiser précisément la tumeur dans votre foie
- Insertion de l’aiguille : Une fine aiguille métallique (appelée électrode) de 2-3 mm de diamètre est insérée à travers la peau jusqu’au centre de la tumeur
- Production de chaleur : L’aiguille est reliée à un générateur qui envoie le courant de radiofréquence pendant 10 à 15 minutes par position
- Contrôle : Le médecin surveille en temps réel la zone de destruction sur les écrans d’imagerie
- Retrait : L’aiguille est retirée et un simple pansement compressif est appliqué
La cicatrice finale mesure moins de 5 mm – bien loin des grandes incisions de la chirurgie traditionnelle.
Radiofréquence Hépatique vs Autres Traitements : Le Comparatif
Pour mieux comprendre les avantages de la radiofréquence, voici une comparaison avec les autres traitements disponibles :
| Critère | Radiofréquence Hépatique | Chirurgie Classique | Chimioembolisation | Transplantation |
|---|---|---|---|---|
| Hospitalisation | 24-48h | 5-10 jours | 3-5 jours | 3-6 semaines |
| Anesthésie | Générale | Générale | Locale/Sédation | Générale |
| Cicatrice | < 5 mm | 15-30 cm | < 5 mm | 15-30 cm |
| Récupération | 7-15 jours | 4-8 semaines | 2-3 semaines | 3-6 mois |
| Répétable | Oui | Limité | Oui | Non |
| Préservation du foie | Maximale | Modérée | Maximale | Remplacement |
| Coût estimé | 18-25k DH | 40-70k DH | 15-30k DH | > 200k DH |
Points clés à retenir :
- VS Chirurgie : La radiofréquence hépatique offre une efficacité comparable pour les petites tumeurs (< 3 cm), avec beaucoup moins de complications et une récupération 3 à 4 fois plus rapide
- VS Chimioembolisation : La radiofréquence détruit directement la tumeur par la chaleur, tandis que la chimioembolisation bloque les vaisseaux qui alimentent la tumeur. Les deux techniques peuvent être complémentaires
- VS Transplantation : La radiofréquence est une option pour les patients qui ne peuvent pas bénéficier d’une greffe de foie, souvent en raison de l’âge, de l’état général, ou de l’absence de donneur
Êtes-vous Éligible à la Radiofréquence Hépatique ?
Les Conditions Idéales pour Bénéficier de ce Traitement
Selon les recommandations de la Haute Autorité de Santé (HAS) et des sociétés savantes de radiologie interventionnelle, la radiofréquence hépatique est particulièrement indiquée dans les situations suivantes :
Types de tumeurs traitées :
- Carcinome hépatocellulaire (CHC) : le cancer primitif du foie, souvent lié à la cirrhose
- Métastases hépatiques d’origine colorectale (cancer du côlon ou du rectum)
- Métastases d’autres origines (sein, rein, poumon) dans certains cas sélectionnés
Critères de taille et de nombre :
- Taille idéale : Tumeurs de moins de 3 cm de diamètre (taux de succès > 90%)
- Taille acceptable : Tumeurs jusqu’à 5 cm (taux de succès 70-80%)
- Nombre : Jusqu’à 3-5 nodules peuvent être traités lors d’une même séance
État du foie :
- Fonction hépatique préservée (Child-Pugh A ou B)
- Cirrhose compensée acceptable
- Pas de cirrhose trop avancée (Child-Pugh C)
État général :
- Bon état général permettant l’anesthésie
- Coagulation sanguine normale ou corrigeable
- Absence d’infection active
Quand la Radiofréquence Hépatique N’est PAS Recommandée
Les radiologues interventionnels sont formels : certaines situations rendent la radiofréquence inappropriée ou trop risquée. Voici les principales contre-indications :
Liées à la tumeur :
- Tumeurs trop volumineuses (> 5 cm) : risque élevé de destruction incomplète
- Tumeurs trop nombreuses (> 5-6) : impossible de toutes les traiter efficacement
- Localisation au contact immédiat des gros vaisseaux hépatiques (veine porte, veines hépatiques) : l’effet refroidissant du flux sanguin réduit l’efficacité
- Localisation au hile hépatique (convergence biliaire) : risque majeur de sténose biliaire
Liées au patient :
- Cirrhose décompensée (Child-Pugh C)
- Troubles graves de la coagulation non corrigeables
- Infection biliaire ou hépatique active (angiocholite, abcès)
- Contre-indication à l’anesthésie générale
- Pacemaker ou défibrillateur cardiaque (interférence avec le courant)
Situations nécessitant prudence :
- Tumeurs sous-capsulaires au contact d’organes creux (estomac, côlon) : risque de brûlure de ces organes
- Ascite importante : risque de dissémination tumorale
Questions Essentielles à Poser à Votre Médecin
Avant de prendre votre décision, n’hésitez pas à interroger votre oncologue ou votre radiologue interventionnel :
- « Suis-je un bon candidat pour la radiofréquence hépatique ? » – Demandez une évaluation précise de votre éligibilité
- « Quelles sont mes alternatives ? » – Comparez les options : chirurgie, chimioembolisation, thérapies ciblées
- « Quel est le taux de réussite pour ma situation précise ? » – Les statistiques générales ne suffisent pas, demandez une évaluation personnalisée
- « Combien de séances seront nécessaires ? » – Parfois plusieurs sessions sont planifiées d’emblée
- « Quels sont les risques spécifiques dans mon cas ? » – Selon la localisation de votre tumeur, les risques varient
Votre médecin devrait prendre le temps de répondre à toutes vos inquiétudes. Si ce n’est pas le cas, n’hésitez pas à demander un second avis médical.
Radiofréquence Hépatique au Maroc : Disponibilité et Accès
Où Se Faire Traiter au Maroc
Excellente nouvelle pour les patients marocains : la radiofréquence hépatique est désormais largement disponible dans le Royaume, vous évitant les coûts et contraintes d’un voyage médical en France ou en Europe.
Villes proposant ce traitement :
- Casablanca : Plusieurs CHU et établissements privés équipés
- Rabat : CHU Ibn Sina et centres spécialisés
- Marrakech : CHU Mohammed VI et cliniques privées
- Agadir : CHU Hassan II
- Fès : CHU Hassan II
- Tanger : Centres de référence
Types d’établissements disponibles :
- CHU (Centres Hospitaliers Universitaires) : Accès via AMO et couverture universelle, délais parfois plus longs mais expertise reconnue
- Cliniques privées spécialisées : Délais plus courts, confort hôtelier, tarifs plus élevés mais remboursement possible selon votre assurance
L’Expertise Marocaine en Radiologie Interventionnelle
Le Maroc a considérablement développé son expertise en radiologie interventionnelle ces dernières années. Une reconnaissance internationale majeure : le Maroc a été le premier pays arabe et africain invité d’honneur au Congrès Européen de Radiologie 2025, témoignant du niveau d’excellence atteint par les radiologues marocains.
Les spécialistes marocains en radiofréquence hépatique sont formés aux dernières techniques et participent régulièrement à des congrès internationaux. Beaucoup ont effectué des formations complémentaires en France, en Espagne ou aux États-Unis.
Plus besoin d’aller en Europe : Les résultats obtenus au Maroc sont comparables à ceux des centres européens, pour un coût 3 à 5 fois inférieur.
Comment Accéder au Traitement : Le Parcours Patient
Voici le cheminement habituel pour accéder à la radiofréquence hépatique au Maroc :
- Détection de la tumeur : Scanner ou IRM révélant une ou plusieurs lésions hépatiques suspectes
- Consultation spécialisée : Votre médecin traitant vous adresse à un oncologue, gastro-entérologue ou chirurgien hépatique
- Bilan complet : Examens complémentaires (prises de sang, imagerie détaillée, biopsie éventuelle)
- RCP (Réunion de Concertation Pluridisciplinaire) : Votre dossier est discuté entre plusieurs spécialistes (radiologue, chirurgien, oncologue, gastro-entérologue) qui décident collectivement du meilleur traitement
- Consultation de radiologie interventionnelle : Si la radiofréquence est retenue, vous rencontrez le radiologue qui réalisera le geste
- Programmation : Choix de la date selon vos disponibilités (délai habituel : 2-4 semaines)
Documents nécessaires pour le premier rendez-vous :
- Ordonnance de référence
- CD ou clé USB contenant tous vos examens d’imagerie (scanner, IRM)
- Comptes-rendus médicaux et résultats d’analyses
- Carte d’assurance (AMO, mutuelle)
- Carte d’identité nationale
Prix et Couverture d’Assurance au Maroc
Combien Coûte la Radiofréquence Hépatique ?
La transparence sur les coûts est essentielle pour planifier votre traitement. Voici une estimation réaliste des tarifs pratiqués au Maroc :
Fourchette de prix globale : 18 000 à 25 000 DH
Ce tarif comprend généralement :
- L’intervention de radiofréquence hépatique elle-même
- L’anesthésie générale
- L’hospitalisation de 24 à 48 heures
- Les médicaments administrés pendant l’hospitalisation
- Le matériel à usage unique (aiguille-électrode)
Facteurs influençant le coût final :
- Nombre de tumeurs : Chaque nodule supplémentaire augmente la durée et donc le coût
- Complexité technique : Localisation difficile d’accès, proximité des vaisseaux
- Durée d’hospitalisation : Prolongation en cas de complications
- Type d’établissement : Les tarifs varient entre CHU publics et cliniques privées
- Examens complémentaires : Scanner de contrôle, analyses supplémentaires
Comparaison des coûts avec autres options :
| Traitement | Coût estimé | Observations |
|---|---|---|
| Radiofréquence hépatique | 18-25k DH | Optimal < 3 cm |
| Chirurgie hépatique (résection) | 40-70k DH | Pour tumeurs plus grandes |
| Chimioembolisation | 15-30k DH | Souvent répétée plusieurs fois |
| Traitement en France | 60-150k DH | + frais voyage et séjour |
La radiofréquence représente donc une économie de 30 à 40% par rapport à la chirurgie classique, avec des résultats comparables pour les petites tumeurs.
Couverture par l’Assurance Maladie Obligatoire (AMO)
La radiofréquence hépatique est reconnue et remboursée par l’AMO (Assurance Maladie Obligatoire) au Maroc. Voici ce que vous devez savoir :
Taux de remboursement AMO :
- Secteur public (CHU) : Prise en charge à 90% pour les tumeurs malignes
- Secteur privé conventionné : Remboursement de 70 à 80% selon les tarifs de référence
- Reste à charge : Entre 4 000 et 7 500 DH après remboursement
Démarche pour obtenir la prise en charge :
- Accord préalable obligatoire : Votre médecin prescripteur doit remplir un formulaire d’accord préalable avec justificatifs médicaux (compte-rendu RCP, imagerie, biologie)
- Délai de réponse : 7 à 15 jours ouvrables après dépôt du dossier complet
- Documents à fournir :
- Formulaire d’accord préalable dûment rempli
- Compte-rendu de la RCP
- Imagerie récente (< 1 mois)
- Devis de l’établissement de soins
- Carte AMO à jour
Important : L’accord préalable est indispensable. Une intervention sans accord ne sera pas remboursée, même si elle était médicalement justifiée.
Autres Options de Couverture
Mutuelles complémentaires : De nombreuses mutuelles proposent un complément de remboursement qui couvre une partie ou la totalité du reste à charge. Vérifiez votre contrat ou contactez votre mutuelle pour connaître vos droits précis.
CNSS (Caisse Nationale de Sécurité Sociale) : Les salariés du secteur privé affiliés à la CNSS bénéficient également d’une prise en charge de la radiofréquence hépatique, avec des modalités similaires à l’AMO.
Patients non assurés : Si vous n’avez pas de couverture maladie, plusieurs options existent :
- Inscription à l’AMO : Processus en cours de généralisation pour tous les Marocains
- Facilités de paiement : Certains établissements proposent un paiement échelonné sur 3 à 6 mois
- Associations caritatives : Des associations d’aide aux malades peuvent parfois contribuer financièrement (Association Lalla Salma, Fondations privées)
Conseils pour Optimiser Votre Remboursement
- Privilégiez les établissements conventionnés avec votre assurance
- Demandez un devis détaillé avant l’intervention pour éviter les mauvaises surprises
- Vérifiez la validité de votre carte AMO ou CNSS
- Constituez votre dossier d’accord préalable dès que le traitement est décidé en RCP
- Conservez tous les justificatifs : factures, ordonnances, compte-rendus pour vos demandes de remboursement
Comment Se Déroule l’Intervention : Étape par Étape
Préparation Avant l’Intervention (J-15 à J-1)
La réussite de votre radiofréquence hépatique commence bien avant le jour J. Voici toutes les étapes préparatoires :
Consultation avec le Radiologue Interventionnel (J-15 à J-7)
Cette consultation essentielle permet de :
- Examiner en détail vos images (scanner, IRM)
- Évaluer la faisabilité technique selon la localisation de la tumeur
- Expliquer le déroulement précis de l’intervention
- Discuter des risques et bénéfices spécifiques à votre cas
- Répondre à toutes vos questions
- Signer le consentement éclairé après avoir bien compris la procédure
Consultation d’Anesthésie (J-10 à J-5)
L’anesthésiste évalue :
- Vos antécédents médicaux et chirurgicaux
- Vos allergies éventuelles
- Vos traitements en cours
- Votre état cardiovasculaire et respiratoire
- Les risques liés à l’anesthésie générale
Médicaments à arrêter : Point crucial pour votre sécurité
- Anticoagulants (Sintrom, Coumadine, Xarelto) : Arrêt 5 à 7 jours avant, selon avis médical
- Antiagrégants plaquettaires (Aspirine, Plavix) : Arrêt 7 à 10 jours avant
- Anti-inflammatoires (Ibuprofène, Voltarène) : Arrêt 5 jours avant
- Certains compléments alimentaires (Ginkgo biloba, Vitamine E) : Peuvent augmenter le risque de saignement
⚠️ Ne jamais arrêter un traitement sans avis médical : Consultez impérativement votre cardiologue si vous prenez des anticoagulants pour une pathologie cardiaque.
Examens Pré-Opératoires (J-7 à J-3)
Votre médecin vous prescrira :
- Bilan sanguin complet : Numération formule sanguine (NFS), fonction hépatique (transaminases, bilirubine), coagulation (TP, INR), fonction rénale
- Imagerie récente : Scanner ou IRM de moins de 1 mois pour localiser précisément la tumeur
- Éventuellement : Électrocardiogramme (ECG), radiographie thorax selon votre âge et vos antécédents
La Veille de l’Intervention
Si vous êtes hospitalisé la veille au soir :
- Douche complète avec savon antiseptique fourni par l’hôpital
- Repas léger au dîner
- Jeûne strict à partir de minuit : Ni nourriture, ni boisson, ni chewing-gum
- Prise des médicaments habituels selon les instructions de l’anesthésiste (souvent avec une petite gorgée d’eau)
- Repos : Essayez de bien dormir, un anxiolytique léger peut être prescrit si nécessaire
Si vous êtes hospitalisé le matin même :
- Arrivée à jeun depuis minuit
- Douche à domicile avec savon antiseptique si fourni
Le Jour J : Déroulement Détaillé de la Radiofréquence Hépatique
Arrivée et Installation (H-2h)
À votre arrivée dans le service :
- Accueil administratif et vérification de votre identité
- Installation en chambre
- Enfilage de la blouse d’hôpital
- Pose d’une voie veineuse périphérique (cathéter au bras)
- Dernière visite de l’anesthésiste et du radiologue
Transfert au Bloc de Radiologie Interventionnelle (H-30min)
Vous êtes conduit au bloc, accompagné par un brancardier. Le bloc de radiologie interventionnelle est une salle spécialement équipée comprenant :
- Une table de radiologie
- Un appareil d’échographie et/ou de scanner
- Le générateur de radiofréquence
- L’équipement d’anesthésie et de surveillance
L’Intervention Proprement Dite (1 à 2 heures)
Voici précisément ce qui se passe pendant que vous dormez :
- Anesthésie générale (10 min) : Vous vous endormez complètement. Un tube peut être placé dans votre gorge pour vous aider à respirer (intubation), retiré dès votre réveil.
- Installation et désinfection (10 min) : Position allongée sur le dos ou sur le côté selon la localisation de la tumeur. Large désinfection de tout l’abdomen.
- Repérage de la tumeur (10-15 min) : Le radiologue utilise l’échographie ou le scanner pour localiser précisément votre tumeur et planifier le trajet de l’aiguille.
- Insertion de l’aiguille-électrode (5 min) : Ponction à travers la peau entre deux côtes, guidée en temps réel par l’imagerie. Progression lente et contrôlée jusqu’au centre exact de la tumeur.
- Activation de la radiofréquence (10-15 min par position) :
- Le générateur envoie le courant électrique
- Production progressive de chaleur dans les tissus
- Surveillance continue sur les écrans d’imagerie
- Une zone d’hyperéchogénicité (zone blanche) apparaît, correspondant à la zone chauffée
- La température est monitorée en permanence
- Repositionnements éventuels : Si la tumeur est volumineuse ou si plusieurs tumeurs doivent être traitées, l’aiguille est repositionnée et le processus est répété.
- Contrôle final (5 min) : Vérification de la zone traitée pour s’assurer que toute la tumeur + la marge de sécurité ont été couverts.
- Retrait de l’aiguille et hémostase (5 min) : Retrait de l’électrode sous contrôle visuel. Compression externe pour éviter tout saignement. Pansement compressif.
Particularités techniques importantes :
- Cicatrice finale : Simple point de ponction de moins de 5 mm, fermé par un point de suture ou des stéristrips
- Saignement : Minime grâce au petit calibre de l’aiguille
- Plusieurs tumeurs : Si vous avez 2 ou 3 nodules, tous peuvent être traités lors de la même séance, prolongeant la durée totale
Après l’Intervention : Suites Immédiates
Salle de Réveil (2 à 4 heures)
Après votre radiofréquence hépatique, vous passez en salle de surveillance post-interventionnelle (SSPI) où :
- Vous vous réveillez progressivement de l’anesthésie
- Surveillance étroite : tension artérielle, fréquence cardiaque, oxygénation, température toutes les 15 minutes
- Contrôle de la douleur : Des antalgiques puissants sont administrés par voie intraveineuse
- Surveillance du point de ponction : Recherche de saignement ou d’hématome
- Première collation si vous êtes bien réveillé et sans nausées
Vous restez en salle de réveil jusqu’à ce que :
- Vous soyez parfaitement réveillé
- Votre tension soit stable
- La douleur soit bien contrôlée
- Aucune complication n’ait été détectée
Retour en Chambre d’Hospitalisation
Une fois tous ces critères validés, vous regagnez votre chambre où :
- La surveillance continue mais moins rapprochée (toutes les 2-4 heures)
- Perfusion maintenue quelques heures, puis retirée si vous buvez normalement
- Alimentation reprise progressivement : d’abord liquides, puis repas léger le soir
- Lever autorisé le soir même ou le lendemain matin selon votre état
- Visite médicale quotidienne pour évaluer votre récupération
Récupération et Vie Après la Radiofréquence Hépatique
Hospitalisation : Ce qui Vous Attend (24-48 heures)
Première Nuit Post-Intervention
La nuit suivant votre radiofréquence hépatique est cruciale pour la surveillance :
- Surveillance infirmière régulière toutes les 4-6 heures : tension, pouls, température
- Gestion de la douleur : Point essentiel de votre confort
- Douleur abdominale fréquente (70-80% des patients)
- Intensité : modérée à forte les 6 premières heures, puis décroissante
- Traitement : Paracétamol IV + morphine ou dérivés si nécessaire
- N’hésitez pas à signaler toute douleur importante : elle doit être soulagée
- Repos recommandé mais pas obligé de rester strictement couché
- Possibilité de dormir : Les médicaments contre la douleur vous aident à bien dormir
Symptômes Normaux à Attendre
Après une radiofréquence hépatique, certains symptômes sont fréquents et normaux :
Syndrome post-ablation (50-80% des patients) :
- Fièvre modérée entre 37,5 et 38,5°C pendant 24 à 72 heures
- Fatigue importante
- Nausées légères
- Douleurs abdominales
- Sensation de ballonnement
Ce syndrome est bénin et se résout spontanément. Il résulte de la réaction inflammatoire naturelle à la destruction tissulaire.
Jour 1 Post-Opératoire : Critères de Sortie
Si votre état est satisfaisant, vous pourrez rentrer chez vous dès le lendemain. Les médecins vérifient :
✓ Douleur bien contrôlée par médicaments oraux ✓ Absence de fièvre > 38,5°C ✓ Reprise normale de l’alimentation ✓ Absence de saignement au point de ponction ✓ Absence de complications détectées (rare) ✓ Tension artérielle stable
À la sortie, vous repartez avec :
- Ordonnance d’antalgiques (Paracétamol + opioïdes faibles type Tramadol pour 5-7 jours)
- Antibiotiques dans certains cas (pas systématique)
- Arrêt de travail selon votre profession
- Rendez-vous de contrôle dans 4 à 6 semaines
- Consignes écrites de surveillance à domicile
Les Premiers Jours à la Maison (J+2 à J+7)
Symptômes Attendus et Normaux
- Fatigue marquée : C’est le symptôme le plus fréquent. Votre corps récupère de l’anesthésie et de l’agression tissulaire. Reposez-vous sans culpabiliser.
- Douleur abdominale : Présente pendant 3 à 5 jours, progressivement décroissante. Localisation : hypochondre droit (sous les côtes droites), parfois irradiation vers l’épaule droite.
- Légère fièvre : Jusqu’à 38°C pendant 48-72h est normal (syndrome post-ablation)
- Nausées : Peuvent persister 2-3 jours, liées aux médicaments antidouleur
Vos Activités Quotidiennes
Ce que vous POUVEZ faire :
- ✓ Marcher régulièrement dans votre domicile ou dehors (encourage la récupération)
- ✓ Manger normalement, selon votre appétit
- ✓ Prendre une douche (protéger le pansement pendant 48h)
- ✓ Regarder la télévision, lire
- ✓ Recevoir des visites courtes si vous en avez envie
Ce que vous devez ÉVITER :
- ✗ Port de charges lourdes (> 5 kg) pendant 2 semaines
- ✗ Efforts physiques intenses, sport
- ✗ Bain complet, piscine, hammam pendant 1 semaine (risque d’infection)
- ✗ Conduite automobile pendant 7-10 jours (réflexes diminués par les antidouleurs)
- ✗ Consommation d’alcool (toxique pour le foie et interaction avec médicaments)
Prise des Médicaments
- Antalgiques : Respectez scrupuleusement les horaires prescrits, même si vous avez peu mal (prévention de pics douloureux)
- Ne prenez pas d’anti-inflammatoires (Ibuprofène, Voltarène) sauf avis médical : risque de saignement
- Si nausées : médicaments anti-nauséeux prescrits à prendre 30 min avant les repas
Alimentation
Aucun régime spécifique n’est nécessaire après une radiofréquence hépatique. Privilégiez :
- Alimentation équilibrée et variée
- Fractionnement des repas si nausées (5-6 petits repas plutôt que 3 gros)
- Bonne hydratation (1,5 à 2 litres d’eau par jour)
- Évitez : alcool strictement interdit, repas trop gras difficiles à digérer
Surveillance à Domicile : Quand Appeler le Médecin en URGENCE
Certains signes doivent vous alerter et justifient un contact immédiat avec votre médecin ou les urgences :
🚨 Appelez immédiatement si :
- Fièvre persistante > 38,5°C ou frissons
- Douleur abdominale intense non calmée par les médicaments prescrits
- Gonflement progressif de l’abdomen
- Jaunisse (coloration jaune de la peau et du blanc des yeux)
- Saignement au point de ponction
- Vomissements incoercibles
- Essoufflement inhabituel
- Malaise général important
Ces symptômes sont rares mais nécessitent une évaluation médicale rapide.
Reprise Progressive des Activités
Semaine 1 (J+1 à J+7) : Repos Relatif
- Activités légères à domicile uniquement
- Marche quotidienne encouragée : 15-30 minutes, augmenter progressivement
- Pas de port de charges > 5 kg
- Pas de mouvements brusques ou de torsion du tronc
- Arrêt de travail systématique
Semaine 2-3 (J+8 à J+21) : Reprise Graduelle
- Travail sédentaire (bureau, ordinateur) : Reprise possible à partir de J+10-15 selon votre fatigue
- Conduite automobile : Autorisée dès que la douleur est contrôlée et que vous n’avez plus besoin d’opioïdes (généralement J+7-10)
- Activités domestiques : Progressivement toutes les tâches légères
- Vie sociale : Sorties, visites, cinéma autorisés
À partir de 1 Mois (J+30) : Retour à la Normale
- Sport et activités physiques intenses : Reprise progressive (jogging, natation, musculation)
- Travail physique : Retour au travail manuel ou nécessitant des efforts
- Vie normale : Plus aucune restriction particulière
Adaptation selon votre profession :
| Type de travail | Arrêt recommandé |
|---|---|
| Bureau, informatique | 10-15 jours |
| Commerce debout | 15-21 jours |
| Travail physique léger | 21-30 jours |
| Travail physique intense | 30-45 jours |
Discutez avec votre médecin de la durée d’arrêt adaptée à votre situation professionnelle précise.
Taux de Réussite et Résultats Attendus
Efficacité de la Radiofréquence Hépatique Selon la Taille des Tumeurs
Les résultats de la radiofréquence hépatique dépendent étroitement de la taille initiale de la tumeur. Voici les données actualisées basées sur les études internationales et l’expérience marocaine :
Tumeurs < 3 cm : Résultats Excellents
- Destruction complète : 90-95% des cas
- Récidive locale (à l’endroit traité) : < 5% à 2 ans
- Survie à 5 ans (CHC) : 50-70%
- Conclusion : Taille idéale pour la radiofréquence, résultats comparables à la chirurgie
Tumeurs 3-5 cm : Résultats Bons
- Destruction complète : 70-80% des cas
- Récidive locale : 10-15% à 2 ans
- Nombre de séances : Souvent 1 à 2 sessions nécessaires
- Conclusion : Bons résultats mais nécessite parfois plusieurs traitements
Tumeurs > 5 cm : Résultats Limités
- Destruction complète : 25-50% des cas
- Récidive locale : 30-40% à 2 ans
- Utilisation : Souvent en traitement palliatif ou combiné avec chirurgie/chimioembolisation
- Conclusion : La radiofréquence seule est rarement suffisante
Comparaison Radiofréquence Hépatique vs Chirurgie
Pour les patients éligibles aux deux options, voici une comparaison objective :
| Critère | Radiofréquence (< 3 cm) | Chirurgie (Résection) |
|---|---|---|
| Efficacité oncologique | 90-95% destruction | 95-98% résection R0 |
| Survie à 5 ans (CHC) | 50-70% | 60-75% |
| Mortalité péri-opératoire | < 0,5% | 2-5% |
| Complications majeures | 3-5% | 15-25% |
| Durée hospitalisation | 1-2 jours | 7-10 jours |
| Récupération complète | 2-3 semaines | 2-3 mois |
| Répétabilité | Oui, multiple | Limitée |
| Préservation hépatique | Maximale | Perte parenchyme |
Conclusion des sociétés savantes : Pour les petites tumeurs (< 3 cm), la radiofréquence offre des résultats oncologiques équivalents à la chirurgie, avec nettement moins de morbidité et une meilleure qualité de vie post-traitement.
Facteurs Pronostiques de Succès
Certains éléments influencent vos chances de succès avec la radiofréquence hépatique :
Facteurs FAVORABLES (meilleur pronostic) :
- ✓ Tumeur < 3 cm
- ✓ Tumeur unique
- ✓ Localisation périphérique dans le foie
- ✓ Absence de cirrhose ou cirrhose compensée (Child A)
- ✓ Taux d’AFP (alpha-fœtoprotéine) normal ou peu élevé
- ✓ Diagnostic précoce
Facteurs DÉFAVORABLES (pronostic moins bon) :
- ✗ Tumeur > 4 cm
- ✗ Tumeurs multiples
- ✗ Localisation près des gros vaisseaux
- ✗ Cirrhose décompensée
- ✗ AFP très élevée (> 400 ng/ml)
- ✗ Tumeur agressive (mal différenciée)
Suivi à Long Terme et Qualité de Vie
Survie Globale Selon le Type de Tumeur :
Pour le Carcinome Hépatocellulaire (CHC) :
- Survie à 1 an : 85-95%
- Survie à 3 ans : 60-75%
- Survie à 5 ans : 50-70% (tumeurs < 3 cm)
Ces chiffres sont comparables à la chirurgie pour les petites tumeurs, avec l’avantage d’une bien meilleure tolérance.
Pour les Métastases Hépatiques Colorectales :
- La survie dépend surtout du cancer primitif (côlon/rectum)
- Survie médiane : 30-50 mois si métastases limitées
- La radiofréquence s’intègre dans une stratégie globale incluant chimiothérapie
Qualité de Vie Post-Traitement :
Les études de satisfaction montrent que :
- 85-90% des patients se déclarent satisfaits de leur choix
- Retour à la vie normale en 3-4 semaines vs 2-3 mois pour chirurgie
- Préservation de l’autonomie et des activités quotidiennes
- Impact psychologique moindre (pas de grande cicatrice)
Risques et Complications de la Radiofréquence Hépatique
Comme tout acte médical, la radiofréquence hépatique comporte des risques que vous devez connaître. La transparence est essentielle pour votre consentement éclairé.
Effets Secondaires Fréquents et Bénins (> 10%)
Douleur Post-Intervention
- Fréquence : 70-80% des patients
- Intensité : Modérée à forte
- Localisation : Hypochondre droit, irradiation épaule droite possible
- Durée : 2-5 jours en moyenne
- Gestion : Antalgiques efficaces (Paracétamol ± opioïdes)
Syndrome Post-Ablation
- Fréquence : 50-80% des cas
- Symptômes : Fièvre < 38,5°C, fatigue, nausées, malaise général
- Mécanisme : Réaction inflammatoire naturelle à la destruction tissulaire
- Durée : 2-3 jours
- Gestion : Symptomatique, résolution spontanée, bénin
Ces effets sont désagréables mais normaux et attendus. Ils ne doivent pas vous inquiéter.
Complications Rares mais Sérieuses (< 5%)
Hémorragie / Saignement
- Fréquence : 2-3% des cas
- Mécanisme : Lésion vasculaire lors de la ponction ou au niveau de la zone traitée
- Signes : Chute de tension, douleur intense, gonflement abdominal, tachycardie
- Gestion : Surveillance accrue, transfusion sanguine si nécessaire (1-2%), chirurgie exceptionnelle (< 0,5%)
- Prévention : Arrêt préalable des anticoagulants, vérification de la coagulation
Infection / Abcès Hépatique
- Fréquence : 1-2%
- Signes : Fièvre persistante > 38,5°C au-delà de J+3, frissons, douleur, syndrome inflammatoire biologique
- Facteurs de risque : Diabète, immunodépression, manœuvres biliaires antérieures
- Gestion : Antibiotiques IV, drainage percutané si abcès constitué
- Prévention : Asepsie rigoureuse, antibioprophylaxie dans certains cas
Lésions des Organes Adjacents
- Fréquence : < 1%
- Organes concernés : Estomac, côlon, diaphragme, vésicule biliaire
- Mécanisme : Diffusion de chaleur aux structures proches
- Prévention : Positionnement précis, techniques de protection (injection d’air ou de liquide entre le foie et l’organe)
- Gestion : Variable selon l’organe (perforation digestive = chirurgie urgente)
Complications Biliaires
- Sténose biliaire : Rétrécissement d’un canal biliaire (fréquence < 1%)
- Dilatation des voies biliaires : En amont de la zone traitée (2-3%)
- Symptômes : Généralement asymptomatique, parfois jaunisse
- Évolution : Souvent bien tolérée si tumeur périphérique
Complications Exceptionnelles (< 0,5%)
- Thrombose portale : Caillot dans la veine porte
- Perforation digestive : Nécessite chirurgie urgente
- Épanchement pleural important : Liquide entre poumon et paroi thoracique
- Hémorragie intra-péritonéale massive
- Décès péri-opératoire : < 0,3% selon les grandes séries internationales
Facteurs Augmentant les Risques de Complications
Certaines situations augmentent le risque de complications :
- Cirrhose sévère (Child B-C)
- Troubles de coagulation non corrigés
- Tumeurs volumineuses (> 5 cm)
- Localisation sous-capsulaire au contact d’organes creux
- Traitements anticoagulants/antiagrégants non arrêtés
- Infection biliaire préexistante
- Multiples antécédents de chirurgie hépatique
Votre radiologue évaluera tous ces facteurs lors de la consultation pré-interventionnelle pour minimiser les risques.
Comment Minimiser Vos Risques
En tant que patient, vous pouvez contribuer à réduire les complications :
- ✓ Arrêter strictement anticoagulants selon les délais prescrits
- ✓ Signaler toute infection en cours
- ✓ Arrêter le tabac avant l’intervention (réduit complications respiratoires)
- ✓ Contrôler votre diabète si diabétique
- ✓ Suivre scrupuleusement les consignes de jeûne
- ✓ Signaler immédiatement tout symptôme anormal après la sortie
Suivi Médical Post-Radiofréquence Hépatique
Le suivi après votre traitement est crucial pour :
- Vérifier la destruction complète de la tumeur
- Détecter précocement une éventuelle récidive
- Dépister de nouveaux nodules (si cirrhose)
- Surveiller votre fonction hépatique
Premier Contrôle (4-6 Semaines Post-Intervention)
Consultation Médicale avec votre Oncologue ou Radiologue
Cette consultation évalue :
- Votre récupération clinique
- L’absence de symptômes inquiétants
- La cicatrisation du point de ponction
- Votre état général et reprise des activités
Imagerie de Contrôle : Scanner ou IRM
C’est l’examen clé pour évaluer l’efficacité de votre radiofréquence hépatique :
Technique privilégiée : Scanner thoraco-abdomino-pelvien avec injection de produit de contraste OU IRM hépatique dynamique
Pourquoi attendre 4-6 semaines ? Dans les premières semaines, des tissus inflammatoires richement vascularisés se développent autour de la zone traitée et peuvent être confondus à tort avec de la tumeur résiduelle. Attendre 4-6 semaines permet une interprétation fiable.
Ce que les radiologues recherchent :
- Zone de nécrose : Plage ne prenant pas le contraste (zone « noire » ou hypodens), correspondant au tissu détruit
- Taille de la zone traitée : Doit être légèrement plus grande que la tumeur initiale (marge de sécurité)
- Absence de prise de contraste : Aucune zone hypervascularisée résiduelle
Interprétation des Résultats
✅ Succès Complet (80-90% des cas < 3 cm)
- Aucune prise de contraste dans la zone traitée
- Taille de la cicatrice > taille tumeur initiale
- Conduite : Surveillance régulière programmée
⚠️ Succès Partiel / Résidu Tumoral (10-15%)
- Persistance d’une zone hypervascularisée
- Destruction incomplète de la tumeur
- Conduite : Nouvelle séance de radiofréquence proposée dans 4-6 semaines
❌ Échec (< 5% si bonne indication)
- Tumeur restée active
- Conduite : Réévaluation en RCP, discussion d’autres options (chirurgie, chimioembolisation, thérapies systémiques)
Bilan Sanguin
Lors de ce premier contrôle, des analyses sanguines sont réalisées :
- Fonction hépatique : Transaminases (ASAT, ALAT), bilirubine, albumine
- Marqueurs tumoraux :
- AFP (alpha-fœtoprotéine) : Pour le CHC
- ACE (antigène carcino-embryonnaire) : Pour métastases colorectales
- Numération formule sanguine (NFS)
Surveillance à Long Terme : Un Suivi Régulier Indispensable
Le suivi post-radiofréquence hépatique s’étend sur plusieurs années. Voici le rythme recommandé par les sociétés savantes (EASL, AASLD) :
Mois 1 à 6 : Surveillance Rapprochée
- Consultation + imagerie : Tous les 2-3 mois
- Scanner ou IRM avec injection
- Dosage des marqueurs tumoraux
Mois 6 à 24 : Surveillance Régulière
- Consultation + imagerie : Tous les 3-4 mois
- Alternance possible scanner et IRM
- Bilan hépatique complet
Après 2 ans : Surveillance à Long Terme
- Consultation + imagerie : Tous les 6 mois
- Poursuite indéfiniment si cirrhose sous-jacente
- Adaptation selon le risque de récidive
Contenu de Chaque Consultation de Suivi
À chaque visite, votre médecin réalise :
- Examen clinique complet
- Interrogatoire : symptômes, douleurs, perte de poids, ictère
- Bilan sanguin : fonction hépatique + marqueurs tumoraux
- Imagerie : scanner ou IRM selon protocole
- Discussion des résultats et planification
Dépistage de Nouvelles Tumeurs Hépatiques
Si vous avez une cirrhose : Le risque de développer de nouveaux nodules persiste même après traitement réussi de la première tumeur. C’est pourquoi :
- Échographie hépatique de dépistage : Tous les 6 mois à VIE
- Dosage AFP : Tous les 6 mois
- Si nodule suspect détecté : Scanner ou IRM pour caractérisation
- Objectif : Détecter les nouvelles tumeurs à un stade précoce (< 3 cm) où la radiofréquence est la plus efficace
Si pas de cirrhose (cas des métastases hépatiques) :
- Surveillance de la maladie cancéreuse primitive (côlon, sein, etc.)
- Dépistage d’autres métastases (poumons, ganglions)
- Suivi oncologique global en collaboration avec votre oncologue
Que Faire en Cas de Récidive ?
Récidive Locale (5-15% des cas)
Si l’imagerie montre une reprise tumorale à l’endroit traité :
- Nouvelle radiofréquence : Possible et efficace dans la majorité des cas
- Chirurgie : Si localisation accessible et état général le permettant
- Chimioembolisation : Alternative si radiofréquence difficile
- Thérapies systémiques : Immunothérapie, thérapies ciblées selon le type de tumeur
Nouvelles Tumeurs à Distance
Développement de nodules dans d’autres parties du foie :
- Même stratégie thérapeutique si tumeurs accessibles
- La radiofréquence peut être répétée plusieurs fois au fil des années
- Approche multidisciplinaire essentielle
L’avantage de la radiofréquence est sa répétabilité : contrairement à la chirurgie, elle peut être réalisée plusieurs fois sans danger majeur.
Questions Fréquemment Posées sur la Radiofréquence Hépatique
Sur le Traitement Lui-Même
Est-ce que la radiofréquence hépatique fait mal ?
Non pendant l’intervention, car vous êtes sous anesthésie générale et dormez complètement. Après le réveil, oui : la plupart des patients (70-80%) ressentent des douleurs abdominales modérées à fortes pendant 2 à 5 jours. Ces douleurs sont normales et sont bien contrôlées par des antalgiques puissants (Paracétamol et morphine si nécessaire). N’hésitez jamais à signaler vos douleurs : elles doivent être soulagées.
Combien de temps dure exactement l’hospitalisation ?
Dans la grande majorité des cas : 24 à 48 heures. Vous entrez la veille ou le matin de l’intervention et sortez généralement le lendemain si tout va bien. Certains centres pratiquent même l’ambulatoire (sortie le jour même) pour des patients sélectionnés avec une seule petite tumeur. Inversement, si vous présentez plus de douleurs ou une complication mineure, l’hospitalisation peut être prolongée de 1-2 jours.
Peut-on traiter plusieurs tumeurs en une seule fois ?
Oui, absolument. Jusqu’à 3 à 5 tumeurs peuvent être traitées lors d’une même séance de radiofréquence hépatique, selon leur taille et leur localisation. Chaque tumeur nécessite un positionnement de l’aiguille et 10-15 minutes de traitement. L’intervention dure alors 2-3 heures. Au-delà de 5 tumeurs, il devient difficile de toutes les traiter en une fois, et plusieurs séances espacées de quelques semaines peuvent être programmées.
Faut-il répéter le traitement de radiofréquence hépatique ?
Cela dépend des résultats du scanner de contrôle à 1 mois :
- Si destruction complète : Une seule séance suffit (80-90% des cas pour tumeurs < 3 cm)
- Si résidu tumoral : Une 2ème séance est nécessaire (10-15% des cas)
- En cas de nouvelles tumeurs plusieurs mois ou années plus tard : La radiofréquence peut être répétée autant de fois que nécessaire
L’avantage majeur de cette technique est qu’elle n’empêche aucun autre traitement ultérieur et peut être réitérée sans problème.
La radiofréquence guérit-elle définitivement le cancer du foie ?
Il faut distinguer deux aspects :
- La tumeur traitée : Oui, elle peut être définitivement détruite (90-95% pour tumeurs < 3 cm)
- La maladie hépatique sous-jacente : Non, la radiofréquence ne guérit pas la cirrhose ou la maladie qui a causé le cancer
Si vous avez une cirrhose, le risque de développer de nouvelles tumeurs persiste (15-20% par an). C’est pourquoi une surveillance à vie est indispensable. La radiofréquence traite la tumeur actuelle, mais ne prévient pas l’apparition de futurs nodules.
Sur l’Assurance et les Coûts
Est-ce remboursé par l’AMO (Assurance Maladie Obligatoire) ?
Oui, la radiofréquence hépatique est reconnue et remboursée par l’AMO au Maroc. Le taux de remboursement varie :
- Secteur public (CHU) : Prise en charge à 90% si couverture AMO pour pathologie maligne
- Secteur privé conventionné : Remboursement de 70-80% sur la base des tarifs de référence
Un accord préalable est OBLIGATOIRE : votre médecin doit constituer un dossier et l’envoyer à votre caisse avant l’intervention. Délai de réponse : 7 à 15 jours. Sans accord préalable, aucun remboursement n’est possible.
Combien coûte exactement le traitement ?
Le coût global varie entre 18 000 et 25 000 DH selon :
- Le nombre de tumeurs à traiter
- La durée d’hospitalisation (24h vs 48h)
- Le type d’établissement (public vs privé)
- Les examens complémentaires nécessaires
Après remboursement AMO, votre reste à charge : environ 4 000 à 7 500 DH. Si vous avez une mutuelle complémentaire, ce reste à charge peut être partiellement ou totalement couvert.
Puis-je bénéficier de facilités de paiement ?
Certains établissements privés proposent des paiements échelonnés sur 3 à 6 mois, sans frais supplémentaires. Renseignez-vous auprès du service administratif lors de votre prise en charge. Dans les CHU publics, les tarifs sont généralement plus accessibles, surtout avec la couverture AMO.
Que faire si je n’ai pas d’assurance ?
Plusieurs options :
- Adhésion à l’AMO : Processus en cours de généralisation, renseignez-vous auprès de votre employeur ou de la CNSS
- Traitement dans un CHU public : Tarifs sociaux appliqués selon vos revenus
- Associations caritatives : Certaines associations peuvent contribuer financièrement (Fondations privées, Association Lalla Salma)
- Facilités de paiement : À négocier avec l’établissement
Ne renoncez jamais à un traitement pour des raisons financières : discutez-en avec l’assistant social de l’hôpital qui pourra vous orienter.
Sur la Récupération et la Vie Quotidienne
Quand puis-je reprendre le travail après une radiofréquence hépatique ?
Cela dépend de votre profession :
- Travail de bureau, informatique : 10 à 15 jours d’arrêt suffisent généralement
- Travail debout (commerce, enseignement) : 15 à 21 jours
- Travail physique léger : 21 à 30 jours
- Travail physique intense (BTP, manutention) : 30 à 45 jours
Votre médecin adaptera la durée de l’arrêt à votre situation précise. N’hésitez pas à demander une prolongation si vous ne vous sentez pas prêt.
Puis-je conduire ma voiture après l’intervention ?
Pas avant 7 à 10 jours. Trois raisons à cela :
- Les antalgiques opioïdes (Tramadol, codéine) diminuent vos réflexes
- La douleur abdominale peut perturber vos mouvements
- La fatigue post-anesthésie persiste plusieurs jours
Attendez d’être complètement sevré des antalgiques forts et de vous sentir en pleine forme avant de reprendre le volant. Votre assurance auto pourrait refuser de couvrir un accident si vous conduisez sous traitement antalgique puissant.
Quelles restrictions alimentaires après la radiofréquence hépatique ?
Bonne nouvelle : aucun régime spécifique n’est nécessaire. Vous pouvez manger normalement selon votre appétit. Quelques conseils pratiques :
- Alimentation équilibrée et variée
- Hydratation suffisante : 1,5 à 2 litres d’eau par jour
- Fractionnement des repas si nausées : 5-6 petits repas plutôt que 3 gros
- Évitez les repas trop gras les premiers jours (digestion plus difficile)
- Alcool strictement interdit si cirrhose, à éviter absolument dans tous les cas (toxique pour le foie)
Aucun supplément vitaminique ou complément alimentaire n’est nécessaire sauf avis médical contraire.
Puis-je faire du sport et quand ?
Oui, mais la reprise doit être progressive :
- Marche : Dès le lendemain, encouragée (15-30 min/jour)
- Sports doux (natation, vélo, yoga) : À partir de 2-3 semaines
- Jogging, course à pied : À partir de 4 semaines
- Musculation, sports intenses : À partir de 5-6 semaines
- Sports de contact (football, basketball) : À partir de 6-8 semaines
Écoutez votre corps et reprenez progressivement. Si douleur ou fatigue excessive, ralentissez le rythme.
Sur l’Efficacité et le Pronostic
Quelles sont mes chances de guérison avec la radiofréquence hépatique ?
Pour un carcinome hépatocellulaire (CHC) < 3 cm :
- Destruction complète de la tumeur traitée : 90-95%
- Survie sans récidive à 2 ans : 75-80%
- Survie globale à 5 ans : 50-70%
Ces résultats sont comparables à la chirurgie pour les petites tumeurs. Le pronostic dépend également de l’état de votre foie (cirrhose ou non) et de votre état général.
Pour les métastases hépatiques : Le pronostic dépend surtout du cancer primitif (côlon, sein, etc.) et de son contrôle. La radiofréquence contribue au contrôle local des métastases hépatiques.
La tumeur peut-elle revenir au même endroit ?
C’est ce qu’on appelle une récidive locale. Elle survient dans :
- 5% des cas pour les tumeurs < 3 cm
- 10-15% des cas pour les tumeurs 3-5 cm
- 30-40% des cas pour les tumeurs > 5 cm
Si récidive locale, une nouvelle radiofréquence ou un autre traitement peut être proposé.
De nouvelles tumeurs peuvent-elles apparaître ailleurs dans le foie ?
Oui, si vous avez une cirrhose, le risque est de 15-20% par an d’avoir de nouveaux nodules. C’est pourquoi une surveillance régulière par échographie tous les 6 mois est indispensable à vie. L’objectif est de les détecter précocement pour les traiter à nouveau par radiofréquence.
La radiofréquence est-elle aussi efficace que la chirurgie ?
Pour les petites tumeurs < 3 cm : Oui, l’efficacité oncologique est équivalente, avec l’avantage d’une récupération beaucoup plus rapide et moins de complications.
Pour les tumeurs plus volumineuses (3-5 cm) : La chirurgie peut être préférable si elle est réalisable, offrant de meilleurs taux de contrôle local.
Pour les tumeurs > 5 cm : La chirurgie est généralement supérieure quand elle est possible.
Le choix entre radiofréquence et chirurgie dépend de nombreux facteurs : taille et localisation de la tumeur, état de votre foie, votre âge, vos autres maladies. C’est la RCP (réunion pluridisciplinaire) qui décide de la meilleure option dans votre cas précis.
Sur le Choix du Médecin et de l’Établissement
Comment choisir le bon radiologue interventionnel pour ma radiofréquence hépatique ?
Critères importants à considérer :
Expérience :
- Nombre de radiofréquences hépatiques réalisées par an (idéalement > 50)
- Ancienneté dans la pratique de cette technique
- Formation spécifique en radiologie interventionnelle
Travail en équipe :
- Le radiologue doit travailler au sein d’une équipe multidisciplinaire (chirurgiens, oncologues, gastro-entérologues)
- Participation régulière aux RCP
- Collaboration avec anesthésistes habitués à cette intervention
Plateau technique :
- Équipement d’imagerie moderne (scanner, échographie de qualité)
- Générateur de radiofréquence récent et performant
- Salle de radiologie interventionnelle dédiée
Transparence :
- N’hésitez pas à demander le taux de succès et de complications de l’équipe
- Un bon médecin répond honnêtement et prend le temps de vos questions
Dois-je consulter plusieurs avis avant de décider ?
Oui, c’est même recommandé pour toute décision de traitement oncologique. Un second avis médical est votre droit et peut vous apporter :
- Confirmation du diagnostic
- Validation de l’indication de radiofréquence
- Discussion d’alternatives thérapeutiques
- Tranquillité d’esprit pour prendre votre décision
De nombreux centres proposent des consultations de second avis. N’hésitez pas à en demander une si vous avez le moindre doute.
Comment Prendre Rendez-vous pour une Radiofréquence Hépatique
Le Parcours de Soin Standard au Maroc
Voici les étapes habituelles pour accéder à une radiofréquence hépatique au Maroc :
Étape 1 : Détection et Référence Médicale
- Une tumeur hépatique est découverte sur une imagerie (échographie, scanner ou IRM)
- Votre médecin traitant ou généraliste vous adresse à un spécialiste : oncologue, gastro-entérologue ou chirurgien hépatique
Étape 2 : Bilan Complet
- Examens d’imagerie complémentaires (IRM hépatique souvent)
- Bilans sanguins détaillés (fonction hépatique, marqueurs tumoraux)
- Évaluation de l’état général
- Biopsie hépatique dans certains cas (pas systématique)
Étape 3 : RCP (Réunion de Concertation Pluridisciplinaire)
- Votre dossier médical complet est présenté lors d’une réunion hebdomadaire
- Présents : radiologues, chirurgiens, oncologues, gastro-entérologues, anatomo-pathologistes
- Discussion collective du meilleur traitement pour votre cas précis
- Décision : radiofréquence, chirurgie, chimioembolisation, ou association de traitements
Étape 4 : Consultation de Radiologie Interventionnelle
- Rencontre avec le radiologue interventionnel qui réalisera le geste
- Explication détaillée de la procédure
- Discussion des risques et bénéfices
- Réponses à toutes vos questions
- Signature du consentement éclairé
Étape 5 : Consultation d’Anesthésie
- Obligatoire avant toute anesthésie générale
- Évaluation de vos antécédents et de votre état de santé
- Discussion du type d’anesthésie
- Explications sur le réveil et la gestion de la douleur
Étape 6 : Programmation de l’Intervention
- Choix de la date selon vos disponibilités et le calendrier du service
- Délai habituel : 2 à 4 semaines après la décision en RCP (variable selon les centres)
- Remise des ordonnances pour examens pré-opératoires
- Constitution du dossier d’accord préalable pour votre assurance
Documents Essentiels à Préparer
Pour la Première Consultation Spécialisée 📋 Liste de documents à rassembler :
- Ordonnance de référence de votre médecin traitant
- CD ou clé USB contenant TOUS vos examens d’imagerie (ne jamais venir sans les images, les comptes-rendus seuls ne suffisent pas)
- Tous les comptes-rendus médicaux : consultations, hospitalisations antérieures
- Résultats de tous les bilans sanguins récents
- Liste écrite de tous vos traitements en cours (avec dosages)
- Carte d’identité nationale
- Carte d’assurance (AMO, CNSS, mutuelle privée)
- Carnet de santé si vous en avez un
Pour le Dossier d’Accord Préalable AMO 📋 Documents nécessaires :
- Formulaire d’accord préalable (fourni par le médecin)
- Compte-rendu détaillé de la RCP
- Imagerie récente (CD + compte-rendu)
- Bilan biologique récent
- Devis détaillé de l’établissement de soins
- Copie de votre carte AMO
- Justificatif de la pathologie maligne
⏱️ Délai de traitement : Comptez 7 à 15 jours ouvrables pour obtenir l’accord. Anticipez cette démarche pour ne pas retarder votre traitement.
Questions Pratiques à Poser Lors de la Consultation
N’hésitez pas à poser toutes ces questions à votre radiologue :
Sur la procédure :
- « Combien de tumeurs allez-vous traiter ? »
- « Quelle sera la durée exacte de l’intervention ? »
- « Utiliserez-vous l’échographie ou le scanner pour me guider ? »
- « Combien de positionnements de l’aiguille seront nécessaires ? »
Sur les suites :
- « Combien de jours vais-je rester hospitalisé ? »
- « Quel niveau de douleur dois-je attendre ? »
- « Quand pourrai-je reprendre le travail ? »
- « Quelles activités dois-je éviter et pendant combien de temps ? »
Sur les résultats :
- « Quelles sont mes chances de destruction complète ? »
- « Quand saurai-je si le traitement a réussi ? »
- « Faudra-t-il répéter le traitement ? »
- « Quel sera le rythme de surveillance après ? »
Sur les aspects pratiques :
- « Quel est le coût exact et que couvrira mon assurance ? »
- « Dois-je prévoir un accompagnant ? »
- « Quels médicaments dois-je arrêter et quand ? »
Un bon radiologue prend le temps de répondre précisément à toutes vos interrogations.
Conclusion : La Radiofréquence Hépatique, Une Option Moderne et Accessible au Maroc
Les Points Clés à Retenir
La radiofréquence hépatique représente aujourd’hui une avancée majeure dans le traitement des tumeurs du foie. Résumé des points essentiels :
Efficacité Prouvée :
- Destruction complète dans 90-95% des cas pour les tumeurs < 3 cm
- Résultats équivalents à la chirurgie pour les petites lésions
- Survie à 5 ans de 50-70% pour les carcinomes hépatocellulaires bien sélectionnés
Avantages Indéniables :
- Intervention mini-invasive : cicatrice < 5 mm vs 15-30 cm pour chirurgie
- Hospitalisation courte : 24-48h vs 7-10 jours
- Récupération rapide : 2-3 semaines vs 2-3 mois
- Préservation maximale du foie sain
- Répétable sans limite si nécessaire
- Moins de complications que la chirurgie
- Coût réduit de 30-40% par rapport à la résection hépatique
Disponibilité au Maroc :
- Accessible dans les principales villes (Casablanca, Rabat, Marrakech, Agadir, Fès, Tanger)
- Expertise locale reconnue internationalement
- Plus besoin de voyager à l’étranger
- Économie substantielle par rapport à un traitement en Europe
Prise en Charge Financière :
- Remboursement AMO : 70-90% selon le secteur
- Coût total : 18 000 – 25 000 DH
- Reste à charge maîtrisé : 4 000 – 7 500 DH
- Facilités de paiement possibles
Qui Devrait Envisager la Radiofréquence Hépatique ?
Ce traitement est particulièrement adapté si vous êtes dans l’une de ces situations :
✓ Tumeur hépatique < 5 cm (idéalement < 3 cm) ✓ Maximum 3-5 nodules à traiter ✓ Cirrhose compensée vous rendant non-éligible à la chirurgie ✓ Refus ou contre-indication à une intervention chirurgicale lourde ✓ Métastases hépatiques limitées d’un cancer colorectal contrôlé ✓ Souhait d’une récupération rapide et d’un retour précoce aux activités ✓ Patients âgés ou avec comorbidités rendant la chirurgie risquée
Points de Vigilance
Quelques éléments à garder en mémoire :
⚠️ Succès optimal pour tumeurs < 3 cm : Au-delà, l’efficacité diminue ⚠️ Suivi rigoureux indispensable : Imagerie régulière à vie si cirrhose ⚠️ Ne traite pas la cause : La cirrhose sous-jacente persiste ⚠️ Risque de nouvelles tumeurs : 15-20%/an si cirrhose ⚠️ Peut nécessiter répétition : 10-15% ont besoin d’une 2ème séance
Ces limites ne doivent pas vous décourager, mais vous devez les connaître pour avoir des attentes réalistes.
Message Final aux Patients
Si votre médecin vous propose la radiofréquence hépatique, c’est qu’une évaluation médicale rigoureuse a déterminé que :
- Votre tumeur est accessible et de taille appropriée
- Votre état général permet l’intervention
- Les bénéfices l’emportent largement sur les risques
- C’est le meilleur traitement pour votre situation précise
N’hésitez jamais à :
- Poser toutes vos questions, même si elles vous semblent naïves
- Demander un second avis si vous avez le moindre doute
- Exprimer vos craintes à l’équipe médicale
- Prendre le temps de bien comprendre avant de signer votre consentement
- Vous faire accompagner par un proche lors des consultations
Le choix du traitement vous appartient en dernière instance, mais vous n’êtes pas seul : une équipe multidisciplinaire complète vous accompagne à chaque étape de votre parcours de soins.
Vos Prochaines Étapes
Si vous envisagez une radiofréquence hépatique, voici ce que vous devez faire dès maintenant :
1. Rassemblez votre dossier médical complet
- Tous les CD d’imagerie (scanner, IRM, échographies)
- Tous les comptes-rendus et résultats d’examens
- Liste précise de vos traitements
2. Consultez un spécialiste
- Oncologue, gastro-entérologue ou chirurgien hépatique
- Demandez une présentation en RCP de votre dossier
3. Préparez vos questions
- Notez par écrit tout ce que vous voulez savoir
- Ne quittez pas la consultation avant d’avoir obtenu des réponses
4. Vérifiez votre couverture d’assurance
- Contactez votre caisse AMO
- Vérifiez les garanties de votre mutuelle complémentaire
- Anticipez le dossier d’accord préalable
5. Informez-vous sur les centres disponibles
- Identifiez les établissements proposant la radiofréquence dans votre ville
- Renseignez-vous sur l’expérience des équipes
- Comparez les délais de prise en charge
6. Préparez votre entourage
- Informez votre famille de l’intervention à venir
- Organisez votre absence professionnelle
- Prévoyez un accompagnant pour le jour J et le retour
La radiofréquence hépatique est aujourd’hui un traitement de référence, reconnu par toutes les sociétés savantes internationales. Accessible au Maroc avec une expertise de qualité, elle offre une alternative moderne et efficace pour traiter votre tumeur hépatique en préservant votre qualité de vie.
Prenez soin de vous, posez vos questions, et faites confiance à l’équipe médicale qui vous accompagne. 🩺
⚕️ Avertissement Médical Important
Cet article est fourni à titre purement informatif et éducatif. Il ne remplace en aucun cas une consultation médicale personnalisée avec un professionnel de santé qualifié. Seul votre médecin, après examen clinique complet et analyse de votre dossier, peut déterminer si la radiofréquence hépatique est appropriée dans votre cas et vous conseiller sur le meilleur traitement.
Ne prenez aucune décision thérapeutique sans avoir consulté votre médecin. En cas d’urgence médicale, contactez immédiatement les services d’urgence (141 au Maroc).
Les informations contenues dans cet article sont basées sur les données médicales actuelles et les recommandations des sociétés savantes internationales (HAS, EASL, AASLD, ACR), mais la médecine évolue constamment. Votre médecin dispose des informations les plus récentes.
Sources médicales :
- European Association for the Study of the Liver (EASL) – Clinical Practice Guidelines
- American Association for the Study of Liver Diseases (AASLD) – Practice Guidelines
- Société Française de Radiologie (SFR) – Référentiels en radiologie interventionnelle
- American College of Radiology (ACR) – Practice Parameters for Radiofrequency Ablation
- Études internationales publiées dans Radiology, AJR, European Radiology